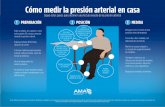
PresióN Arterial Set 2004
-
Upload
diego-luis-cotta-arriola -
Category
Documents
-
view
7.563 -
download
0
Transcript of PresióN Arterial Set 2004

Presión Arterial y su Regulación

Presión
Fuerza ejercida sobre un área determinada (F/A)
Arterial: Fuerza ejercida sobre la pared de la arteria

Presión
Unidades:g/cm2 o dynas/cm2 o Pascal En fisiología: cmde H20 o mm de Hg Presión de 120mm Hg quiere decir 120
mm de Hg mayor que la atmosférica

Tipos de presión
Presión de movimiento: es la que mueve la sangre. Es una presión axial.
Presión transmural: diferencia de presión entre el interior del vaso y el exterior. Es una presión radial.
Presión hidróstatica: debida a la densidad de la sangre y a la fuerza gravitacional.

Tipos de Presión

Presión (arterial) Sistólica
Máximo valor de presión arterial alcanzado durante el ciclo cardiaco
Valor normal: 120 mmHg

Presión (arterial) Diastólica
Mínimo valor de presión arterial alcanzado durante el ciclo cardiaco
Valor normal: 80 mmHg

Presión Diferencial
Diferencia: Ps - Pd Llamada presión de pulso

Presión Arterial Media
Valor medio de la presión arterial durante el ciclo cardiaco
Valor = P diastólica + 1/3 P diferencial Area bajo la curva de la curva de
presión arterial dividida entre el tiempo

Curva de Presión Aórtica

Curva de Presión Aórtica

Presión Sistólica Presión sistólica (arterial): Presión
sistólica arterial Presión sistólica ventricular: Presión
sistólica ventricular Presión sistólica arterial : máximo valor Presión sistólica ventricular: valor a lo
largo de la sistole

Presión Diastólica
Presión diastólica (arterial): Presión diastólica arterial
Presión diastólica ventricular: Presión diastólica ventricular
Presión diastólica arterial: mínimo valor durante el ciclo cardiaco
Presión distólica venticular: valor a lo largo de toda la diástole

Presión Aórtica vs Ventricular
La P ventricular es ligeramente mayor que la Aórtica durante la sístole
La presión Aórtica no desciende hasta casi cero durante la diástole

Presión Arterial
Pulsátil Cae en
arteriolas por su gran resistencia
Presión capilar es continua

Presión Arterial
Presión Arterial = Gasto Cardiaco x RPT ¿Qué sucede si Gasto cardiaco aumenta o
disminuye y si RPT aumenta o disminuye?

Arterias como reservorios de energía

Regulación de la Presión Arterial
1. Mecanismos Nerviosos
2. Mecanismos Renales

Mecanismos nerviosos de regulación de PA
1. Reflejo barororeceptor de alta presión
2. Reflejo quimioreceptor
3. Reflejo baroreceptor de baja presión
4. Respuesta Isquémica del SNC
5. Otros respuestas: sensoriales, viscerales, corticales, hipotalámicas

Reflejo baroreceptor de alta presión
Receptores:
Seno Carotídeo
Seno Aórtico
Mecanoreceptores: responden al estiramiento

Ubicación de baroreceptores de alta presión


Reflejo baroreceptor de alta presión
Vía aferente:
Desde el seno carotídeo: el IX par
Desde el Seno Aórtico: el X par

Reflejo baroreceptor de alta presión
Centro Integrador Fibras de IX y X par llegan al NTS Del NTS fibras hacia área presora y
depresora Del área presora hacia el cuerpo celular de
neuronas preganglionares simpáticas en ME
Del area depresora hacia el nucleo del Vago

Reflejo baroreceptor de alta presión
Vía eferente:
Simpático: C6 a L3
Nervio Vago

Reflejo baroreceptor de alta presión
Efectores: Corazón (ß1)
Vasos sanguíneos: arteriolas (α1 y α2) y venas
Médula suprarrenal Riñón

Disminuye PaDisminuye descargade baroreceptores
NTS
Activación Area Presora
Inhibición AreaDepresora
Aumenta actividadsimpática
Disminuye actividad vagal
Aumenta RPT Venoconstricción Aumenta contractilidad Aumenta fc
Aumenta RV , VDF yFuerza de contracción Aumenta volumen
De expulsión
Aumenta Pa Aumenta gasto cardiaco

Reflejo baroreceptor de alta presión
Trabajan en el rango de 60 a 180 mmHg
Se adaptan Responden bien a
cambios súbitos de presión
Su f de descarga cambia con el ciclo cardiaco

Reflejo quimioreceptor•Quimioreceptores perifericos aumentan su frecuencia de descarga sí:
–Disminuye PaO2
–Disminuye pH
–Aumenta PaCO2
–Disminuye Pa a menos de 80 mmHg
•Quimoreceptores centrales aumentan su frecuencia de descarga sí:
–Disminuye pH del LCR
–Aumenta PaCO2 del LCR

Reflejo quimioreceptor
El aumento de la frecuencia de desacarga de los quimioreceptores produce activación del area presora e inhibición del area depresora
Lo opuesto al aumento de la f de desacarga de los baroreceptores de alta presión

Reflejo quimioreceptor
Además del efecto de los gases arteriales, la disminución de la Pa media a menos de 80 mmHg o 60 mmHg también produce aumento de la f de descarga de los quimioreceptores periféricos

Reflejo quimioreceptor
Vía aferente: IX y X par

Reflejo baroreceptor de baja presión
•Receptores localizados en áreas de baja presión
•Sistema venoso pulmonar y aurículas
•Son receptores de estiramiento(volumen), no de presión (sitios distensibles)
•Aferencias llegan al centro cardiovascular solo por el X par
•Sus aferencias llegan al Hipotálamo: se libera o se inhibe ADH
•Si disminuye la frecuencia de descarga se libera ADH

Explique
Por qué al acostarse aumenta la diuresis momentaneamente?
Por qué al entrar en una piscina se producen deseos de miccionar?

Respuesta Isquémica del SNC
•Si Pa disminuye a menos de 60 mmHg se produce vasoconstricción severa y bradicardia
•Si aumenta presión intracraneal:
Hipertensión mas bradicardia (Reacción de Cushing). (No confundir con anterior)

Otras respuestas•Al CCV también llegan aferencias de:
–Receptores sensoriales
–Receptores viscerales
–Centros corticales
–Centros hipotalámicos: Reacción de Alarma (ejercicio): corteza-hipotálamo-ME-simpático colinérgico-vasodilatación

Regulación Renal• Sistema Renina Angiotensina Aldosterona
• Estímulos para la liberación de Renina
–Estimulación simpática directa (ß1): por baroreceptor
–Hipovolemia : por hipoperfusión y por descarga simpática
• Renina actúa sobre Angiotensinogeno
• Angiotensinogeno se convierte en Angiotensina 1
• Angiotensina 1 se convierte en 2 por ECA y las enzimas de la vía alterna

Efectos de Angiotensina 2(relacionados con contol de PA)
•Vasoconstricción
•Aumenta reabsorción de sodio de manera directa
•Vasoconstricción de la arteriola aferente: aumenta reabsorción de sodio (manera indirecta)
•Estimula la secreción de Aldosterona por la capa glonerulosa de la glándula suprarrenal

Péptido Atrial Natriurético•Representa la esencia del corazón como órgano con función endocrina
•Sintetizado, almacenado y liberado por los miocitos atriales
•Estímulos liberadores:
–Distensión atrial
–Angiotensina 2
–Descarga simpática
–Endotelina
•Se encuentra elevado en hipervolemia e ICC

Péptido Atrial Natriurético•Efectos:
–Disminuye la liberación de aldosterona por la capa glomerulosa de la corteza suparrenal
–Incrementa la TFG
–Promueve la natriuresis y la diuresis
–Disminuye la secreción de Renina
•Efecto final:
–Reducción del volumen sanguíneo
•Contrarresta los efectos de Angiotensina 2
•Inhibidores de las Endopeptidasas Neutrales (NEP) que es la enzima que degrada NAP como tratamiento de ICC

Fin de Presión Arterial y su Regulación