9. La negociación con el paciente.
-
Upload
brainpharma -
Category
Documents
-
view
417 -
download
0
Transcript of 9. La negociación con el paciente.

46 Habilidades de comunicación en patología psiquiátrica
8 La negociación
con el paciente
Los acuerdos se mantienen mientras sirven a nuestros intereses.
NAPOLEÓN I. Máximas (1804-1815)
Durante siglos, desde tiempos de Hipócrates,
el paciente ha sido receptor pasivo de cuidados
sin derecho a opinar. Como mucho, era a los
familiares a los que se informaba y, excepcio-
nalmente, éstos comentaban algunos aspectos
menores de la enfermedad con el médico. Ha-
cia el siglo XIX se adopta una postura algo más
activa y se considera que el paciente debe sa-
ber sólo lo que es bueno para él (Reiser, 1980).
En el siglo XX, sobre todo en las últimas déca-
das, el desarrollo de la bioética (Gracia, 2007)
ha supuesto una revolución en la concepción
de la relación médico-paciente, ya que el enfer-
mo es dueño de su enfermedad, existiendo la
obligación legal de informarle. También puede
elegir las pruebas diagnósticas o tratamientos
que seguir (consentimiento informado) basán-
dose en el coste-beneficio que él perciba. Por
eso, en este momento, ningún médico puede
alegar ignorancia sobre la necesidad de que el
paciente sea un colaborador en todo el trata-
miento de la enfermedad y que incluso pueda
rechazar nuestras recomendaciones, mientras
que el profesional debe seguir disponible para
ofrecerle otras alternativas (aunque no sean de
nuestra elección) o por si cambia de opinión
en el futuro. Por supuesto, el paciente psiquiá-
trico presenta connotaciones específicas desde
la perspectiva legal (Carrasco y Maza, 2005)
que no son objeto de este libro. Nos centrare-
mos en cómo mejorar la comunicación y nego-
ciar con pacientes no psicóticos.
los derechos del paciente
El modelo tradicional de relación médico-
paciente implicaba que el profesional sabía lo
que convenía al paciente y, por tanto, le impo-
nía sus criterios sin tener en cuenta su opi-
nión. El saber lo poseía el profesional y el
enfermo confiaba en él de forma casi ciega.
Así, no existen bases para la negociación, ya
que ésta sólo puede existir entre iguales. Ya
hemos hablado del concepto de enfermedad.
La casi totalidad de los pacientes han desarro-
llado alguna opinión sobre la enfermedad (este
concepto incluía desde los principales sínto-
mas hasta la causa de la enfermedad, pasando
por las pruebas complementarias que realizar,
el pronóstico o el posible tratamiento). Lógi-
camente, si la información que el profesional
da sobre la enfermedad (principalmente diag-
nós-tico y tratamiento) es muy diferente del
concepto de enfermedad del paciente, puede
surgir el conflicto.
08 habilidades 28/10/08 10:21 Página 46

En diferentes momentos de la entrevista
clínica pueden detectarse resistencias u opi-
niones contrarias del paciente respecto a la
información que le ofrecemos sobre la enfer-
medad. Algunos de los momentos más habi-
tuales se resumen en la tabla 1.
Fase exploratoria
Conforme se va preguntando al paciente
sobre su enfermedad, él va orientándonos
inconscientemente sobre su concepto de
enfermedad. Lo hace de diferentes formas.
Lo que relata el paciente
• Descripción de los síntomas: primero des-
cribirá los que le parecen más importantes,
recalcando algunos de ellos. Éstos son los
que más le preocupan y quiere que valore-
mos, y esto nos indica cuál es su idea de la
enfermedad.
• Preguntas espontáneas: la propia ansiedad
hace que el enfermo introduzca en esta fase
preguntas espontáneas sobre la gravedad de
la enfermedad (¿es grave?), el diagnóstico
(¿es un cáncer?) o el tratamiento de la enfer-
medad (¿tendrán que operarme?). La reco-
mendación es contestar de forma breve, sin
confirmar nada (todavía no tenemos datos),
pero de forma tranquilizadora para poder
seguir la entrevista: «No parece grave, pero
vamos a seguir hablando»; «no parece que
sea cáncer, pero necesito más información»
o «no creo que haya que operarle, pero déje-
me que le pregunte algo más».
• Peticiones específicas: a menudo, el pacien-
te solicita pruebas complementarias especí-
ficas («me va a hacer un escáner, ¿verdad?»)
o ciertas intervenciones («¿me va a ingre-
sar?») que nos orientan sobre sus creencias
y expectativas. Se recomienda que la res-
puesta en estos casos sea de una cesión
intencional, algo que tranquiliza al paciente,
muestra nuestra voluntad de ayudarle, pero
no nos compromete como una cesión real:
«No se preocupe que si consideramos que
hay que hacerle un escáner (o ingresarle), lo
haremos. Pero ahora, permítame saber un
poco más lo que le ocurre». (La diferencia
con una cesión real es que sí hay un com-
promiso en una fase muy temprana de la
entrevista; p. ej., «sí, le haremos un escáner/
le ingresaremos»). Tampoco se recomienda
una negación directa y de entrada, como
hacen muchos profesionales, porque enve-
nena la entrevista y rompe el diálogo: «Por
estos síntomas, no necesita un escáner» o
«no podemos ingresar a todo el mundo, lo
que le ocurre no es grave»).
Preguntas del profesional sobre el concepto
de enfermedad del paciente
Una de las preguntas hipocráticas clásicas
era: «¿A qué atribuye la enfermedad?» y, siste-
máticamente, habría que formulársela al
paciente. Una de las preocupaciones máxi-
mas de los profesionales cuando se plantea
este tema es que los pacientes lleguen a pen-
sar que no son competentes. Temen que les
conteste algo como: «Usted sabrá, doctor, que
para eso es el médico».
La recomendación en estos casos es comen-
tarles: «Por supuesto que yo le voy a dar mi
opinión sobre lo que le ocurre, pero usted lle-
va ya días/semanas con este problema y segu-
47La negociación con el paciente
como detectar resistencias en el paciente
Fase exploratoria
• Por lo que relata el paciente
– Descripción de los síntomas
– Preguntas espontáneas
– Peticiones específicas
• Por preguntas específicas del profesional sobre la
idea del paciente
Fase informativa
• Resistencias explicitadas verbalmente
• Resistencias identificadas de forma no verbal
• Resistencias conductuales: sin cumplimiento tera-
péutico
Tabla 1. Fases de la entrevista clínica que
permiten detectar resistencias u opiniones
contrarias del paciente respecto a nuestro
concepto de enfermedad
08 habilidades 28/10/08 10:21 Página 47

48 Habilidades de comunicación en patología psiquiátrica
Cuando se detectan resistencias en los pacien-
tes, los profesionales tenemos varias opciones:
1. No tomar conciencia: muchos profesiona-
les piensan que no es su problema. Como
expertos, informan al paciente de cuál es su
enfermedad y de qué tratamiento le reco-
miendan, pero, si no quiere seguirlo, ellos no
tienen por qué intentar convencer al pacien-
te, ya que piensan que ésa no es su función.
2. Repetir la misma información: otro grupo
de profesionales, que sí desean intentar con-
vencer al paciente pero que carecen de sufi-
cientes habilidades de comunicación, tien-
den a repetir la misma información una y
otra vez: «Le puedo asegurar que lo que tiene
es una depresión». Habitualmente, tienden a
subir el tono cada vez o a gesticular más,
como si fuese un problema de comprensión.
También se tiende a dar razones justificativas
apoyando el argumento («llevo años de psi-
quiatra en esta consulta y he visto muchos
casos como el suyo»). Esto es lo que se deno-
mina en negociación «respuestas justificati-
vas». Es imposible ganar una discusión dando
argumentos propios, porque el otro contra-
pondrá los suyos y el tema se hará intermina-
ble, ya que deriva a una lucha de poder y no
de argumentos.
opciones del profesional contra las resistencias del paciente
• Complacer. Hacer lo que quiere el paciente: «No se
preocupe, que yo hago lo que usted me pide»
(aunque piense que no es lo más adecuado, así seevitan conflictos)
• Imponer y culpabilizar. No dar otra opción y hacer
que se sienta culpable si se niega: «Yo soy el médi-
co y sé lo que usted tiene que hacer. Si no me hace
caso, usted será culpable de lo que le ocurra»
• Apelar a la confianza. Dar razones por las que
tiene que confiar en nosotros: «Confíe en mí, lleva-
mos 20 años viéndonos ¿cuándo le he engañado?»
• Manipular. Dar información sesgada, alterando la
realidad: «Éste es el único tratamiento (aunque nolo sea) y hemos tenido varios casos de complica-
ción graves de la enfermedad si no han seguido el
tratamiento (aunque no sea cierto)»
Tabla 2. Principales estrategias no
negociadoras que usamos los profesionales
para influir sobre los pacientes
ro que ha pensado algo sobre lo que le está
ocurriendo. Me ayudaría mucho saber que
idea tiene». Este enfoque no menoscaba para
nada la autoridad o competencia del médico,
sino que hace sentir al enfermo que se está
dando importancia a su opinión.
Fase informativa
• Resistencias explicitadas verbalmente: a ve-
ces los pacientes expresan claramente su des-
acuerdo con el diagnóstico y/o el tratamien-
to del profesional con frases como: «¿Está
seguro de que lo que tengo es una depre-
sión?» o «no estoy de acuerdo con que lo mío
sea ansiedad». Respecto al tratamiento, una
frase típica es: «Soy enemigo/a de los medica-
mentos». Evidentemente, en estos casos hay
que negociar, aunque muchos profesionales
se inclinan por la simple imposición.
• Resistencias identificadas de forma no ver-bal: es más frecuente que los pacientes no
expresen con tanta claridad su rechazo y,
simplemente, no digan nada verbalmente.
No obstante, con frecuencia su expresión
no verbal les delata en forma de los adapta-
dores que hemos descrito en el capítulo de
comunicación no verbal (tocarse la nariz,
la boca, las orejas, quitarse pelusilla inexis-
tente del brazo, quitarse legañas inexisten-
tes de los ojos, etc.). En ese momento, sabe-
mos que hay problemas.
• Resistencias conductuales o incumplimientodel tratamiento: se sabe que el porcentaje de
no adherencia de los paciente se sitúa por en-
cima del 50, y que los profesionales son poco
capaces de detectarlo (Cañas y Roca, 2007).
08 habilidades 28/10/08 10:21 Página 48

49La negociación con el paciente
3. Intentar influenciar al paciente utilizandotácticas no negociadoras (tabla 2).
4. Negociar: es lo que se propone. En primer
lugar, se señala el tema al enfermo («Juan,
me da la impresión por su cara/por lo que
me dice que no está muy de acuerdo con
el diagnóstico/tratamiento. ¿Quiere que lo
hablemos?». Y, a continuación, se utiliza-
rían las técnicas de negociación que va-
mos a ver.
Existen unas normas básicas para que cual-
quier negociación tenga éxito. En la relación
médico-paciente también es necesario utili-
zarlas, son las que se resumen en la tabla 3.
normas básicas de negociación
1. Separe a las personas del problema. Es posible que su
interlocutor no le caiga bien, ya desde el principio o se-
gún como se va desarrollando la negociación. No debe
perder de vista que su objetivo es llegar a un acuerdo,
no reventarlo con afinidades o prejuicios personales
2. Tenga claro que es innegociable (fundamentalpara nosotros) y qué es negociable (accesorio y quepuede formar parte de nuestras cesiones). Si todo es
fundamental no hay negociación, sino imposición
3. Céntrese en los intereses y los objetivos, no en lasposiciones. Se debe tener claro qué queremos obte-
ner y no defender de forma numantina una posición
simplemente porque lo consideramos una lucha de
poder. El éxito no es mantener nuestra postura, sino
firmar un acuerdo razonable y duradero
4. Antes de decidir, genere una variedad de posibili-dades. Una negociación es como la técnica de resolu-
ción de problemas. Pueden existir varias alternativas
y hay que decidir cuál es más satisfactoria para los
dos. Si sólo hay una opción única, es difícil que guste
a ambos. Además, siempre parecerá una imposición
5. Cualquier negociación tiene que basarse en el mo-delo win-win (los dos ganan). Para que un acuerdo
sea duradero tiene que ser satisfactorio para ambos.
Los dos interlocutores tienen que sentir que han cedi-
do pero que han conseguido cosas. Si no, sólo será
una imposición que se romperá con el tiempo
6. Intente siempre que el resultado se base en un es-tándar objetivo. Si cualquiera que esté fuera de la ne-
gociación no considera que el acuerdo es beneficio-
so para ambas partes, seguro que no lo es. Solemos
tener un sesgo en el que cualquier cesión nuestra nos
parece enorme, mientras que las del otro las conside-
ramos nimias
Tabla 3. Normas básicas de negociación
Modificado de Fisher et al., 2004.
Sea cual sea el tema de negociación, en
cualquier proceso de este tipo se pueden dis-
tinguir tres fases: a) acuerdo sobre el proble-
ma a discutir; b) intercambio de opiniones y
reconversión de ideas, y c) toma de acuerdos.
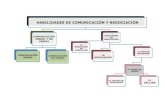
En cada una de ellas las técnicas que utilizar
son diferentes (tabla 4).
Acordar el problema
que discutir
Aunque parezca increíble, a veces es difícil
llegar a acuerdos sobre qué es lo que esta-
mos discutiendo. Este tema es clave, porque
técnicas de negociación
08 habilidades 28/10/08 10:21 Página 49

50 Habilidades de comunicación en patología psiquiátrica
si no está claro cuál es el problema, jamás se
llegará a una solución. Los seres humanos
mostramos la tendencia a olvidarnos del
tema de discusión y personalizar la negocia-
ción, convirtiéndola en una lucha de poder.
Las técnicas que tenemos que utilizar son:
Respuestas evaluativos, no justificativas
Cuando alguien no está de acuerdo con una
propuesta nuestra, tendemos a dar razones que
justifiquen por qué debe seguir nuestras indica-
ciones. Inmediatamente, nuestro interlocutor va
a plantear también causas para que le hagamos
caso y le demos la razón. El turno de palabra se
usa de forma alternativa para ir enumerando ra-
zones en cada caso. A los pocos minutos, se pier-
de la noción del tema de negociación y entran
aspectos personales (lucha de poder), actualiza-
ción de posibles agravios que tuviésemos con esa
persona (descalificaciones e insultos que nada
tienen que ver con el tema), etc. En general es
difícil ganar así una discusión. Debemos plan-
tearnos entender con claridad el punto de vista
En la fase de acuerdo del problema
• Respuestas evaluativas, no justificativas
• Cesión intencional y, excepcionalmente, real
• Definición del problema
En la fase de intercambio de opiniones y reconversión
de ideas
• Reconversión de ideas
• Reconducción por objetivos
En la fase de toma de acuerdos
• Doble pacto
• Paréntesis
• Toma de precauciones
• Transferencia de responsabilidad
Imposibilidad de llegar a acuerdos
• Propuesta de nueva relación
• Disco rayado
• Autorrevelación
Tabla 4. Técnicas de negociación
en las diferentes fases
Justificativas
Médico: Antonio, como ya te he comentado, pien-
so que tienes una depresión y por eso te voy a
recomendar que tomes un antidepresivo
Paciente: Doctor, ya sabe que a mí no me gusta la
química
M: Pues no te va a quedar más remedio que tomar
esto, porque, si no, no vas a salir de la depresión
(tono demasiado imperativo que facilita elrechazo, es un desafío)
P: Todavía puedo aguantar. Prefiero intentar salir
por mí mismo
M: Tu solo no vas a poder salir. Luego me vas a
pedir que te dé la medicación (ejerce de adivinoe incita al paciente a demostrarle que puedehacerlo)
M: Bueno, tu sabrás. Luego no digas que no te
avisé. Tuya será la culpa si no mejoras, yo me
desentiendo (amenaza y culpabilidad)P: No se preocupe, que seguro que superaré la
depresión (acepta el reto)(Curiosamente, todavía no sabemos por qué recha-
za la medicación)
Evaluativas
Médico: Antonio, como ya te he comentado, creo
que tienes una depresión y por eso te voy a reco-
mendar que tomes un antidepresivo
Paciente: Doctor, ya sabe que a mí no me gusta la
química
M: Entiendo que no te guste, a mí tampoco si no
es estrictamente necesario, pero ¿qué es lo que
te preocupa exactamente de tomar un antide-
presivo?
P: Tengo miedo de quedarme enganchado, como
le pasó a un familiar mío con el alprazolam
M: El alprazolam es un tranquilizante. Yo te voy a
recetar un antidepresivo, y los antidepresivos
nunca producen adicción. Si ésa es la preocupa-
ción, quédate tranquilo
P: Pero me preocupa mi hígado. Las medicaciones
envenenan
M: Te recetaré un antidepresivo serotoninérgico.
Son los que menos efectos secundarios tienen,
incluidos los hepáticos. Hay quien lo toma
durante años, incluso embarazadas, y es un me-
dicamento muy seguro. ¿Qué otras preocupacio-
nes tienes con los antidepresivos?
P: No sé, no sé…
M: ¿Te parece que probemos?
Ejemplo 1. Respuestas justificativas frente a respuestas evaluativas (con posterior reconversión de ideas)
08 habilidades 28/10/08 10:21 Página 50

Definición del problema
A veces hay más de un problema o el que
existe no se encuentra suficientemente definido.
Es importante explicitarlo claramente y acordar
que ése es el tema del que vamos a hablar.
Intercambio de opiniones
y reconversión de ideas
Es la fase más importante, porque nos per-
mite entender al otro y planificar la forma de
51La negociación con el paciente
del interlocutor, mediante respuestas evaluativas
(«¿por qué piensas tal cosa? o ¿qué quieres decir
con eso?»), para desmontar con empatía y desde
el respeto sus posibles errores o prejuicios.
Cesión intencional y real
Cuando estamos negociando un problema
(diagnóstico o tratamiento), pueden aparecer
peticiones que para el paciente son importan-
tes y que, si no se resuelven de forma adecua-
da, aunque sin compromiso por parte del pro-
fesional, se convierten en un nuevo e insalva-
ble problema. La cesión intencional permite
decirle al paciente que consideraremos su peti-
ción y que accederemos a ella si lo vemos útil,
pero no hay un compromiso explícito de reali-
zarla. El objetivo es poder seguir negociando.
La cesión real, en la que se le concede la peti-
ción al paciente, sólo se debe utilizar si el tema
es menor y estamos de acuerdo con ella.
Habría otros dos tipos de cesiones: a) la ce-
sión real diferida, en la que se cede a lo que
pide el paciente pero en el futuro («le pediré
el escáner la próxima vez que nos veamos,
pero de momento tome este tratamiento»); es
muy peligrosa, porque el paciente tiende a
dejar pasar el tiempo sin hacer nada, ya que la
cesión está hecha, y b) la cesión parcial, en la
que se accede de forma incompleta a lo que
pide el enfermo. Tampoco es muy útil, a me-
nos que sea algo que ya íbamos a conceder y
que así intentemos fortalecer la relación. Pero,
sistemáticamente, tiende a sustituirse por un
doble pacto, cediendo algo pero pidiendo una
cierta contrapartida.
Médico: Felipe, mi opinión es que tienes una de-
presión y que esto es lo que está causando todos
tus síntomas
Paciente: Doctor, pero la cabeza me duele mucho.
¿No va a pedirme un escáner?
M: Te aseguro que si pensamos que es necesario
pedirte un escáner lo haremos inmediatamente.
Sin embargo, en este momento parece muy
claro que tus síntomas, incluido el dolor de cabe-
za, se deben a esta depresión intensa con la que
llevas ya varios meses. Lo más eficaz sería poner-
te un tratamiento antidepresivo. Pero no te preo-
cupes, que si no desaparece o mejora el dolor en
un tiempo razonable, hablaremos del escáner
(cesión intencional)
P: Bueno, doctor, pues lo dejamos así de momen-
to, pero si la cabeza no mejora volveré a decirle
lo del escáner
M: Ya hemos quedado en que lo hablaremos. ¿Te
preocupa algo más?
P: Sí, duermo fatal, ¿no puede mandarme algo para
dormir?
M: Yo creo que con el antidepresivo mejorará tam-
bién el sueño, pero podemos darte algo para
dormir los primeros días mientras hace efecto
(cesión real)
Ejemplo 2. Cesión intencional y real
Médico: Con todo lo que me ha contado
hasta ahora, entiendo que debemos
comentar dos problemas: la pérdida de
memoria y concentración que viene
sufriendo desde hace varias semanas y el
problema del cuidado de la casa y el sen-
timiento de soledad que tiene últimamen-
te. ¿Es así?
Paciente: Sí, … eso es, doctor
Ejemplo 3. Definición del problema
08 habilidades 28/10/08 10:21 Página 51

Reconversión por objetivos
En una negociación existen muchos temas
colaterales insolubles, con atribución de la cul-
pa hacia el profesional o el sistema (muchas
veces de forma injustificada). No tiene sentido
quedarse atascado en aclarar aspectos que
son muy emocionales y en los que no vamos
a poder llegar a acuerdos. Tenemos que des-
vestirlos del componente emocional (no per-
sonalizar, pensando que «van contra mí»), dis-
culparse si es necesario (aunque no seamos
estrictamente responsables) y dar un salto en
la negociación. Hay que buscar temas en los
que podamos estar de acuerdo, que nos unan,
y sobre los que podamos establecer una base
de negociación. Esto es muy importante cuan-
do en una entrevista se discuten aspectos
paralelos a lo que es el motivo fundamental de
la demanda.
Fase de toma de acuerdos
A veces, la negociación termina en la recon-
versión de ideas, pero en otras es necesario
usar las técnicas propias de esta fase, que son
las siguientes:
llegar a un acuerdo. Se basa en entender las
razones por las que se opone mi interlocutor
a la propuesta, para intentar modificar con
empatía su forma de pensar, o si es imposible
llegar a un acuerdo, redefinir el problema de
forma que nos una y estemos dispuestos a
trabajar juntos para resolverlo.
Reconversión de ideas
Necesitamos conocer las creencias del pa-
ciente para rebatirlas: a) mostrando las inexac-
titudes de su postura; b) señalando las contra-
dicciones dentro de un mismo razonamiento, y
c) añadiendo o contraponiendo otra informa-
ción de la que no dispone el enfermo. Hay una
serie de preguntas que pueden servir para co-
nocer lo que piensa el paciente y favorecer esta
reconversión de ideas (tabla 5).
Todo tiene que hacerse en un clima de
empatía, sugiriendo las ideas, no imponiéndo-
las, y recordando la norma básica de cualquier
negociación: win-win. Tiene que dar la sensa-
ción de que ambos ganan cosas y ceden en
algunos aspectos. Si sólo es uno quien gana y
otro quien cede, el acuerdo sólo puede man-
tenerse en el tiempo por imposición. Ya se ha
descrito una muestra de esta técnica en el
ejemplo 1, pero añadamos otro más.
52 Habilidades de comunicación en patología psiquiátrica
• ¿Qué cree usted que le pasa?
• ¿A qué cree que es debido?
• ¿Desea más información?
• ¿Qué le preocupa?
• ¿Hay algo de lo que le he comentado con lo que no
esté de acuerdo?
• ¿Qué cree que deberíamos hacer para afrontar el
problema?
• ¿Cree que podríamos hacer alguna cosa más?
• ¿Qué piensa sobre esto que estamos hablando?
Tabla 5. Preguntas que pueden servir
para la reconversión de ideas
Médico (a un paciente alcohólico): Luis, te reco-
miendo que tomes durante unas semanas este
fármaco para disminuir la dependencia del alco-
hol y poder controlarla mejor
Paciente: Pero entonces voy a depender de una
pastilla, y me siento como un drogadicto
M: La diferencia es que con la pastilla no lesionas tu
salud, ni te metes en líos legales, ni en problemas
laborales y va a mejorar tu relación de pareja
P: Ya lo sé, pero sigo sintiéndome un toxicómano
M: Casi la mitad de la población toma algún tipo de
pastilla por problemas de salud. Habla con algu-
no de ellos: ¿crees que se sienten toxicómanos?
P: Ya, pero sigo sintiendo que dependo de algo
M: La medicación podrás dejarla sin que te engan-
ches, en cuanto hayas dejado de beber. Pero lle-
vas años intentando abandonar el alcohol y ves
que no es fácil
Ejemplo 4. Reconversión de ideas
08 habilidades 28/10/08 10:21 Página 52

Paréntesis
Posponemos la resolución de la demanda,
ya sea evitando la emisión de un diagnóstico
o tratamiento, o aplazando otra medida soli-
citada por el paciente.
Transferencia de responsabilidad
Consideramos que no somos el profesio-
nal más indicado para ayudar al paciente en
una demanda concreta, por lo que propone-
mos su derivación a otro profesional. La
Doble pacto
Ofrecemos ceder en un punto que sabemos
que le agrada al interlocutor, a cambio de que el
enfermo ceda en un tema que nosotros consi-
deramos primordial. Como se ve, el espíritu de
la negociación implica tener claro, antes de em-
pezar, qué aspectos consideramos nucleares (no
negociables) y qué otros se consideran acceso-
rios (negociables), y que son los que podemos
utilizar como moneda de cambio. Obviamente,
si consideramos todos los aspectos como
nucleares, no estamos negociando, sólo impo-
niendo, y la conversación será un fracaso.
53La negociación con el paciente
Paciente: Que sepa, doctor, que estamos descon-
tentos con usted porque no nos quiso hacer el
escáner que le pedí para mi padre; fuimos a
urgencias, se lo hicieron, y ya ve que el informe
dice que hay una atrofia cortical (extendiendo elinforme al psiquiatra)
Médico: Sí, ya veo el informe. Siento si esta enfada-
da porque no le pedí esa prueba a su padre,
pero no lo consideré necesario en aquel mo-
mento (con empatía, pide disculpas). ¿Qué le
han dicho de esta prueba en urgencias?
P: La verdad es que me han dicho que casi todas las
personas de su edad tienen un escáner pareci-
do. Nos dijeron que no valía la pena pedirle nin-
guna otra prueba
M: Sí, era lo esperable. Por eso no se la pedí, porque
pensaba que iba a demostrar que hay una atrofia
cerebral sin más, lo cual no aclara nada
P: Sí, pero así nos hemos quedado tranquilos y
sabemos que no le pasa nada malo
(El profesional tiene dos opciones: a) seguir justifi-cándose, porque realmente él tiene razón, aunquesabe que nunca convencerá al paciente, y b) haceruna reconversión por objetivos, no sintiéndose per-sonalmente molesto por las respuestas del enfermo)
M: Bueno, en cualquier caso, el escáner está hecho
y no nos aclara mucho más sobre lo que ya sabía-
mos. Ahora lo que me preocupa es ¿cómo pode-
mos ayudarles, a su padre y a ustedes?
Ejemplo 5. Reconversión por objetivos
Paciente: Doctor, yo prefiero que me mande al psi-
cólogo en vez de tomar un antidepresivo. Pienso
que es mejor no usar química.
Médico: En este momento los síntomas de su tras-
torno obsesivo-compulsivo son intensos. No va
a serle útil una psicoterapia si no conseguimos
que esté algo mejor. Yo estoy a favor de comple-
mentar el tratamiento con psicoterapia, pero no
justamente ahora. Le propongo que tome este
antidepresivo unas semanas y, posteriormente,
si vemos que está mejor, le mandaré al psicólo-
go. ¿Le parece?
Ejemplo 6. Doble pacto
Médico: María, por los síntomas que me ha comen-
tado, mi opinión es que tiene una depresión
Paciente: Si, eso me temía, doctor, yo me notaba
muy triste
Ejemplo 7. Paréntesis
(Continúa)
08 habilidades 28/10/08 10:21 Página 53

Toma de precauciones
Aunque el tema se considera resuelto, el
médico informa al paciente de que podría
ocurrir una evolución desfavorable y que,
en ese caso, se puede volver a contactar
con él.
Imposibilidad
de llegar a acuerdos
Por muy bien que sepamos negociar, en al-
gunas ocasiones es imposible llegar a acuer-
dos, porque uno de los dos interlocutores no
se plantea ceder en nada. En esos casos, y des-
de la perspectiva de la consulta médica, habría
varias técnicas para gestionar esta situación.
Son las siguientes:
Propuesta de una nueva relación
En los casos en los que la relación se ha dete-
riorado mucho (insultos o falta de respeto por
parte del paciente o, excepcionalmente, del
profesional, clara falta de confianza del pacien-
te o nula colaboración), no suele tener sentido
derivación tiene que hacerse sin plantearla
como un castigo («que le vea mi compañe-
ro, a ver si con él se entiende mejor») o un
abandono («yo ya no sé que hacer con
usted, mejor que le vea otro»), y sin crear
expectativas irreales al enfermo («es un
médico buenísimo, seguro que le mejora su
enfermedad»).
54 Habilidades de comunicación en patología psiquiátrica
M: Exactamente. Por tanto, lo que le recomiendo es
que tome el antidepresivo que le voy a recetar
P: Lo siento, doctor, pero ya sabe que yo soy reacia
a tomar medicamentos para la depresión. Yo
creo que soy suficientemente fuerte y que no lo
voy a necesitar
M: Pero, ¿cuál es exactamente el problema para no
querer tomar un antidepresivo? (intentandouna reconversión de ideas)
P: Es mi forma de pensar, doctor. No tengo nada
contra la medicación en general, sobre todo por
problemas físicos. Pero en lo que se refiere a lo
psicológico, yo creo que uno tiene que ser fuer-
te y superarlo
M: Como usted prefiera. En cualquier caso nos
vemos en 2 semanas a ver que tal va. Si puede
aguantar así, perfecto, pero si aumentan los sín-
tomas y quiere volver a considerar el tomar un
antidepresivo me lo dice. ¿De acuerdo?
(Continuación)
Médico: Julia, en los análisis observo que tiene una
alteración de las hormonas tiroideas. Parece que
podría tener un hipotiroidismo, es decir, que el
tiroides no funciona bien del todo. No obstante,
estas enfermedades las ve el endocrino y por
eso le voy a enviar a él, para que lo valore
Paciente: ¿Es necesario? ¿No puede ponerme usted
el tratamiento?
M: Yo voy a cuidar de que esto no le afecte psico-
lógicamente, porque podría tener más facili-
dad para padecer depresiones. Pero el trata-
miento del hipotiroidismo, si es lo que tiene,
no depende de mí, sino de los especialistas en
endocrinología
Ejemplo 8. Transferencia de responsabilidad
Médico: Antonia, ya sé que tiene algunas dudas,
pero yo creo que es mejor que le retiremos
definitivamente el tratamiento, porque parece
que se ha recuperado bien de la ansiedad. No
obstante, podría ocurrir dentro de algún tiem-
po que recayese y, en ese caso, no dude en
volver a pedirnos cita para verla
Ejemplo 9. Toma de precauciones
08 habilidades 28/10/08 10:21 Página 54

55La negociación con el paciente
mantener la relación médico-paciente. Hay que
informar al enfermo de nuestra decisión, expli-
cándole cómo se realizará la continuidad de
cuidados con otro profesional.
Médico: Ya ve que hemos estado discutiendo e
incluso ha llegado a insultarme. No estoy acos-
tumbrado a este tipo de relación con mis pacien-
tes. Veo que ha perdido completamente la con-
fianza en mí, por lo que no tiene sentido que le
siga tratando. A partir de ahora, es mejor que
solicite que le vea otro médico de su confianza.
Para eso, sólo tiene que ir a administración y
pedir el cambio al médico que quiera del centro
Paciente: Vamos que quiere librarse de mí, ¿no? Es
un mal profesional y ahora se lava las manos
M (no entra a justificarse, hace reconducción porobjetivos): Lo que está claro es que nuestra rela-
ción se ha deteriorado de tal forma que ni usted
va a poder volver a tener confianza en mí, ni yo
me voy sentir a gusto siendo su médico después
de lo que ha ocurrido, por lo que creo que es
mejor que cambie de profesional
P: Desde luego, ya lo creo que me voy…
Ejemplo 10. Propuesta de una nueva relación
Disco rayado
Es una técnica que se utiliza cuando un pa-
ciente solicita algo que consideramos inade-
cuado y no vamos a cambiar de opinión pese
a que insista repetidamente. Por lo general
queda reducido a pacientes que se piensa que
pueden ser agresivos (como toxicómanos u
otros enfermos psiquiátricos) para demostrar
que no vamos a modificar nuestra decisión
pese a posibles amenazas. La relación queda
muy alterada.
Paciente (toxicómano): Necesito que me recete
tranquilizantes
Médico: Te he dicho que no te los voy a recetar
P: ¿Es que no me entiende? Si no, acabaré haciendo
algo
M: Te he dicho que no te los voy a recetar
P: Voy a hacer cualquier barbaridad
M: Te he dicho que no te los voy a recetar
P: Váyase a la mierda (dando un portazo)
(Obviamente, es necesario evaluar si puede haberriesgos para la integridad física y qué apoyos se tie-nen para evitarlos)
Ejemplo 11. Disco rayado
Autorrevelación
Cuando al paciente se le solicita, de buenas
maneras, algo que considera que no puede
cumplir según sus principios, puede apelar a
sus sentimientos/creencias como último recur-
so (ya que es excepcional que el profesional
revele algo de sí). Se plantea cuando la relación
es buena y no se quiere alterar, pero uno no
puede en conciencia aceptar la petición.
Paciente: Doctor, quería pedirle que me diese la
baja unos meses, porque ya se me ha acabado el
paro después de que me despidiesen del traba-
jo. Se lo pido por favor
Ejemplo 12. Autorrevelación
08 habilidades 28/10/08 10:21 Página 55

56 Habilidades de comunicación en patología psiquiátrica
Médico: Juana, entiendo que lo está pasando muy
mal y comprendo que por eso me hace esta peti-
ción (empatía). Sin embargo, yo no puedo en
conciencia firmar algo que es falso, porque me
sentiría mal conmigo mismo (autorrevelación).
Usted tiene ahora mismo un problema econó-
mico grave, no un problema de salud (enuncia-ción del problema). Lo que le puedo ofrecer es
enviarla a la trabajadora social a ver si es posible
solicitar algún tipo de ayuda (transferencia deresponsabilidad). ¿Qué le parece?
P: Que me ha decepcionado. Siempre he confiado
en usted y ahora que le pido ayuda me deja en la
estacada. No pensé que iba a hacer esto, ya no
confío en usted
M: Siento mucho no poder ayudarla, pero para mí
los principios son importantes y no podría
mirarme a la cara si los rompo (autorrevela-ción). Veo que ha perdido la confianza en mí y
también a mí me resulta difícil seguir tratándola,
por lo que considero que es mejor que le vea
otro compañero. Sabe que puede pedir en admi-
nistración un cambio al médico que quiera del
centro. Creo que es lo mejor (propuesta denueva relación)
En este capítulo ha resumido cómo detectar
las resistencias del enfermo durante la entre-
vista, las bases sobre las que debe asentarse
cualquier negociación y las principales técni-
cas que utilizar, ilustradas con ejemplos espe-
cíficos. Es uno de los capítulos más importan-
tes de las habilidades de comunicación, ya
que supone el núcleo de todo el proceso.
conclusiones
08 habilidades 28/10/08 10:21 Página 56