Endocrino y Reumatologia
-
Upload
sergio-rodriguez-caminero -
Category
Documents
-
view
24 -
download
1
Transcript of Endocrino y Reumatologia

121 - Enfermedades endocrinas y el sistema musculoesquelético
Puntos claveTanto el hipotiroidismo y el hipertiroidismo se caracteriza por la frecuente afectación sintomática del sistema músculo-esquelético.Enfermedades de la glándula paratiroides puede manifestarse en el hueso y presentaciones musculares. La manifestación articular más importante del hiperparatiroidismo primario es la deposición de pirofosfato cálcico (CPPD) la enfermedad.Enfermedad de Cushing, un subtipo (80%) de síndrome de Cushing, es causada por un adenoma de la pituitaria, que es un tumor benigno que resulta en exceso de hormona adrenocorticotropa (ACTH), mientras que el síndrome de Cushing iatrogénico es secundaria a exógeno de alta dosificación a largo plazo de la terapia con glucocorticoides. Variadas manifestaciones musculoesqueléticas pueden surgir, que pueden ser indolentes y requieren altos niveles de vigilancia clínica para la detección.La diabetes mellitus se puede manifestar una variedad de presentaciones musculoesqueléticos en las articulaciones, en los huesos largos y en los tejidos conectivos. Varias manifestaciones se caracterizan por fibrosis tisular. Biología tendón anormal puede contribuir a estas presentaciones. Osteoartropatía diabética de Charcot es una forma grave y destructiva de la artritis degenerativa resultante de la neuropatía diabética subyacente.
Manifestaciones musculoesqueléticas son una característica común de presentación de la enfermedad endocrina, por lo tanto, un alto nivel de vigilancia debe mantenerse durante la evaluación inicial y continua de los pacientes con hueso, músculo, y las quejas de los tejidos blandos. De manera similar, la enfermedad endocrina puede surgir en el tratamiento de enfermedades reumáticas, especialmente con el uso de glucocorticoides. Considerando que los mecanismos que subyacen a muchas de esas presentaciones siguen siendo inciertas, su asociación es lo suficientemente común como para merecer un examen detallado de la historia y el examen de todas las presentaciones nuevas enfermedades reumáticas, y la evaluación endocrina superficial debe formar parte de la investigación de rutina temprana de nueva aparición artralgia y mialgia pacientes. En este capítulo se abordan algunos de los elementos músculo-esqueléticas más comunes de síndromes endocrinos.
HipotiroidismoDeficiencia de la hormona tiroidea conduce al estado de hipotiroidismo. La causa más común es la tiroiditis de Hashimoto, un proceso autoinmune en la que la infiltración linfocítica y tejido fibroso acumulación reemplazo causa de un tejido normal de la tiroides y de ese modo disfunción de las glándulas. La incidencia de hipotiroidismo autoinmune (tiroiditis de Hashimoto) es mayor en pacientes con esclerosis sistémica, así como con lupus eritematoso sistémico (LES), artritis reumatoide (AR), enfermedad mixta del tejido conectivo, síndrome de Sjögren, y polimiositis. La mayoría de los pacientes desarrollan anticuerpos contra la peroxidasa tiroidea y / o tiroglobulina. La tiroiditis de Hashimoto se asocian con HLA-B8, HLA-DR3, HLA-AW30, y HLA-DR5. Algunos pacientes con tiroiditis de Hashimoto también presentan anticuerpos antinucleares, y muchos tienen anticuerpos anti-ADN, a pesar de esto, SLE abierta es poco común. Otras posibles causas de la disfunción de la glándula tiroides incluyen el tratamiento con yodo radiactivo (131 I) para la enfermedad de Graves y la inducida por drogas hipotiroidismo, por ejemplo, asociados con amiodarona, yodo (es decir, síndrome de Wolff-Chaikoff efecto), u otras drogas. Además, los trastornos hereditarios de la vía de síntesis iodothyronine (tiroxina [T 4] y triyodotironina [T 3]), así como los tumores hipofisarios y relacionados con resecciones quirúrgicas, son posibles causas. El hipotiroidismo puede causar una amplia gama de síntomas asociados con leve (por ejemplo, fatiga, aumento de peso, intolerancia al frío, lentitud mental, calambres musculares, bradicardia) a complicaciones graves (por ejemplo, agrandamiento del corazón, coma por mixedema [raro]). Las manifestaciones neuromusculares y músculo-esquelético se observan en muchos pacientes. Estas manifestaciones pueden ocurrir en cualquier momento en el proceso

de la enfermedad e incluyen debilidad, dolor articular y muscular, dolor y rigidez. En general, 30% a 80% de los pacientes hipotiroideos manifiestan síntomas neuromusculares, dependiendo de la gravedad de hipotiroidismo, mientras debilidad que se observa en casi el 30% de los pacientes. Más raramente, miopatía hipotiroidea se manifiesta como una enfermedad similar a la polimiositis con debilidad muscular proximal y un mayor nivel de creatinina fosfoquinasa. También se puede presentar como la ampliación del músculo (seudohipertrofia), en los adultos, esta condición se llama síndrome de Hoffmann. En los niños con enfermedad de hipotiroidismo (cretinismo), un patrón de debilidad proximal y ampliación muscular difuso que se conoce como síndrome de Kocher-Debre-Semelaigne. Varios informes de casos describen rabdomiolisis asociado con hipotiroidismo;., en estos casos, el hipotiroidismo se cree que ha sido causante mixedema representa un fenómeno en el que el engrosamiento del tejido muscular se produce después de la percusión luz en aproximadamente el 30% de los pacientes; sin embargo, no es del todo específico para el segundo. mixedema es causado probablemente por la recaptación de calcio retardada por el retículo sarcoplásmico, que por lo tanto prolonga la contracción muscular.Esta prolongación de la contracción muscular se cree que está relacionado con el desarrollo de la hipertrofia muscular. Una manifestación neuromuscular se refiere además a la neuropatía periférica. En particular, el síndrome del túnel carpiano se encuentra en 15% a 30% de los pacientes con hipotiroidismo.
HipertiroidismoEl hipertiroidismo (enfermedad de Graves) puede afectar al sistema músculo-esquelético de varias maneras, la manifestación más común es la osteopenia y la osteoporosis potencialmente. Esto último puede ocurrir en pacientes con enfermedad de Graves idiopática ", sino también en aquellos con hipertiroidismo iatrogénico. La falta de reconocimiento de la necesidad de reemplazo de la tiroides disminuyendo con la edad es la causa más importante de hipertiroidismo iatrogénico en mujeres mayores. Por esta razón, los pacientes con hipotiroidismo que están en la hormona tiroidea y la terapia de estrógenos deben estimulantes de los tiroides niveles hormonales monitorizados y la dosis se reajustó para mantener el nivel de la hormona estimulante del tiroides dentro de la gama normal. La densidad ósea se ha demostrado que aumenta después de la corrección del estado de hipertiroidismo. Mixedema pretibial es un síndrome de nódulos indoloros que ocurren en las zonas pretibiales; prácticamente todos los pacientes afectados tienen oftalmopatía de Graves concomitantes. Las lesiones cutáneas pueden variar en tamaño, desde los nódulos con un diámetro de 1 cm a lesiones muy grandes que cubren la mayor parte de la superficie pretibial. Las lesiones son de color diferente, de rosa a un color morado claro y pueden ser mal diagnosticados como eritema nudoso. En contraste con eritema nodoso, sin embargo, las lesiones son indoloras. Son causadas por la acumulación de ácido hialurónico en la piel y en algunos casos presenta un aspecto brillante asemeja a la esclerosis sistémica o morfea.
El hipertiroidismo puede estar asociado con cambios en las uñas, incluyendo onicolisis o una elevación de la uña del lecho ungueal y discotecas. Clubbing generalmente es parte de la condición conocida como acropachy tiroides, una manifestación poco común de hipertiroidismo asociado con periostitis en torno a las articulaciones y los tejidos blandos metacarpiano distal hinchazón de los dedos. Esta condición no está claramente relacionado con los niveles de la hormona tiroidea, y puede ser visto después de que el paciente haya vuelto al estado eutiroideo.
Debilidad muscular proximal, una complicación común de hipertiroidismo, está presente en la mayoría de los pacientes. La mayoría de los pacientes han perdido peso y tener otra evidencia de la pérdida de masa muscular. debilidad muscular proximal revierte rápidamente con la corrección del estado de hipertiroidismo, lo que sugiere una relación directa con la función metabólica tiroxina efector. Tal vez relacionado con la miopatía proximal, capsulitis adhesiva del hombro parece estar aumentado en pacientes con hipertiroidismo. En estos pacientes, la condición puede ser insidioso y difícil de tratar, con el hombro congelado síndrome a menudo la manifestación inicial.

Las relaciones fuertes se han observado entre la enfermedad de Graves y la tiroiditis de Hashimoto y otras enfermedades reumáticas. El setenta y cinco por ciento a 90% de los pacientes con enfermedad de Graves tienen anticuerpos antinucleares, y una proporción también expresan anticuerpos anti-ADN, a pesar del hecho de que SLE manifiesta es poco común. La enfermedad de Graves se asocia con HLA-B8, HLA -A1, HLA-Cw7 y HLA-DR3, y combinaciones de estos antígenos se correlacionan con la enfermedad persistente.
HipoparatiroidismoEl hipoparatiroidismo es generalmente secundario a la extirpación quirúrgica de las glándulas paratiroides y por lo general se caracteriza por debilidad muscular proximal relacionada con el grado de hipocalcemia. Esta condición responde rápidamente al tratamiento con vitamina D y calcio. Otras manifestaciones musculoesqueléticas comunes de hipoparatiroidismo incluyen osteomalacia y el raquitismo, que se discuten en otros lugares. Hipoparatiroidismo idiopático es un trastorno poco común, visto como parte del síndrome de DiGeorge con hipoplasia tímica. Seudohipoparatiroidismo, conocido como osteodistrofia hereditaria de Albright, es causada por la resistencia de los órganos diana a los efectos de la hormona paratiroidea. Seudohipoparatiroidismo se debe a un defecto en GNAS1 (guanina nucleótido proteína de unión, alfa-estimulante actividad del polipéptido 1). Los pacientes muestran hipocalcemia e hiperfosfatemia persistente, pero los niveles de hormona paratiroidea son consistentemente elevada.Tipo pseudohipoparatiroidismo Ia, que es autosómica dominante, se caracteriza por baja estatura, calcificación de ligamentos periespinal, y, por lo general, el retraso mental. Los pacientes pueden presentar acortamiento de los huesos metacarpianos y metatarsianos cuarto y en lugar de la habitual apariencia nudillo sobre la cabeza del metacarpiano cuarto, estos individuos tienen un hoyuelo. Los pacientes afectados por seudohipoparatiroidismo tipo Ib también muestran resistencia a la hormona paratiroidea, pero tienen fenotipo normal. Tipo Ia pseudohipoparatiroidismo casi siempre se hereda por vía materna, y el tipo Ib es heredado paternalmente.
HiperparatiroidismoLos resultados primarios de hiperparatiroidismo hiperfunción de las glándulas paratiroides mismos. La condición se caracteriza por la hipersecreción de hormona paratiroidea (PTH) causada por adenoma, hiperplasia, o, raramente, carcinoma de las glándulas paratiroides. El hiperparatiroidismo secundario comprende la reacción de las glándulas paratiroides a la hipocalcemia causada por condiciones patológicas distintas de patología paratiroidea (por ejemplo, enfermedad renal crónica). La manifestación articular más importante del hiperparatiroidismo primario es la deposición de pirofosfato cálcico (CPPD), un trastorno con variadas manifestaciones clínicas atribuidas a la precipitación de cristales de pirofosfato cálcico dihidratado en los tejidos conectivos. Condrocalcinosis se refiere a la evidencia radiográfica de calcificación en hialina y / o fibrocartílago. La seudogota se refiere a la sinovitis aguda clínicamente evidente que resulta del desprendimiento de cristales en el espacio articular tras la rotura de un depósito de CPPD, se caracteriza por el rojo, tierno y las articulaciones inflamadas que pueden parecerse a la artritis gotosa (véase el capítulo 96 ). CPPD enfermedad por depósito de cristales es una artritis poliarticular (es decir, que conduce a la inflamación de varias articulaciones), aunque inicialmente se puede presentar como monoartritis. La idiopática difusa hiperostosis esquelética (DISH) y espondilitis pseudoankylosing adicionales se consideran las posibles formas de dihidrato de pirofosfato cálcico enfermedad cristal deposición (CPPD CDD).
Algunos pacientes con hiperparatiroidismo informe larga debilidad muscular proximal, una condición rápidamente revertido por la eliminación del adenoma de paratiroides. En estos pacientes, las enzimas musculares son normales, y la electromiografía y una biopsia muscular revelan un panorama más coherente con denervación. En el hiperparatiroidismo secundario asociado con enfermedad renal avanzada, hueso y numerosas anomalías articulares se describen. Los cambios musculoesqueléticos de la osteodistrofia renal que resultan de hiperparatiroidismo secundario incluyen artritis erosiva en las manos, la reabsorción de la clavícula distal, y erosiones en el esqueleto axial. [45] En los niños, las deformidades óseas

generalizadas de la osteítis fibrosa quística puede ser muy incapacitante. Otras manifestaciones musculoesqueléticas de insuficiencia renal avanzada incluyen aluminio osteomalacia inducida y β2-microglobulina amiloidosis.
Trastornos de las Glándulas SuprarrenalesEnfermedad de Cushing primaria es causada por un adenoma de la pituitaria, que es un tumor benigno que resulta en exceso de la hormona adrenocorticotropa (ACTH). También puede surgir a partir de adenomas suprarrenales. El síndrome de Cushing iatrogénico de (hipercortisolismo / hyperadrenalism) secundaria a exógenos en dosis altas a largo plazo de la terapia con glucocorticoides es la condición más común en el que las hormonas suprarrenales que media los efectos adversos sobre el sistema músculo-esquelético. La osteonecrosis, una complicación común a finales de altas dosis de glucocorticoides terapia, primero puede llegar a ser evidentes meses o años después de la terapia con glucocorticoides se ha interrumpido. Se observa menos frecuentemente después de ciclos cortos de tratamiento, sin embargo después de intermitente terapia de alta dosis intravenosa, aunque se requiere una vigilancia clínica. Dado que los pacientes reumáticos que reciben altas dosis de glucocorticoides enfermedades asociadas han caracterizado por dolor en las articulaciones, el riesgo de osteonecrosis debe ser considerado, especialmente en el diagnóstico diferencial. El uso de la dosis mínima aceptable de los glucocorticoides ha reducido el riesgo de osteonecrosis.
Inducida por esteroides miopatía puede ser difícil de reconocer en pacientes que están siendo tratados por primarias o secundarias condiciones inflamatorias reumáticas, en particular miopatías. Sin embargo, la miopatía esteroide es característicamente más severa en la cintura pélvica. Puede aparecer gradual o abruptamente, comenzando con debilidad y dolor muscular, y puede ser lo suficientemente grave para que los pacientes encamado. Las muestras de biopsia o tiempos de relajación T2 son compatibles con atrofia de las fibras musculares, mientras que las enzimas musculares son normales. Los glucocorticoides de acción prolongada y fluorada tienen más probabilidades de inducir miopatía, y el tratamiento generalmente requiere la interrupción definitiva de los glucocorticoides antes de que cualquier mejora que se ve; semanas o meses puede pasar antes de que la fuerza muscular comience a regresar.
La osteopenia como un efecto secundario de hipercortisolismo (primaria o secundaria) es independiente del grado o la duración de hipercortisolismo (adenoma), pero puede estar relacionado con la dosis total y la duración de la terapia con glucocorticoides y es más frecuente con dosis mayores que el equivalente de 7,5 mg / día de prednisona. Se recomienda la profilaxis, y regímenes demostrado ser eficaz en la prevención o el tratamiento de osteoporosis inducida por glucocorticoides debe incluir calcio, vitamina D3 y bisfosfonatos.
La enfermedad de Cushing puede ser confundida con la enfermedad primaria musculoesquelético, incluyendo la polimialgia reumática, polimiositis o miopatía con estatinas, o puede ser confundido con el dolor de espalda que podrían derivarse de las fracturas por osteoporosis u otras patologías. En el síndrome de Cushing producción de la hormona adrenocorticotrópica secundaria a ectópico, los niveles séricos de glucocorticoides puede ser muy alta, induciendo miopatía grave y complicaciones adicionales, tales como la psicosis esteroidea. Varios otros efectos secundarios de los glucocorticoides sobre el sistema músculo-esquelético son menos conocidos. Algunos pacientes describen el dolor intenso articular, con frecuencia más grave en las rodillas, cuando se administran dosis altas de glucocorticoides se han iniciado. Este dolor suele desaparecer incluso si la dosis se mantiene sin cambios.
La insuficiencia suprarrenal se clasifica en tres subtipos según el lugar donde la anomalía se basa en el eje hipotalámico-pituitario-adrenal (HPA). insuficiencia primaria es causada por el daño glándula suprarrenal (enfermedad de Addison). La forma secundaria se relaciona con insuficiente de corticotropina (ACTH) de la glándula pituitaria. La forma terciaria está relacionada con insuficiente hormona liberadora de corticotropina (CRH) generado a partir del hipotálamo. Insuficiencia suprarrenal aguda o crisis suprarrenal, es grave y se caracteriza por shock. Insuficiencia suprarrenal primaria (enfermedad de Addison) es casi exclusivamente autoinmune (ahora sólo rara vez relacionado con la tuberculosis) y se caracteriza por debilidad,

pérdida de peso, dolor abdominal, hiperpigmentación, náusea e hipotensión. insuficiencia adrenal secundaria puede estar relacionado con la destrucción de los la glándula pituitaria o por deficiencia de ACTH.
Clásicamente, se asocia con hemorragia de la glándula pituitaria, o trombosis, o se puede observar durante los procesos infiltrantes tales como las que se observan cuando la sarcoidosis afecta a la glándula pituitaria. Uso de glucocorticoides y la posterior retirada puede causar insuficiencia suprarrenal secundaria o terciaria.Enfermedad de Addison iatrogénica puede ser sutil, porque mineralocorticoides se siguen produciendo; pérdida de sal, hiperpotasemia e hipotensión postural suelen ser menos impresionante, y la hiperpigmentación no se ve porque la pituitaria se suprime.Insuficiencia suprarrenal, especialmente en tales circunstancias, puede imitar el síndrome de fibromialgia. insuficiencia suprarrenal terciaria es más comúnmente relacionada con la retirada de los glucocorticoides. Inducida por glucocorticoides insuficiencia suprarrenal puede ser causado por varios mecanismos, incluyendo disminución de la síntesis de CRH hipotalámica, bloqueo de las acciones de CRH sobre la pituitaria anterior, y, después de deficiencia prolongada o profunda de la atrofia ACTH, adrenal. Al igual que en la enfermedad idiopática de Addison, características pueden no ser evidentes a menos que el individuo se somete a una nueva condición exógena estresante, como una cirugía o una infección.
Insuficiencia suprarrenal (crisis suprarrenal) es un raro trastorno que se manifiesta generalmente con evolucionando gradualmente síntomas y signos clínicos. En ocasiones, insuficiencia suprarrenal aguda (crisis) puede convertirse en una condición que amenaza la vida como resultado de la interrupción aguda de una normal o hiperfuncionantes glándula suprarrenal o pituitaria o interrupción brusca de la terapia de reemplazo suprarrenal. Crisis de Addison se ha visto incluso en personas que siguió recibiendo fisiológicos o "reemplazo" de dosis de glucocorticoides. Cabe suponer que las personas que toman glucocorticoides en mayor que el equivalente a 5 mg / día de prednisona tienen un eje pituitario-adrenal incapaz de responder al estrés grave (estrés médica y quirúrgica, el uso concomitante de ciertos medicamentos) y, en consecuencia, el aumento del dosis de glucocorticoides se debe considerar en el contexto agudo.
Manifestaciones musculoesqueléticas y deficiencia de esteroidesEl llamado síndrome de abstinencia de esteroides consiste en artralgias, mialgias generalizadas, malestar y algunas veces fiebre de grado bajo. Se puede ver cuando altas dosis de glucocorticoides se han utilizado para condiciones no reumática, tales como asma o enfermedad inflamatoria del intestino, y surge de la supresión del eje pituitario-adrenal. Además, la reducción abrupta de la dosis de glucocorticoides puede provocar un brote rebote grave de la enfermedad subyacente, al menos en las enfermedades reumáticas. Esta condición puede surgir a pesar de que la dosis de los restos de glucocorticoides en el rango farmacológico. Es importante recordar que el tratamiento con glucocorticoides no debe interrumpirse hasta que la síntesis endógena de glucocorticoides es totalmente eficiente. La administración de dosis baja "de liberación modificada" glucocorticoides, que trata de temporización adecuada de administración (por la noche, reflejando ritmos circadianos HPA), se ha demostrado que reducen la gravedad de este síndrome.
Hipoadrenalismo subclínica asociada a una insuficiente producción de cortisol pueden surgir en condiciones de estrés crónico (por ejemplo, el conflicto interpersonal, estatales enfermedad inflamatoria crónica), especialmente en los ancianos. En este caso, un factor estresante nuevo puede inducir el desarrollo de la polimialgia reumática (véase el Capítulo 88 ).
Diabetes MellitusLa diabetes mellitus (DM) puede afectar al sistema músculo-esquelético en miles de formas. Muchos trastornos reumatológicos se han observado con mayor frecuencia en individuos con DM que en la población general. La perturbación metabólica caracterizada por la diabetes (incluyendo la glicosilación de proteínas; anomalías microvasculares con daño a los vasos sanguíneos y los nervios, y la acumulación de proteínas de matriz extracelular en

estructuras de la piel y periarticular) resulta en cambios globales en el tejido conectivo. Las complicaciones musculoesqueléticas son más frecuentes en los pacientes con un largo historial de diabetes tipo 1, pero también pueden ser observados en los pacientes con diabetes tipo2. Algunas de estas complicaciones tienen una relación directa con la diabetes, mientras que otros han sugerido una asociación pero no probada ( cuadro 121-1 ).
Tabla 121-1 - Las complicaciones reumáticas de Diabetes Mellitus (DM)
Condiciones Limitado a DM
Infarto muscular diabética
Condiciones que se presentan con mayor frecuencia en DM
Cheiroarthropathy diabética, o la movilidad articular limitada, o síndrome de la mano dura
Flexor tenosinovitis o dedo en gatillo
La contractura de Dupuytren
El síndrome del túnel carpiano
Capsulitis adhesiva del hombro, hombro congelado o
Periartritis calcificada de hombro (tendinitis)
El síndrome de distrofia simpática refleja, o en el hombro-mano, o el síndrome de dolor regional complejo
Osteoartropatía diabética, o artropatía de Charcot o artropatía neuropática
Condiciones de participación en los factores de riesgo de DM
Hiperostosis esquelética difusa idiopática
La gota / seudogota
Osteoartritis
ManosCheiroarthropathy diabética, también conocido como síndrome diabético mano dura o el síndrome de la movilidad articular limitada, se ha informado en el 8% y el 50% de todos los pacientes con diabetes tipo 1 y también se observa en pacientes diabéticos tipo 2. La prevalencia aumenta con la duración de la diabetes, y el trastorno se asocia con y es predictivo de otras complicaciones de la diabetes. Cheiroarthropathy diabética se caracteriza por piel

gruesa, apretado, ceroso reminiscencia de la esclerosis sistémica con rango limitado de movimiento articular (incapacidad para flexionar completamente o extender los dedos) y la esclerosis posible de las vainas tendinosas. Una vez más, las causas subyacentes se cree que son multifactoriales e incluyen glicosilación aumentada de colágeno en la piel y el tejido periarticular, disminución de la degradación del colágeno, y microangiopatía diabética. Como consecuencia, contracturas de flexión de los dedos pueden desarrollar en etapas avanzadas, y la indicación clásica de la presencia de esta condición se conoce como la "señal oración," que se considera como la incapacidad de un paciente para presionar las palmas de las manos completamente sin una brecha que queda entre las palmas y dedos opuestos.
Otra complicación frecuente que afecta a las manos es flexor tenosinovitis (o dedo en gatillo);. pacientes describen una sensación de captura o un fenómeno de bloqueo que puede estar asociada con dolor en los dedos afectados. La exploración física revela un nódulo palpable, por lo general en el área superpuesta la articulación metacarpofalángica, y engrosamiento a lo largo de la vaina del tendón flexor afectada en los aspectos palmares de los dedos y la mano. Flexor tenosinovitis se cree que tiene la misma patogenia como cheiroarthropathy diabética;. Su prevalencia está igualmente relacionada con la duración de la diabetes. Las anormalidades de metaloproteinasas de la matriz y sus inhibidores tisulares se han demostrado en sistemas de cultivo de fibroblastos diabética ex vivo (Brown I y McInnes IB, comunicación personal). contractura de Dupuytren resultados de espesamiento, la manteca y la fibrosis de la fascia palmar; formación de nódulos a lo largo de la fascia se detecta a menudo. Las contracturas en flexión de los dedos puede resultar, por lo general en el cuarto dedo, pero a veces alguna que suponga un de la segunda a través de los dígitos quinto. La contractura de Dupuytren ha sido reportada en 16% a 42% de los pacientes diabéticos, con patogénesis que se piensa que es el mismo que para cheiroarthropathy. Una vez más, la prevalencia de esta enfermedad aumenta con la duración de la enfermedad, pero la contractura de Dupuytren también puede ser visto temprano en el curso de la enfermedad.
Otra complicación frecuente de DM es el síndrome del túnel carpiano (CTS), que se observa en hasta el 20% de los pacientes diabéticos, la relación específica a la diabetes se piensa que es atrapamiento del nervio mediano causada por la diabetes inducida por alteraciones del tejido conectivo, como se mencionó anteriormente. CTS usualmente se diagnostica sobre la base de la historia clínica del paciente y los clásicos hallazgos clínicos, como signo de Tinel (pulsando sobre el nervio mediano en la cara palmar de la muñeca) y los resultados de la prueba de Phalen (la prueba de flexión de la muñeca). Es importante examinar a los pacientes con debilidad motor causado por la compresión del nervio mediano; electromiografía / velocidad de conducción nerviosa (EMG / NCV) las pruebas pueden confirmar el diagnóstico de la CTS en los casos dudosos, lo que ayuda a localizar el sitio de atrapamiento del nervio. En cualquier caso, la gestión de CTS es la misma para los pacientes diabéticos como en los pacientes no diabéticos.
HombroLa participación hombro más común en la diabetes se produce como capsulitis adhesiva u hombro congelado, que se ha reportado en 19% de los pacientes diabéticos. La capsulitis adhesiva se refiere a una articulación glenohumeral se puso rígido, generalmente causada por una contracción reversible de la cápsula articular; pacientes reportan rigidez en los hombros, junto con disminución del rango de movimiento. Periartritis calcificada de hombro (tendinitis) se produce por lo menos tres veces más frecuente que en las personas sin DM y afecta más comúnmente al hombro en el que cristales de hidroxiapatita de calcio de depósitos, predominantemente en áreas periarticulares. La radiografías de hombro mostrar depósitos de calcio fuera de la articulación, a menudo en la zona de los tendones del manguito de los rotadores, sin embargo, hasta en el 60% de los casos, esta condición es asintomática en DM.
Distrofia simpática refleja, también conocida como síndrome hombro-mano o síndrome de dolor regional complejo (CRPS), ha sido reportada en pacientes diabéticos, aunque si se presenta con mayor frecuencia es objeto de controversia, y puede estar asociada con capsulitis adhesiva (con o sin calcificación periartritis). Los pacientes describen el dolor desde el hombro hasta la mano en la extremidad afectada, y los síntomas clásicos incluyen hinchazón de la extremidad

afectada / área, cambios en la piel (cambios en el crecimiento del cabello, la piel brillante, el color y los cambios de temperatura), aumento de la sensibilidad a la temperatura y el tacto (hiperestesia), y la inestabilidad vasomotora. Osteoporosis transitoria, desigual puede ser vista.
PiesOsteoartropatía diabética (también conocida como Charcot o artropatía neuropática ) es una condición que implica cambios destructivos, conjuntos líticos que con mayor frecuencia afectan a los huesos del pedal. Se presenta como una forma grave y destructiva de la artritis degenerativa causada por la pérdida de sensación (provocado por subyacente neuropatía diabética) en articulaciones afectadas, lo que accidental (a menudo no apreciado) microtraumatismos repetidos a las juntas con los cambios degenerativos consecutivos. Osteoartropatía diabética es rara, que afecta a sólo el 0,1% y el 0,4% de los pacientes diabéticos, y se ve en el tipo 1 y diabetes tipo 2. La duración media de la artropatía de Charcot en los pacientes afectados es de 15 años, y el examen físico revela neuropatía periférica. Los síntomas adicionales incluyen cambios en la piel tales como eritema, inflamación, hiperpigmentación, o púrpura y úlceras de los tejidos blandos sobre el área afectada, así como el aflojamiento conjunta o inestabilidad y deformidades de las articulaciones. El diagnóstico se hace sobre la base de los hallazgos radiológicos, con síntomas más leves que sería de esperar a partir de una vista de las radiografías. Por lo general, sin antecedentes de trauma abierto se informa. Dependiendo de la etapa y de la gravedad de la artropatía de Charcot, las radiografías pueden mostrar cambios degenerativos con subluxación, fragmentos de hueso, osteolisis, reacción perióstica, deformidad y / o anquilosis.
La tomografía computarizada (TC) no es sensible en la evaluación de actividad de la enfermedad, mientras que la proyección de imagen de resonancia magnética (MRI) y los estudios de gammagrafía ósea son complementos valiosos a las radiografías simples en este sentido. Neuropatía periférica diabética se cree que desempeñan el papel patogénico mayor en osteoartropatía diabética. El diagnóstico diferencial incluye los procesos inflamatorios y degenerativos, infecciones, tumores, trombosis venosa profunda o tromboflebitis, y artropatías neuropáticas secundarias a otras enfermedades.
MusculaturaInfarto muscular diabética es una enfermedad rara caracterizada por el infarto espontáneo, sin antecedentes de trauma que suele afectar a los pacientes con una larga historia de mal control de la DM. Se ve con más frecuencia en los pacientes con diabetes insulinodependiente, y más afectados mostrar múltiples complicaciones microvasculares (por ejemplo, neuropatía, nefropatía, retinopatía). La condición se caracteriza por un inicio agudo de dolor e inflamación durante días o semanas en los grupos musculares afectados (normalmente la pantorrilla o muslo), junto con diversos grados de sensibilidad, los niveles de creatinina fosfoquinasa puede ser normal o elevada. Sin embargo, el laboratorio investigaciones deben excluir otras condiciones tales como tumor, infección del músculo / absceso, tromboflebitis / trombosis, miositis localizada y osteomielitis. Las TC son inespecíficos, y la RM pueden mostrar señales de alta del músculo involucrado en T2 ponderado imágenes. Incisional biopsia muscular puede ser necesaria para confirmar el diagnóstico, principales hallazgos en la biopsia muscular incluyen edema y necrosis. Porque excisional biopsia muscular puede empeorar la lesión muscular, este procedimiento debe realizarse sólo para descartar una infección o malignidad. Si tal se realiza una biopsia, es importante que el tejido se envía para el cultivo, y que se preste atención a la presencia de microorganismos atípicos y de las micobacterias.
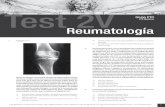
Enfermedad esquelética difusaHiperostosis esquelética difusa idiopática (DISH) se caracteriza por calcificación de los ligamentos espinales metaplásico (diagnosticada en las radiografías laterales de la columna), junto con formación de osteofitos. Sin embargo, los espacios de disco, apófisis articulares y las articulaciones sacroilíacas están a salvo, y es la columna torácica más comúnmente afectadas. DISH puede ir acompañado de más calcificación generalizada de otras extra-axiales, ligamentos y tendones ( Figura 121-1 ). La fisiopatología subyacente no está clara, sin

embargo, DISH claramente tiene mayor prevalencia entre los pacientes diabéticos que entre las personas sin diabetes, particularmente en asociación con la diabetes tipo 2 y en pacientes obesos. Tradicionalmente, los pacientes se quejan de la rigidez en el cuello y la espalda con disminución del rango de movimiento y dolor en general no es un síntoma prominente.
Figura 121-1 hiperostosis esquelética difusa idiopática (DISH): columna lumbar. Esta radiografía lateral de la columna lumbar muestra los cambios tempranos de DISH. Las calcificaciones del ligamento longitudinal anterior espinal (flechas) son evidentes y, finalmente, se convertirá en osteofitos flujo se extienden a través de varios niveles de la columna vertebral.