A propósito de tres casos - Archivos Argentinos de ...archivosdermato.org.ar/Uploads/Enprensa...
Transcript of A propósito de tres casos - Archivos Argentinos de ...archivosdermato.org.ar/Uploads/Enprensa...
219Trabajos originales
CalcifilaxisA propósito de tres casos
María Virginia Campoy1, María José Ibañez2, Amalia Luna3, Evangelina Matamoros1, María de los Ángeles Michelena4, Roxana Maradeo4, María Victoria Garritano4, Gabriela Arena4, Mariana Teberobsky4 y Ana María Chiavassa5
RESUMEN
ABSTRACT
La calcifilaxis o arteriolopatía urémica es una patología que afecta principalmente a pacientes con insuficiencia renal en diálisis, trasplantados renales e hiperparatiroidismo. Se manifiesta con úlceras necróticas intensamente dolorosas en piel. Presentamos tres pacientes con arteriolopatía urémica.
Palabras clave: calcifilaxis, calcificación, insuficiencia renal, hiperparatiroidismo
Calciphylaxis. Three-case report
Uremic arteriolopathy or calciphylaxis is a condition primarily affecting patients with kidney failure on dialysis, kidney transplant and hyperparathyroidism. It is characterized by intensely painful necrotic skin ulcers. We report three cases with uremic arteriolopathy.
Key words: calciphylaxis, calcification, renal insufficiency, hyperpathyroidism
1 Médica concurrente 2 Residente de 2° año de dermatología 3 Ex Jefa de residentes 4 Médica de planta5 Jefa de servicioServicio de Dermatología. Hospital Interzonal General de Agudos “General San Martín”, La Plata, Provincia de Buenos Aires, República Argentina
Arch. Argent. Dermatol. 2014 (en prensa)Recibido: 24-6-2014.Aceptado para publicación: 30-10-2014.
► INTRODUCCIÓN
La arteriolopatía calcificante urémica, también conoci-da como calcifilaxis, se caracteriza por la presencia de úlceras necróticas isquémicas debidas a la calcificación de la capa media de las arteriolas de mediano y pequeño calibre de la unión dermo-epidérmica y del tejido celular subcutáneo. Se desarrolla principalmente en pacientes con insuficiencia renal en diálisis, trasplantados renales e hiperparatiroidismo. Se encuentran descriptos factores de riesgo adicionales. La calcifilaxis es una patología de difícil manejo terapéutico. Presentamos 3 pacientes con úlceras necróticas en miembros inferiores con diagnóstico de calcifilaxis.
► CASOS CLÍNICOS
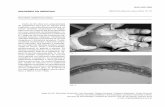
Caso 1: Paciente femenina de 58 años, con antecedentes de insuficiencia renal crónica en diálisis desde 2003 por poliquistosis renal e hiperparatiroidismo. Consultó al Ser-vicio de Dermatología por lesiones ulceradas en miembros inferiores de un mes de evolución. Al examen físico presentaba, en pierna derecha, una úlcera de 5 cm de diámetro cubierta por una costra necró-tica, y otra lesión ulcerada en manguito con fondo fibrino-so y necrótico en pierna izquierda (Fig. 1). Refería intenso dolor espontáneo. Nos planteamos los siguientes diagnósticos presun-tivos: calcifilaxis, úlceras arteriales, vasculitis y pioderma
220 Trabajos originales ► Calcifilaxis
Arch. Argent. Dermatol. 2014 (en prensa)
gangrenoso. Se solicitaron rutina de laboratorio con PTH (hormo-na paratiroidea) y ecografía doppler color (EDC) arterial de miembros inferiores. Se realizó una biopsia del borde de la lesión cutánea de pierna derecha para estudio histopato-lógico y cultivo. Como datos relevantes en el laboratorio se evidenció: anemia (Hemoglobina 8,9 g/dl, Hematocrito 28%) y PTH 800 pg/ml (valor de referencia 10 a 60 pg/ml). La EDC era de características normales. El estudio histopatológico (protocolo 1165/13) infor-mó proceso necrótico en epidermis y dermis superior. In-filtrado inflamatorio que predomina en unión dermo-hipo-dérmica. En hipodermis, arteriola con engrosamiento de la pared y calcificación de la capa media (Fig. 2). Los cultivos fueron negativos.
Con los antecedentes personales, la clínica y los exá-menes complementarios solicitados llegamos al diagnósti-co de arteriolopatía urémica o calcifilaxis. Se realizó escarectomía. Se indicaron fomentos con borato de sodio y gel hidrocoloide. Junto con el Servicio de Nefrología se decidió la realización de paratiroidecto-mía, que fue llevada a cabo en febrero de este año, con normalización de PTH (9 pg/ ml) y de los valores de calcio y fósforo. Actualmente continúa con el mismo tratamiento tópi-co junto con sesiones en cámara hiperbárica. Las lesiones presentan mejoría, disminuyeron de tamaño y presentan fondo con fibrina y tejido de granulación (Fig.3). Además la paciente refiere menos dolor.
Caso 2: Paciente femenina de 53 años, con anteceden-te de lupus eritematoso sistémico con afectación renal en diálisis desde el año 2010. Consultó derivada del Servicio de Reumatología por lesiones ulceradas, dolorosas, en miembros inferiores, de un mes de evolución. Al examen dermatológico presentaba múltiples úlce-ras de aproximadamente dos cm de diámetro cubiertas con costras necróticas, bordes netos e irregulares, sobre piel violácea, en cara externa de pierna izquierda. En la
Fig. 1: úlcera con fibrina y tejido necrótico en pierna izquierda.
Fig. 2: arteriola con engrosamiento de la pared y calcificación de la capa media (HE 100x).
Fig. 3: úlcera con fibrina y tejido de granulación en pierna izquier-da.
221María Virginia Campoy y colaboradores
Arch. Argent. Dermatol. 2014 (en prensa)
cara interna de pierna derecha se observaban máculas eritemato-violáceas (Fig. 4). Todas las lesiones se acom-pañaban de intenso dolor. Los diagnósticos presuntivos planteados fueron calcifi-laxis, vasculitis, pioderma gangrenoso y úlceras arteriales. Solicitamos laboratorio completo con PTH, EDC arte-rial de miembros inferiores y se tomó muestra para estudio histopatológico y cultivos de lesión de piel de mayor tama-ño de pierna izquierda. El laboratorio mostró anemia, trombocitopenia, leu-cocitosis, hipoalbuminemia (28 g/l), hipocalcemia (6,9 mg%), hiperfosfatemia (5,9 mg%), PTH 275 pg/ml. En la EDC se observó la arteria tibial posterior con calcifica-ciones parietales y disminución de las velocidades con morfología de onda conservadas en ambos miembros in-feriores. En el estudio histopatológico (protocolo 0577/13) se observó epidermis indemne e infiltrado inflamatorio difuso en dermis superficial. En hipodermis, engrosamiento de la pared arteriolar con calcificación de de la capa media y de la íntima (Fig. 5). Los cultivos fueron negativos. Con los antecedentes personales, la clínica y los exá-menes complementarios solicitados llegamos al diagnósti-co de arteriolopatía urémica o calcifilaxis. Se instauró tratamiento con gel hidrocoloide, cinecal-cet 30 mg/día, meprednisona 10 mg/día y tramadol 50 mg cada 8 horas. Las lesiones evolucionaron desfavorablemente a úl-ceras profundas de bordes sobreelevados, cubiertas por escaras necróticas gruesas, con intenso dolor y edema de miembros inferiores (Fig. 6). Se observó progresión de las lesiones en sentido proximal hasta comprometer tronco. En conjunto con Servicio de Nefrología se decidió la reali-zación de paratiroidectomía, la cual no pudo realizarse por óbito de la paciente.
Caso 3: Paciente femenina de 52 años, con antecedentes de hipotiroidismo, artritis reumatoidea desde los 19 años de edad e insuficiencia renal terminal en hemodiálisis, des-de 2001 secundaria a glomerulonefritis proliferativa endo y extracapilar con semilunas. Paratiroidectomizada en año 2006, con hipocalcemia subsiguiente. Recibió trasplante renal en el año 2010. En abril de 2012 presentó proteinuria en aumento, por lo cual se realizó una biopsia del órgano trasplantado en la cual se evidenció glomerulonefritis con cambios mínimos y datos microscópicos compatibles con rechazo. Fue derivada al Servicio de Dermatología por pre-sentar lesión ulcerada en miembro inferior izquierdo de un mes de evolución. Al examen físico presentaba una úlcera de ocho por cuatro cm cubierta por costra necrótica en cara interna del tercio inferior de pierna izquierda (Fig. 7) y otra de similares características en cara anterior de la misma pierna, ambas con dolor intenso. Diagnósticos presuntivos: calcifilaxis, úlcera arterial, vasculitis y pioderma gangrenoso. Se solicitó rutina de laboratorio con PTH, EDC arterial de miembros inferiores y se tomó muestra de lesión de piel
Fig. 4: úlceras cubiertas de costra necrótica y máculas violáceas en cara externa de pierna izquierda. Máculas similares en cara interna de pierna derecha.
Fig. 5: engrosamiento y calcificación de la capa media arteriolar (HE400x).
Fig. 6: úlceras con necrosis y máculas violáceas en cara externa de pierna derecha.
222 Trabajos originales ► Calcifilaxis
Arch. Argent. Dermatol. 2014 (en prensa)
de cara interna de pierna izquierda para estudio histopa-tológico y cultivo. Como datos positivos se evidenció en el laboratorio PTH 11 pg/ml. El estudio histopatológico (Protocolo 3972/13) infor-mó epidermis sin afectación. En dermis superficial infiltra-do inflamatorio con disposición difusa. A nivel de dermis profunda se observó un vaso con engrosamiento de la pa-red a expensas de la capa media con fibrosis y calcifica-ción. (Fig. 8). Los cultivos fueron negativos. Con los antecedentes personales, la clínica y los exá-menes complementarios solicitados llegamos al diagnósti-co de arteriolopatía urémica o calcifilaxis. Se realizó escarectomía y se indicaron fomentos con borato de sodio y curaciones diarias con gel hidrocoloide. En la evolución, las lesiones presentaron importante mejoría, con abundante tejido de granulación en el fondo (Fig. 9) y disminución del dolor.
► DISCUSIÓN
La asociación entre calcificación tisular e insuficiencia re-nal fue notada en 1855 por Virchow. Luego fue descripta la calcifilaxis en 1898 por Briant y White. En 1962 Selye y colaboradores la denominaron arterilopatía calcificante urémica luego de un estudio experimental en ratas nefrec-tomizadas en donde observaron la calcificación de varios órganos1-3. La frecuencia de presentación ha aumentada en los últimos años. Se presenta en el 1% de los pacientes con insuficiencia renal: pacientes en diálisis durante un periodo prolongado (4%), prediálisis y trasplantados. También se han descripto casos aislados en hiperparatiroidismo pri-mario, enfermedad inflamatoria intestinal, tumores malig-nos de mama y mieloma múltiple2-5,7. La fisiopatología es multifactorial pero aún no se co-noce en su totalidad. Los pacientes con enfermedad renal crónica presentan un riesgo elevado de desarrollar arterilo-patía calcificante urémica asociada a alteraciones del me-tabolismo calcio-fósforo, pero sólo un pequeño porcentaje la presentan, por lo cual otros factores estarían implica-dos1,2,5,7,8. Se encuentran descriptos múltiples factores de riesgo para calcifilaxis, entre ellos: sexo femenino, hiperparatiroi-dismo, suplemento de vitamina D, hiperfosfatemia, hiper-
Fig. 7: úlcera con costra necrótica en cara interna de pierna iz-quierda.
Fig. 8: vaso con engrosamiento de la capa media con fibrosis y calcificación (HE 100x).
Fig. 9: úlcera con fibrina y tejido de granulación en pierna izquier-da.
223María Virginia Campoy y colaboradores
Arch. Argent. Dermatol. 2014 (en prensa)
calcemia, obesidad, etc. (Cuadro 1). El riesgo de calcifi-laxis aumenta con la duración del tiempo de diálisis4,5,7,9. La calcifilaxis es un proceso cutáneo infrecuente que comienza con prurito, pápulas o nódulos eritematosos y que luego evoluciona a úlceras necróticas secundarias a la calcificación de pequeños vasos y necrosis tisular. Es característico el intenso dolor que ocasionan las lesiones. Las lesiones presentan una tendencia a desarrollarse en zonas de trauma previo. La localización más frecuente es en miembros inferiores (90%), principalmente tobillos y piernas. Cuando la afectación es proximal (muslos, nalgas, abdomen, pecho, genitales, hombros) se asocia con peor pronóstico1,2,5,7,9,10. Las alteraciones del metabolismo fósforo-calcio son menos importantes en los pacientes con lesiones proxi-males que en los que tienen afectación distal8. Fueron descriptos casos de calcifilaxis asociada a san-grado gastroduodenal masivo debido a alteraciones en arteria mesentérica superior y sus tributarias. Esto se ex-plicaría por la afinidad por el tejido elástico, siendo los ór-ganos más afectados: pulmón, estómago, riñón, corazón y vasos. Se manifiesta con arritmias, enfermedad restrictiva pulmonar y pancitopenia (por fibrosis medular)1,3. Los diagnósticos diferenciales más importantes son: úlceras vasculares, vasculitis, pioderma gangrenoso, oxa-pioderma gangrenoso, oxa-losis, calcificación metastásica, calcificación idiopática, calcificación distrófica, pseudoxantoma elástico, criofibri-nogenemia y coagulación intravascular diseminada1,4,7,11. El diagnóstico es clínico y se confirma con estudio histopatológico de las lesiones. Niveles elevados de cal-cio, fosforo o PTH también son sugerentes de calcifilaxis2,9. En la anatomía patológica se observa ulceración epi-dérmica, infiltrado inflamatorio, calcificación y fibrosis de la capa media de las arteriolas con formación ocasional
de células gigantes, proliferación de la íntima, trombosis intraluminal e isquemia con necrosis secundaria y depósito de calcio subcutáneo. Las técnicas de Von Kossa y Aliza-rin identifican depósitos de calcio. La primera no es tan específica (tiñe de negro), siendo la segunda técnica más especifica (tiñe de rojo brillante) 2,7,9,10. Se han reportado adenomas paratiroideos y antece-dentes de niveles elevados de PTH en pacientes con calci-filaxis. La elevación persistente de los niveles de PTH por encima de 800 pg/ml se relaciona con aumento del riesgo de calcificación vascular. Sin embargo, no se ha estable-cido la relación entre los niveles elevados de PTH con la fisiopatología de la patología2. La calcifilaxis es de mal pronóstico. Presenta una mortalidad al año del 80 %, la causa más frecuente es la sepsis de origen cutáneo. La alta mortalidad se relacio-na con las comorbilidades asociadas, entre ellas la enfer-medad cardiovascular, la mala nutrición y la diabetes. En estudios se ha demostrado aumento de la mortalidad en enfermedad renal crónica con hiperfosfatemia, de allí la importancia de tratar la misma1,2,5,7, 9. El tratamiento es complejo, debido a que no se co-noce completamente la fisiopatogenia. El mismo debe ser multidisciplinario y debe incluir control del hiperparatiroi-dismo, uremia, normalización del producto Ca/P y segui-miento de las úlceras. Se deben controlar los factores de riesgo, y aumentar la frecuencia de diálisis a 5- 6 sesiones semanales con bajo concentración de calcio1,4-7, 9. Los tratamientos específicos son: tiosulfato sódico (di-suelve sales de Ca depositadas en los vasos, antioxidante y quelante de Ca), bifosfonatos como etidronato, clodro-nato, pamidronato, ibandronato, alendronato, entre otros, cinacalcet en hiperparatiroidismo secundario y cámara hi-perbárica. La paratiroidectomía está indicada en pacientes
Cuadro 1
Sexo femenino Traumatismos locales
Hiperparatiroidismo Hipoalbuminemia
Suplementos de vitamina D Insuficiencia cardiaca congestiva
Hiperfosfatemia Fístula arterio venosa
Hipercalcemia Sepsis
Obesidad Endocarditis
Tabaquismo Cirrosis Hepática
Ateromatosis Glucocorticoides
Hiperlipemia Ciclosporina
Hipertensión arterial Tacrolimus
Diabetes Estrógenos
Malnutrición Anticoagulantes orales
Pérdida de peso Sobrecarga de hierro intravenoso
Etnia caucásica Déficit de proteína C y/o S
Fosfatasa alcalina elevada
Factores de riesgo de calcifilaxis
224 Trabajos originales ► Calcifilaxis
Arch. Argent. Dermatol. 2014 (en prensa)
con hiperparatiroidismo refractario al tratamiento médico, aunque algunos autores no encontraron diferencias signi-ficativas en la supervivencia entre los pacientes sometidos a la cirugía y los que no lo fueron. En forma local se realiza debridamiento de zonas necróticas en forma mecánica o con agentes fibrinolíticos1,4-7,9,11. Son fundamentales la prevención en los pacientes de mayor riesgo y el diagnóstico precoz para disminuir la pre-sentación de la calcifilaxis4.
► CONCLUSIÓN
La arteriolopatía calcificante urémica, es una patología infrecuente presente en pacientes con insuficiencia renal crónica terminal en diálisis o trasplantados, con un eleva-do índice de morbimortalidad, por lo que son fundamenta-les la prevención sobre el control de los factores de riesgo, el diagnóstico precoz y el cuidado de las lesiones a fin de evitar la sobreinfección bacteriana.
Agradecimiento: Le agradecemos a la Dra. María Verónica Schiavina por su colaboración en los casos.
► BIBLIOGRAFÍA
1. García, S.; Goméz, M. L.; Rojas Bilbao, E. A.: Calcifilaxis en un paciente sometido a hemodiálisis. Factores de riesgo asociados y
revisión bibliográfica. Arch Argent Dermatol 2002; 52: 239-244.2. Pérez, J. E.; Vargas, J. G.; Echeverri, J. E.; Rodríguez, P. V.; Puli-
do, J. A.: Calcifilaxis y enfermedad renal crónica. Acta Med Co-lomb 2011; 36: 149-152.
3. Tsolakidis, S.; Grieb, G.; Piatkowski, A.; Alharbi, Z.; Demir, E.; Simons, D.; Pallua, N.: Calciphylaxis - a challenging & solvable task for plastic surgery? A case report. BMC Dermatol 2013; 13: 1.
4. Prados-Soler, M.C.; del Pino y Pino, M.D.; Garófano-López, R.; Moriana-Dominguez, C.: Calcifilaxis severa en paciente con he-modiálisis. Dial Traspl 2012; 31 : 76-78.
5. Rodríguez, L.; Di Martino Ortiz, B.; Contreras, R.; Rodriguez Masi, M.; Knopfelmacher, O.; Bolla de Lezcano, L.: Calcinosis cutis metastásica: calcifilaxis (arteriolopatía urémica calcificada). A propósito de un caso. Our Dermatol Online 2013; 4: 358-360.
6. Roncada, E.V.; Abreu, M.A.; Pereira, M.F.; Oliveira, C.C.; Nai, G.A.; Soares, D.F.: Calciphylaxis, a diagnostic and therapeutic challenge: report of a successful case. An Bras Dermatol. 2012; 87: 752-755.
7. Salduna, M. D.; Kurpis, M.; Saurit, V.; Valente, E.; Mainardi, C.; Garay, I.; Ruiz Lascano, A.: Úlcera de pierna en paciente en he-modiálisis. Dermatol Argent 2006; 12: 231-232.
8. Verdalles Guzmán, U.; de la Cueva, P.; Verde, E; García de Vinue-sa, S.; Goicoechea, M.; Mosse,A.; López Gómez, J. M.; Luño, J: Calcifilaxis: complicación grave del síndrome cardio-metabólico en pacientes con enfermedad renal crónica terminal (ERCT). Ne-frología 2008; 28: 32-36.
9. Marrón, B.; Coronel, F.; López-Bran, E.; Barrientos, A.: Calcifi-laxia: una patogenia incierta y un tratamiento controvertido. Ne-frología 2001; 21: 596-600.
10. Cohen, G.F.; Vyas, N.S.: Sodium thiosulfate in the treatment of calciphylaxis. J Clin Aesthet Dermatol 2013; 6: 41-44.
11. Markova, A.; Lester, J.; Wang, J.; Robinson-Bostom, L.: Diagno-sis of common dermopathies in dialysis patients: a review and update. Semin Dial 2012; 25: 408-418.