Word REtina
-
Upload
cesar-alex-lumbre-yupton -
Category
Documents
-
view
95 -
download
6
Transcript of Word REtina

INTRODUCCION:
Los seres humanos dependemos de la visión como uno de los sentidos principales
para percibir el entorno, si bien la visión no es el sentido predominante en muchas
especies animales que se orientan, por ejemplo, mediante el olfato o el sonido, e
incluso mediante detectores infrarrojos como en el caso de algunas serpientes. No
es posible aquí hacer un tratamiento amplio del tema y nos limitaremos
únicamente a los aspectos de la visión, concretamente en los seres humanos.
La visión es el sentido por el que percibimos el entorno mediante los ojos. Suele
pensarse que el ojo es semejante a una cámara fotográfica o cinematográfica;
esta apreciación es sumamente simplista, porque el ojo de cualquier animal es un
órgano mucho más complejo que cualquier cámara construida por el ingenio
humano. Es el resultado de la evolución a lo largo de cientos de millones de años
y es, en general, diferente para las diferentes especies animales. Puede decirse
que el ojo es una prolongación del cerebro y es la parte que se ocupa de
“capturar” las imágenes del entorno, mediante un sistema óptico formado por
lentes y medios refractivos que proyectan la imagen sobre una capa de células
fotosensibles localizadas en la retina, que cumplen varias funciones:
la primera convertir la intensidad y color de la imagen en señales electroquímicas,
es decir en impulsos nerviosos, que son sometidos a un procesado relativamente
complejo mediante otras capas celulares en la propia retina para ser enviadas a
través del nervio óptico al cerebro para su procesado final y decisión, por el
cerebro, de las acciones a tomar como consecuencia de las imágenes percibidas.
Los mecanismos básicos por los que todos los animales perciben el color son
prácticamente los mismos y se debe a que la retina del ojo hay dos tipos de
fotorreceptores: bastones altamente sensibles a la intensidad luminosa, pero
acromáticos, es decir, sólo perciben la luz en una escala de grises2 y conos que
varían en el tipo de fotopigmentos y pueden percibir el color.

OBJETIVO:
Describir la anatomia de la Retina
Describir las características patológicas en el fondo de ojo
Definir retinopatía hipertensiva.
Definir retinopatía de la prematuridad
Conocer las diferentes presentaciones de las enfermedades vasculares de
la retina.

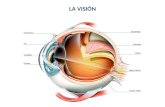
I. RETINA
Es la capa más interna del globo ocular, de estirpe neurosensorial. Es donde se
inicia el proceso de la visión, siendo la parte especializada del sistema nervioso
destinada a recoger, elaborar y transmitir las sensaciones visuales.
Es una delgada capa parcialmente transparente, tapiza la cara interna de la
coroides y limita su superficie interna con el vítreo. Por delante termina integrada
en el cuerpo ciliar a través de la ora serrata. En su parte central y posterior, se
distinguen mácula y papila del nervio óptico.
La retina está constituida por dos grupos de capas: el epitelio pigmentario y el
neuroepitelio, integrado por nueve capas.
El epitelio pigmentario retiniano está compuesto por una sola capa de células, que
se adhieren firmemente a coroides a través de la membrana de Bruch y que
emiten finas prolongaciones entre los fotorreceptores adyacentes.
Estas células están fuertemente cargadas de gránulos de melanina, son las
responsables del aspecto granular del fondo de ojo en el examen oftalmoscópico.
En el epitelio pigmentario subyacente a la retina central de individuos mayores de
30 años, la lipofucsina es muy abundante. En la angiografía con fluoresceína, la
lipofucsina y la melanina del epitelio pigmentario de la retina oscurecen la
fluorescencia de la coroides subyacente.
Las funciones del epitelio pigmentario son: absorber las radiaciones luminosas,
proporcionar el intercambio metabólico entre coriocapilar y neuroepitelio, y
contribuir a la renovación constante de los segmentos externos de los
fotorreceptores.
El neuroepitelio está constituido por las siguientes capas:
1.- Capa de fotorreceptores, constituido por los segmentos externos de éstos.

2.- Limitante externa, donde se encuentran los desmosomas entre las células de
Muller y fotorreceptores.
3.- Nuclear externa, capa de los núcleos de los conos y bastones.
4.- Plexiforme externa o capa de Henle, donde se efectúan las sinapsis entre las
células bipolares y los fotorreceptores.
5.- Nuclear interna, capa de núcleos de las células bipolares.
6.- Plexiforme interna, sináptica entre las células bipolares y las ganglionares.
7.- Capa de células ganglionares.
8.- Capa de fibras del nervio óptico, constituida por los axones de las células
ganglionares. Esta capa es visible a la luz sin rojos y se puede ver
oftalmoscópicamente.
9.- Limitante interna, membrana hialina de sostén, en contacto con hialoides
posterior del vítreo.
El componente celular está constituido por elementos neuronales, gliales y células
pigmentarias. Cada célula pigmentaria se relaciona con los segmentos externos
de 15 o 20 fotorreceptores.
Entre los elementos neuronales se encuentran:
1.- Fotorreceptores: responsables de la absorción de las radiaciones luminosas y
su transformación en impulso bioeléctrico (mediante las cromoproteínas,
rodopsina y yodopsina, que al modificarse por la luz conduce a cambios de
potencial de la membrana plasmática).
Se distinguen dos tipos: Conos, encargados de la visión fotópica y de los colores,
muy abundantes en la fóvea (150000/ mm2), decreciendo rápidamente en
dirección a la perifería y bastones encargados de la visión en condiciones
escotópicas, más abundantes que los Conos y al revés que éstos decrecen en
dirección a la mácula.

2.- Las células bipolares, representan la primera neurona de la vía óptica,
establecen sinapsis con los fotorreceptores y con las células ganglionares
respectivamente.
3.- Las células ganglionares, segunda neurona cuyo axón termina en el cuerpo
geniculado externo, formando parte de la capa de fibras del nervio óptico, del
propio nervio óptico, del quiasma y de las cintillas ópticas.
4.- Las neuronas de asociación, células horizontales y células amacrinas,
establecen conexiones entre las demás neuronas, según planos perpendiculares
al eje bioeléctrico principal.
Los elementos gliales de la retina, que constituyen el entramado de sostén, son
las células de Müller, los astrocitos, la glía perivascular y la microglía
reticuloendotelial.
Merecen especial atención dos zonas de la retina: la mácula y la papila del nervio
óptico.
La mácula es un área elíptica situada en el centro del polo posterior donde el eje
visual cruza la retina, en su centro se forma una depresión que es la fóvea.
Aquí las células ganglionares son una sola capa y en su centro los únicos
fotorreceptores presentes son los conos. Para una adecuada transmisión de la luz
hacia los conos foveolares, se requiere que todos los elementos retinianos sean
desplazados lateralmente, lo que altera la arquitectura reticular normal de sostén
de las células de Müller, por lo que la retina de esta región pierde su estructura
compacta volviéndose susceptible a la acumulación de líquido extracelular, lo que
explica el edema macular en diversas patologías como la diabetes, hipertensión,
traumatismos, etc.
Los capilares retinianos se detienen alrededor de la fóvea en un área de unos 0’5
mm (3 mm temporal al disco y 8 mm por debajo del meridiano horizontal)
denominada zona avascular foveal, punto de máxima discriminación visual. Esta
zona se nutre exclusivamente, a partir de la coriocapilar. Desde la capa nuclear

externa hacia dentro, las capas de la retina central tienen un pigmento carotenoide
amarillo, la xantofila.
La papila constituye el nacimiento del II par craneal, es un disco oval, claramente
más pálida que la retina que lo rodea. Su diámetro real es de 1 - 1’5 mm aunque
en la observación oftalmoscópica parezca mucho mayor. Dado que la papila
carece de neuronas neurosensoriales, es un área ciega que se traduce en el
campo visual en forma de escotoma fisiológico o mancha ciega.
La vascularización retiniana, encargada de la nutrición de las capas más internas
es una circulación terminal, es decir no tiene anastomosis. El árbol arteriolar (ya
que no tienen elástica interna y el músculo de la media es incompleto) proviene de
la arteria central de la retina, rama de la arteria oftálmica.
Los capilares intrarretinianos reciben sangre de los capilares del plexo de la capa
de fibras nerviosas. Las anomalías arteriales (como la hipertensión arterial)
tienden a afectar a los capilares del plexo de las fibras nerviosas, mientras que las
venosas (como la diabetes mellitus) tienden a afectar a los capilares de la capa
nuclear interna.
A su paso por las meninges que rodean al nervio óptico, la vena central de la
retina es vulnerable a los aumentos de presión intracraneal, un factor importante
en la producción de papiledema.
FISIOLOGÍA DE LA RETINA.
La luz visible constituye una pequeña fracción del amplio espectro de radiaciones
electromagnéticas. Su longitud de onda está comprendida entre 380 y 700
nanómetros.
La fóvea está sobre el eje óptico del ojo donde se forma la imagen. Los conos
están concentrados en la región foveal y son los mediadores de la visión diurna,
percepción del color y detalles finos. Los bastones, excluidos de la zona central,
se encargan de la visión crepuscular, son muy sensibles.

La luz que penetra en el ojo atraviesa todas las capas de la retina hasta llegar al
epitelio pigmentario, donde al reflejarse es captada por los fotorreceptores y
transmitida su señal mediante las células bipolares y ganglionares (moduladas por
las horizontales y amacrinas) al sistema nervioso central.
El primer paso de la visión consiste en la captura de luz que requiere un pigmento
fotosensible. Este pigmento es distinto en conos que en bastones. El más
estudiado es la rodopsina de los bastones. La vitamina A juega un importante
papel en la visión al formar parte de los pigmentos visuales. La mayor parte de
ésta se almacena en el epitelio pigmentario. Cuando se produce la captura de un
fotón, una molécula de pigmento visual sufre una serie de cambios en la
configuración que terminan con la separación completa del retinal y opsina. Antes
de liberarse se produce la excitación eléctrica de la célula fotorreceptora
(hiperpolarización o ciclo de Wald).
El primer cambio ocasionado en la rodopsina por la luz es la isomerización del
11cis retinal (configuración circular) a la forma trans (configuración lineal). Es la
única reacción para la que se necesita luz. El proceso de la regeneración completa
de pigmento dura unas 2 ó 3 horas, pero más del 90% tiene lugar en 30 minutos a
la temperatura corporal.
Los fenómenos eléctricos que tienen lugar en las células nerviosas están
regulados por la membrana plasmática. El flujo iónico a través de ésta se asocia a
cambios del potencial. El interior de la célula es eléctricamente negativo respecto
al líquido extracelular.
El papel de los fotorreceptores es la captación de un fotón de luz y generar una
señal eléctrica que excita a las neuronas siguientes en la cadena de transmisión.
En los bastones los discos que contienen el fotopigmento están encerrados dentro
del segmento externo, pero separados de la membrana plasmática externa. El
calcio trasmite la excitación entre el disco y la membrana, alterando la
permeabilidad a los iones de sodio.

En los conos las membranas de sus discos están abiertas al medio extracelular,
por tanto el agente que altera la permeabilidad puede actuar en el sitio de
absorción de los fotones.
De aquí la capacidad de los conos de responder a los estímulos visuales más
rápidamente que los bastones.
En la oscuridad, el interior del fotorreceptor es eléctricamente negativo con
respecto al medio extracelular. La acción de la luz consiste en reducir la actividad
del sodio, y por tanto se reduce el flujo de cargas positivas hacia la célula y el
interior se hace más negativo (hiperpolarización).
VISIÓN DE LOS COLORES.
En los conos hay tres tipos de pigmentos, permitiendo que éstos sean sensibles
selectivamente a luces de diferentes colores, rojo, verde y azul. Las absorciones
de los pigmentos en las tres variedades de conos son máximas para una longitud
de onda de 430 nm para el azul (longitud de onda corta), 535 nm para el verde y
575 nm para el rojo (longitud de onda larga). Según las proporciones de
estimulación entre los diversos tipos de cono, el sistema nervioso las interpreta
como distintos colores. La estimulación de los tres tipos de colores a la vez da
sensación de blanco.
El ojo miope, mayor que el emétrope, verá mejor los colores con longitudes de
onda más larga como el rojo, lo que tendrá su interés a la hora de realizar un
estudio refractivo.
Por otra parte los cristalinos cataratosos absorberán longitudes de onda corta
como los azules, por lo que no es raro que tras la cirugía de cataratas los
pacientes nos refieran ver estos colores de nuevo. ADAPTACIÓN A LA LUZ Y
OSCURIDAD.
Cuando se blanquea una parte de pigmento visual el ojo pierde sensibilidad.

Adaptación a la luz es la reducción de la sensibilidad del ojo a la luz tras la
exposición a ésta durante un tiempo. Es rápida y están involucrados
principalmente los conos.
La adaptación a la oscuridad durante un tiempo, hace que se regenere gran
cantidad de pigmento aumentando la sensibilidad de los receptores a menor
cantidad de luz. Los conos se adaptan más rápidamente debido a la mayor
velocidad de síntesis de pigmento visual. Sin embargo los bastones son mucho
más sensibles.
VISIÓN DEL CONTRASTE.
Las células ganglionares transmiten sus señales en forma de potencial de acción,
con un promedio de 5 estímulos por segundo. Las células ganglionares que se
disparan sólo cuando la luz se enciende son las llamadas on, las que se disparan
cuando la luz se apaga se denominan off. Un campo receptor está compuesto por
una zona central que depara solamente respuestas on, una zona periférica de
respuesta sólo off, y una zona intermedia con ambos tipos de respuestas. Así el
sistema visual consigue un buen contraste de los bordes de los objetos, cualidad
muy importante.
Aunque los conos foveales ocupan sólo un cuarto del área visual, la información
transportada por sus circuitos tiene una representación enorme y altamente
desproporcionada en las áreas receptoras visuales del cerebro.
II. FONDO DE OJO NORMAL
La oftalmoscopía directa no es un examen especializado, por tanto se considera un paso
más dentro del examen físico de cada paciente.

Para realizar el fondo de ojo se requiere un oftalmoscopio: instrumento pequeño
que cuenta con una fuente luminosa constituido por un cabezal, cuello y mango.
Visto por su parte frontal superior tiene un orificio visor de unos 3 mm de diámetro.
A los lados, se encuentra el disco rotatorio (dial), que contiene lentes de diferente
poder dióptrico, las cuales permiten enfocar el fondo del ojo. Existen lentes
positivas (convergentes) y negativas (divergentes). El dial gira en sentido horario
(lentes +) y antihorario (lentes -). El observador puede estar al tanto de que lente
usa mediante una ventanilla en la base del cabezal a través de la cual se ven los
signos +/- o colores rojo para lentes positivas y verde para las negativas. Las
primeras se usan en ojos hipermétropes o afáquicos y las segundas en ojos
miópicos.
En la cara posterior del oftalmoscopio se encuentra un disco o rueda que permite
cambiar a forma e intensidad de la luz empleada (círculo pequeño o media luna
de luz blanca para pupilas mióticas, círculo luminoso de mayor tamaño para
pupilas dilatadas, luz verde o anaeritra que es de longitud de onda corta y por
tanto se refleja en las capas superficiales de la retina, permite observar la mácula
y los vasos sanguíneos con mayor definición, y un sistema de círculos
concéntricos con una estrella o círculo central para objetivar la fijación excéntrica
cuando se le pide al paciente que mire a la luz y descartar la falsa mácula del
estrábico).
El fondo de ojo (FO) derecho se observa con el ojo derecho del explorador, quien
sostendrá el oftalmoscopio con la mano derecha. El izquierdo con el ojo izquierdo
y el oftalmoscopio en la mano izquierda. Sentado o de pie frente al paciente con
los ojos a la misma altura del examinado se le indica que mire a un punto lejano.
Una vez encendido el oftalmoscopio se configura el disco en 0, con luz blanca
circular dirigida hacia el ojo del paciente. Lo primero que llama la atención a unos
60 cm de distancia es la coloración rojo-anaranjada de la pupila, fenómeno que se
observa mejor con midriasis y corresponde al rojo pupilar. Este corresponde al
reflejo de la luz incidente sobre la coroides porque la retina es trasparente, por lo
mismo cualquier alteración en la trasparencia de las estructuras que atraviesa la

luz producirá manchas, atenuación de la coloración o incluso pérdida del rojo
pupilar.
Ejemplos:
- Córnea: leucomas corneales
- Cristalino: cataratas
- Vítreo: hemorragias vítreas.
- Retina: grandes hemorragias, desprendimiento retinal, tumores (retinoblastoma).
Algunas alteraciones coroideas pueden también producir cambios del rojo pupilar:
hematomas, desprendimiento coroídeo, infiltraciones leucémicas, tumores, y
procesos degenerativos extensos. Con fines de orientación se puede estudiar el
rojo pupilar en distintas posiciones de la mirada: derecho al frente, miradas
laterales y arriba-abajo, lo que permite obtener la ubicación del proceso
patológico; por ejemplo, en un desprendimiento de retina localizado inferior, en
posición derecho al frente el rojo pupilar aparece normal, pero estará alterado en
la mirada hacia abajo.
Continuando con el examen, una vez evaluado el rojo pupilar procedemos a
acercarnos al ojo del examinado. Puede ser de utilidad colocar la mano en la
frente u hombro del paciente, y acercarse lenta y progresivamente sin perder el
reflejo de los medios oculares,
hasta lograr una distancia de 2,5 cm entre el oftalmoscopio y la córnea del
paciente.
La normalidad de las estructuras del fondo de ojo está condicionada por la edad,
ametropías y la integridad de los medios trasparentes lo cual debe ser
considerado al momento de informar sobre él.

- Edad: los signos de esclerosis vascular son patológicos en el joven, siendo un
rasgo común de la senilidad, sin relación con cuadros patológicos determinados,
tales como hipertensión arterial o arterioesclerosis reactiva.
- Ametropía: Las alteraciones papilares, o para papilares pueden semejar cuadros
patológicos que en ocasiones dan problema de diagnóstico diferencial: atrofia
circumpapilar del miope, pseudoedema papilar del hipermétrope.
- Alteración de los medios transparentes que dificultan la buena visión del fondo de
ojo pueden inducir a errores interpretativos u omisiones que impiden un buen
diagnóstico.
El examen físico del fondo de ojo, es la última parte del exámen oftalmológico. No
debe olvidarse realizar una anamnesis y examen físico completo incluyendo
examen ocular externo (conjuntivas, cornea, esclera), motilidad ocular y
evaluación pupilar (anisocoria, reflejos).
Para evitar omitir detalles, debe seguirse un orden en el estudio del fondo de ojo:
1. Papila
2. Vasos arteriales y venosos
3. Mácula
4. Retina
1. Papila o Disco Óptico: Corresponde a la cabeza del nervio óptico por donde las
fibras ganglionares retinales confluyen e ingresan al tracto óptico. Normalmente
tiene un color amarillo claro o rosáceo, redonda u oval (diámetro aproximado de
1,5 mm) en dirección vertical, plana (ni más adelante ni más atrás de la retina) y
de bordes netos; su proyección espacial determina el punto o mancha ciega del
campo visual (mancha de Marriotte).
El árbol vascular (arteria y vena central de la retina) se ubica en la papila
ligeramente inclinado hacia el borde nasal de ella (borde interno). Hacia el lado

temporal (borde externo) se observa una zona de color más claro y algo deprimida
que corresponde a la excavación papilar fisiológica (aproximadamente es 1/10 a
1/3 de la papila); por su superficie pasan vasos que no alteran su curso en forma
significativa.
Cambios papilares dentro de la normalidad:
- Alteración del diámetro: los pacientes hipermétropes tiene papilas pequeñas <
1,5 mm con excavaciones casi imperceptibles. Al contrario, los pacientes miopes
tiene papilas de mayor tamaño con excavaciones más amplias.
- Excavación fisiológica exagerada: en algunos casos la excavación puede ser
más amplia y profunda; la asimetría del tamaño de las excavaciones debe
llamarnos la atención, en orden a descartar un glaucoma en el ojo de la mayor
excavación. - Borde nasal borroso o difuminado, producido por la disposición
arciforme de las fibras ópticas que salen por ese sector y por la ubicación más
nasal del árbol vascular. Pueden además existir restos embrionarios. - Borde
temporal pigmentado, frecuente en un paciente de tez morena y en personas de
edad.
El diámetro papilar (1.5 mm) nos sirve como medida de comparación de hallazgos
patológicos Su tamaño se indica como «diámetro de la papila» (DD = Diámetro de
Disco óptico), de esta forma, el tamaño y la distancia de una lesión se mide en
diámetros de papila.
A nivel de la papila es posible ver el latido venoso, ausente en hipertensión
intracraneana y hasta en 20% de la población normal.
2. Vasos retinales: La arteria central de la retina puede constituir un solo vaso
central o ingresar al ojo en un número variable de troncos, que se consideran
variantes anatómicas normales. Debemos seleccionar una rama y seguirla hacia la
periferia. Los vasos reciben el nombre según el cuadrante que ocupan: temporal
superior o inferior y nasal superior o inferior. Las arteriolas son de color rojo

brillante con un reflejo luminoso peculiar, las vénulas son más grandes y de color
oscuro.
A las arteriolas normalmente se les describen las siguientes características:
- Calibre: se examina relacionándolo con el calibre de las vénulas,
estableciéndose una relación vena-arteriola de 4:3. El calibre arteriolar es parejo y
decreciente en forma progresiva hacia distal.
- Trayecto: ligeramente sinuoso.
- Brillo o Reflejo luminoso arteriolar: línea blanca brillante en el centro de la
arteriola que ocupa 1/4 del total de la anchura de ésta (reflejo de la luz incidente
sobre la columna sanguínea), es anormal un ensanchamiento o cambio de
coloración amarillenta.
A las vénulas también se les describe un calibre, un trayecto sinuoso y un color
más obscuro que la arteriola. En algunos lugares donde se cruzan estos vasos se
producen los llamados cruces arteriovenosos en donde la capa adventicia de los
vasos es común.
El cruce normal permite ver la vena subyacente a través de la pared arteriolar o
viceversa. Es interesante reconocer los cruces AV normales porque las primeras
manifestaciones de esclerosis vascular ocurren a este nivel.
3. Mácula: El examen de la retina propiamente tal se debe iniciar por el área
macular.
Aproximadamente a 2 DD a temporal de la papila es posible reconocer la zona
fóveal como un área más obscura, producida porque el epitelio pigmentario de esa
zona se hace más alto y más pigmentado obedeciendo a la necesidad metabólica
de los fotoreceptores. En el centro de esta zona, se reconoce el brillo foveal
producido por la depresión foveal, y un brillo macular circular por el engrosamiento
tisular.

Histológicamente el neuro epitelio a nivel del área foveo-macular se modifica
estructuralmente, lo que permite el paso de la luz más directamente para estimular
a los fotoreceptores. De este modo, se aprecia un cambio histológico en la
distribución de las capas retinales, las que en las zonas centrales se abren
constituyéndose una depresión tisular –la fóvea- y un acúmulo vecino a ella
producida por el desplazamiento de las capas desde la plexiforme externa hasta la
capa de fibras ópticas. En torno a la foveóla se produce un distribución radiada en
el curso de las fibras de la capa plexiforme externa, constituyendo la llamada capa
de fibras de Henle. La traducción clínica de esta redistribución histológica, es que
los depósitos lipídicos adoptan la forma de una estrella macular (depósitos
lipídicos), y el edema macular adquiere una configuración cistoide.
4. Retina: La retina es trasparente, pero se ve de una coloración rosada pareja por
el efecto de telón que ejerce el epitelio pigmentario sobre la rica trama vascular
coroidea.
Existen pacientes en los que este efecto telón es menor, por hipotrofia o atrofia del
epitelio pigmentario (EP) lo que permite ver más o menos claramente la capa de
grandes vasos coroideos, como ocurre en ojos seniles (fondo atigrado), en la alta
miopía y en forma más marcada, en enfermedades degenerativas del EP.
La periferia retinal, a partir del ecuador ocular, se examina con facilidad con la
oftalmoscopía binocular indirecta y con métodos especiales, tales como la lámpara
de hendidura y lentes de contacto adhoc. En esa zona asienta patología, que
interesa particularmente al oftalmólogo especializado en enfermedades de la
retina, tales como: desprendimiento de retina, tumores, inflamaciones,
vasculopatías, parasitosis y otras.
HALLAZGOS PATOLÓGICOS DEL FONDO DE OJO
Distintas enfermedades sistémicas o locales, pueden producir alteraciones
patológicas similares en el fondo. La retina responde en forma esterotipada frente
a una determinada agresión, por ejemplo, la hipoxia generará un proceso que

habitualmente termina en neovascularización; la alteración de la permeabilidad
vascular produce edema y exudación lipídica.
Semiología de algunas manifestaciones patológicas:
Hemorragias
En sus estudios se debe considerar color, forma y extensión que nos permitirán
reconocer su profundidad y estructuras comprometidas. A medida que la
hemorragia se ubica más profunda en la retina, es decir, más hacia la coroides su
color se hace más obscuro y redondeado.
- Hemorragia preretinal: extensas, color rojo rutilante, de forma en media luna o
hamaca y ocasionalmente irregular, se ubica entre la hialoides (membrana
posterior del vítreo) y la capa más interna de la retina (limitante interna), oculta
todas las estructuras subyacentes. Frecuente en retinopatía diabética,
traumatismo y desprendimiento vítreo posterior.
- Hemorragia sublimitante interna o desprendimiento hemorrágico de la
limitante interna, localizada, tamaño regular, color rojo vivo, con brillos en su
superficie (dado por el brillo de la limitante interna, ya que se ubica por detrás de
esa capa).
Característicamente, tiene un nivel líquido correspondiente a la decantación de los
elementos figurados de la sangre separándose del suero y que produce un
aspecto de desprendimiento seroso de la limitante Interna. Oculta los vasos
retinales y son de buen pronóstico visual, frecuentes en traumatismo, leucemia,
diabetes y espontáneos.
- Hemorragias retinales:
- En llama de vela, de color rojo vivo, adoptan esta forma por ubicarse en la capa
de fibras ópticas, pareciendo huso, al seguir el trayecto de esas fibras.

- Redondas, esponjosas o petequiales, aisladas, confluentes, de distinto tamaño
se ubican más profundo en la retina en las capas nuclear y plexiforme externa de
preferencia: color rojo variable.
- Hemorragias subretinales: de color rojo algo opaco se ubican entre el
neuroepitelio retinal y el epitelio pigmentario, de tamaño regular, se las distingue,
en su profundidad, por sus bordes irregulares y porque no ocultan los vasos
retinales. Frecuentes en maculopatía senil, alta miopía, traumatismos, y en
cualquier membrana neovascular subretinal.
- Hemorragias retroepiteliales: ubicadas en plena coroides por detrás del epitelio
pigmentario son de color rojo oscuro, tamaño variable, cuando son extensas y
solevantadas se les llama también hematoma coroideo, habitualmente de bordes
definidos, redondas u ovales. De mal pronóstico visual cuando se ubican en el
área macular, son frecuentes en traumatismos, membranas neovasculares, y
enfermedades hematológicas.
Exudados Céreos, Secos o Lipídicos
Su presencia revela alteraciones de la permeabilidad vascular, malformaciones
vasculares o vasos de neoformación. La extravasación de plasma determina
edema y depósitos de lipídos, proteínas y electrolitos plasmáticos. Están en
relación a patología vascular que se encuentra vecinos a ellos. Pueden ser:
- Aislados, pequeños de color blanco amarillento y bordes definidos; generalmente
de ubicación entre las arcadas vasculares temporales y relacionados con
microangiopatía. Estos mismos exudados aislados pueden hacerse confluentes en
sectores, tomando un aspecto de racimo.
- Circinados, ubicación en anillo, o circular en relación a malformación vascular
localizada en el centro de estos anillos, que pueden ser de tamaño variado.
- Placoides, cuando hay gran alteración de la permeabilidad vascular y la
extravasación es exagerada se depositan estos exudados en sectores

constituyendo verdaderas placas amarillentas de borde definidos. Su ubicación
preferencial en el área macular indica muy mal pronóstico visual.
- Estrella macular, se denomina al aspecto que adopta la exudación lipídica
cuando se localiza en la capa de fibras de Henle que, centrada en la fóvea, se
distribuye en forma radiada.
- Depósito de cristales de colesterol, birrefringentes, pequeños aislados o
confluentes son restos de exudación lipídica antigua o en reabsorción.
Manchas Algodonosas
Su aspecto es característico, semejando una verdadera mota de algodón puesta
sobre la retina, de color blanco variable, de bordes difuminados, poco precisos.
Corresponden a un micro infarto retinal que producen alteración en el flujo
axoplásmico de la capa de fibras ganglionares. Histológicamente el aspecto de
estas fibras alteradas semeja una célula nucleada (cuerpos citoides). Son
características de enfermedades obstructivas vasculares: hipertensión arterial,
lupus sistémico, diabetes, etc. En ocasiones su aspecto puede ser muy tenue
siendo difíciles de pesquisar a la oftalmoscopia directa, como en el caso de la
retinopatía no proliferante severa.
Drusen
El depósito de lipofucsina bajo el epitelio pigmentario retinal, entre la membrana
basal y la membrana de Bruch, forma las drusas. Son hallazgos frecuentes en
personas seniles, aunque también pueden aparecer en formas de enfermedad
heredo familiares. Se aprecian como una pequeña formación granular amarillento-
grisácea, que al confluir pueden semejar una exudación cérea.
Pueden ser aisladas o confluentes y se ubican preferentemente entre las arcadas
vasculares temporales y área macular, pero también se las puede encontrar hacia
la periferia. Cuando se encuentran en la zona macular constituyen un signo
marcador de degeneración macular relacionada a la edad.

ALTERACIONES VASCULARES
Existe gran variedad de cambios en el aspecto del árbol vascular retinal en
distintas patologías, las más notables son:
a) Vaso espasmo, alteración del calibre arteriolar sectorial, no asociada a cambios
del aspecto de la pared vascular, son transitorios. Se ve en hipertensión arterial
aguda.
b) Calibre estrecho, cambio permanente por alteración de la pared vascular, como
ocurre en la arterioloesclerosis reactiva y en caso de obstrucciones vasculares,
puede ser generalizada o sectorial.
c) Tortuosidad vascular, aumento de la sinuosidad propia de los vasos retinales.
Se encuentra, sin constituir patología, en hipermetropía alta y como variable
familiar.
Se presenta cuando existen problemas de obstrucción vascular: ectasia venosa,
trombosis de rama o vena central de la retina, tumores, vasculopatías.
d) Aumento de brillo arteriolar, signo que evidencia esclerosis vascular. Al brillo
normal de la arteriola producido por el reflejo de la luz incidente sobre la columna
sanguínea (la pared normal es transparente), se agrega el reflejo de la pared con
cambios escleróticos. Este brillo ha sido descrito como arteriolas en hilo de cobre y
arteriolas en hilo de plata cuando se llega al grado máximo de esclerosis.
e) Cruces arteriovenosos patológicos, producidos por el efecto de la esclerosis
vasculara ese nivel, donde la capa adventicia es común para ambos vasos.
f) Corriente granulosa, aspecto arrosariado que adopta la columna sanguínea en
venas y arteriolas por alteración de la viscosidad de la sangre total o del suero, es
un verdadero fenómeno rouleaux in vivo. Se ve en leucemia, poliglobulias,
disproteinemias, diabetes y otras.
g) Envainamientos vasculares, depósito de substancias exudativas o inflamatorias
en la pared vascular. Se ve en diabetes, vasculitis, obstrucciones vasculares. Su

aspecto es de una doble línea blanca amarillenta grisácea en torno al vaso
alterado.
h) Neovascularización: finos capilares en ramillete o cabeza de medusa en
relación a cruces A – V, malformaciones vasculares o en la papila. Corresponden
a la respuesta orgánica frente a la hipoxia retinal. Sangran con facilidad y pueden
estar en el plano retinal o proyectarse hacia el vítreo.
i) Microaneurismas, telangiectasias, macroaneurismas, son malformaciones
vasculares de forma y tamaños distintos relacionadas con la microcirculación
capilar y arteriolas de mayor calibre. La pared alterada presenta permeabilidad
aumentada y habitualmente se las ve en zonas de exudación lipídicas y
hemorragias vecinas a sectores de mala perfusión.
IMÁGENES CAPÍTULO FONDO DE OJO NORMAL.
Fondo de ojos normal: papila plana redonda de bordes netos, excavación temporal
de bordes poco definibles; macula normal, vasos arteriales y venosos de calibre,
brillo y trayecto normales; retina aplicad y limpia.
Desprendimiento de Retina. Fotografía bajo biomicroscopio donde es posible
apreciar el rojo pupilar alterado.

Atrofia circumpapilar (cono miópico) en un paciente con alta miopía. Papila se
observa elongada en eje vertical, de color rosado pálido, bordes nítidos con
excavación difícil de precisar. En torno al cono miopico se ve un aspecto atigrado
por adelgazamiento del epitelio pigmentario retinal.
Hemorragia subhialoidea (pre-retinal) en zona macular. Obsérvese las
hemorragias intraretinales en la periferia.
Hemorragia sub membrana limitante interna (MLI). Destacan los pliegues radiales
de la MLI con un nivel superior.

Hemorragia coroidea. Coloración rojo vinosa donde se aprecian claramente los
vasos retinales sobre la lesión.
Exudados céreos temporales a la fóvea, confluentes que tienden a formar placas,
y se esboza una hemi estrella macular.
Fotografía de polo posterior en un paciente con diabetes. En zona peripapilar
hemorragias en llama. Múltiples manchas algodonosas, evidentes en zona inferior
a la papila en torno a la arcada ínfero temporal. Exudados céreos de aspecto
antiguo formando una placa sobre zona foveal. A temporal exudados céreos
puntiformes y múltiples microhemorragias.

I. CORIORRETINITIS
La coriorretinitis es una enfermedad ocular que se caracteriza por la inflamación
de la coroides y la retina. La coroides es una fina capa vascular de la pared
del ojo y la retina es la región donde se encuentran las células sensibles a la luz
que son los conos y los bastones
Etiología
La coriorretinitis es causada con frecuencia por diferentes procesos infecciosos,
como la toxoplasmosis y el citomegalovirus. Afecta principalmene a jóvenes y
pacientes inmunodeprimidos por presentar Sida o encontrarse en tratamiento
inmunosupresor. La toxoplasmosis congénita es aquella provocada por
transmisión de la infección de la madre al feto a través de la placenta en el
transcurso de la gestación y produce secuelas tales como
coriorretinitis, hidrocefalia y calcificaciones cerebrales. Otras causas de
coriorretinitis son la sífilis y la oncocercosis.
Los factores que se describen a continuación incrementan sus probabilidades de
desarrollar coriorretinitis: Enfermedad infecciosa o autoinmunitaria, como artritis
reumatoide , sarcoidosis, sífilis o tuberculosis.
Fondo de ojo de un paciente con coriorretinitis.

Cuadro clínico
Los síntomas más frecuentes son la presencia de visión borrosa, defectos en el
campo visual (escotomas) y miodesopsias.
Tratamiento
El tratamiento es muy variable, dependiendo de la causa. Es frecuente la
utilización de corticoides y antibióticos. Si existe alguna patología secundaria
asociada, se debe iniciar su tratamiento también.
La coriorretinitis puede ser causada por infección o por enfermedades
autoinmunitarias que incluyen VIH o SIDA , sífilis , sarcoidosis ytuberculosis .
Algunas veces es causada por una infección que tuvo cuando era joven. Los
síntomas de la coriorretinitis pueden tardar entre 10 y 20 años en aparecer.
Retinitis por Toxoplasma
Toxoplasma gondii es un protozoo intracelular obligado. El gato es el huésped
definitivo del parásito y otros animales, como el ratón y el ganado, así como los
humanos son huéspedes intermedios. El parásito tiene tres formas: (a)
esporocistos (oocistos) que se excretan en las heces del gato. (b) bradizoitos, que
se enquistan en los tejidos, y (c) taquizoitos que son la forma activa proliferante
responsable de la destrucción tisular. La Toxoplasmosis es la causa más
frecuente de retinitis infecciosa en personas inmunocompetentes. Aunque se cree
que la mayoría de los casos representan la reactivación de la infestación prenatal
es probable que la retinitis por Toxoplasma adquirida posnatalmente pueda ser
más frecuente de lo que se pensaba antes.
Los episodios recurrentes suelen presentarse entre los 10 y los 35 años de edad y
tienen lugar cuando se rompen los quistes y liberan centenares de taquizoítos en
las células retinianas normales adyacentes. Las cicatrices a partir de las que se
originan las recurrencias pueden ser los restos de la infestación congénita previa o
menos frecuentemente de una afectación adquirida remota. La retinitis activa
suele asociarse con uveítis anterior que puede ser granulomatosa o no

granulomatosa. Por lo tanto es muy importante examinar e! fondo de ojo en todos
los pacientes con uveítis anterior.
Signos
1. Las lesiones curadas quiescentes son focos de atrofia y cicatrización
coriorretiniana, con bordes pigmentados.
Suelen ser bilaterales y a menudo se descubren de forma casual o cuando se
observa que el niño tiene una afectación visual por alteración de la mácula
2. Retinitis focal
El hallazgo más frecuente es un foco inflamatorio solitario de tamaño variable, con
una nubosidad vítrea superpuesta, adyacente a una cicatriz pigmentada antigua
(<<lesión satélite ») es con diferencia lo más frecuente La vitritis grave puede
dificultar la visualización del fondo de ojo, aunque el foco inflamatorio todavía se
puede distinguir (aspecto de <<faro en la niebla»).
Los signos asociados incluyen vasculitis y en algunos casos la hialoides posterior
desprendida queda cubierta por precipitados inflamatorios.

3. La papilitis (inflamación de la cabeza del nervio óptico) puede ser secundaria a
retinitis yuxtapapilar (coroiditis de Jensen). Muy ocasionalmente, la papila es el
principal lugar de afectación.
4. Las lesiones atipicas que pueden producirse en personas inmunodeprimidas, se
caracterizan por focos discretos multífocales bilaterales o extensas áreas
confluentes de retinítis. Faltan las cicatrices preexistentes, lo que implica que la
infestación se ha adquirido de novo o se ha diseminado al ojo desde lugares
extraoculares.
Pruebas diagnósticas
El diagnóstico se basa en una lesión compatible en el fondo de ojo y la serología
positiva para los anticuerpos frente a Toxoplasma. Cualquier título de anticuerpos
es significativo porque no existe correlación entre el título y la actividad
inmunitaria.
l . Las pruebas indirectas de anticuerpos inmunofluorescentes emplean
microorganismos muertos que son expuestos al suero del paciente y antiglobulina
humana marcada con fluoresceína. Los resultados se interpretan con el
microscopio fluorescente.
2. Las pruebas de hemaglutinación suponen la exposición de los microrganismos
Iisados sobre los hematíes al suero del paciente. El suero positivo causa la
aglutinación de los hematíes.
3. Las pruebas basadas en el ELlSA suponen la unión de los anticuerpos del
paciente a un exceso de antígeno en fase sólida. Este complejo se incuba con un
segundo anticuerpo antihumano ligado a una enzima.

La valoración de la actividad enzimática proporciona una medida de la
concentración de anticuerpos específicos. La prueba también se puede usar para
detectar anticuerpos en el humor acuoso, que son más específicos que los del
suero.
Indicaciones del tratamiento
l . En los pacientes inmunocompetentes no todas las lesiones activas requieren
tratamiento: los focos periféricos pequeños son con frecuencia son autolimitados e
inocuos. Las principales indicaciones de tratamiento son las siguientes:
• Una lesión que compromete o afecta a la mácula, el haz papilomacular, la
cabeza del nervio óptico o un vaso sanguíneo principal
. Una vitritis muy grave, debido al riesgo posterior de fibrosis vítrea y
desprendimiento retiniano traccional.
2. En los pacientes inmunocomprometidos todas las lesiones deben tratarse
independientemente de su localización o gravedad.
Tratamiento
Actualmente no hay un régimen terapéutico consensuado de forma universal. El
tratamiento no influye en la duración de la inflamación ni en la frecuencia de
recaídas, aunque parece limitar el tamaño final de la cicatriz. Los corticoides
sistémicos se recomiendan en ojos con lesiones que comprometen la visión.
Particularmente si se asocian con vitritis grave y se administran junto con uno o
más de los siguientes agentes. Sin embargo, los corticoides están contraindicados
en pacientes inmunocomprometidos.

l . La clindamicina 300 mg cuatro veces al día se administra por vía oral durante 3
semanas. No obstante, si se emplea sola, puede ocasionar una colitis
seudomembranosa. El riesgo de colitis se reduce cuando la clindamicina se usa
junto con sulfadiazina, que inhibe el sobrecimiento de clostridios.
2. Sulfadiazina La dosis oral de carga es de 2 g seguida de I g cuatro veces al día
durante 3-4 semanas. Los efectos secundarios son litiasis renal. reacciones
alérgicas y síndrome de Stevens-Johnson.
3. La pirimetamina es un agente Antitoxoplasma potente que sin embargo, puede
causar trombocitopenia, leucopenia y deficiencia de folato. Por este motivo deben
realizarse controles semanales del hemograma y emplearse el fármaco solo en
combinación con ácido folínico oral 4 mg tres veces a la semana (mezclado con
zumo de naranja) para contrarrestar los efectos secundarios. La dosis de carga es
de 50 mg seguida de 25-50 mg cada día durante 4 semanas. La pirimetamina no
debería emplearse en pacientes con sida .
4. El cotrimoxazol (trimetoprima 160 mg y sulfametoxazol 800 mg) 960 mg dos
veces al día por vía oral durante 4-6 semanas puede ser efectivo solo o en
combinación con clindamicina.
5. La atovaquona 750 mg tres veces al día se ha utilizado principalmente en el
tratamiento de Pneumocistes y Toxoplasma en el sida, pero también puede ser
util en el tratamiento de la retinitis por Toxoplasma en personas
inmunocompetentes.
El fármaco está relativamente libre de efectos secundarios graves pero es caro.
6. La azitromidna 500 mg cada dia durante 3 días consecutivos se puede emplear
en pacientes que no toleran otros fármacos.
II. RETINITIS POR CITOMEGALOVIRUS
La Retinitis por citomegalovirus (CMV) es la infección ocular más frecuente en los
pacientes con sida y en raras ocasiones puede ser la manifestación inicial de la
enfermedad. Antes de la introducción de la terapia antirretroviral de gran
actividad, la retinitis por CMV afectaba al 30% de los pacientes con sida en algún

momento del curso de su enfermedad. Desde la introducción de esta terapia, la
incidencia de retinitis por CMV ha disminuido sustancialmente.
Signos clínicos
l. La retinitis Indolente suele empezar en la periferia y progresa lentamente. Se
caracteriza por una opacificación granular leve.
2. Retinitis fulminante
• Un área geográfica de opacificación densa, blanca y asociada con vasculitis y
vitritis leve
• Diseminación gradual asociado con hemorragia
• Diseminación lenta pero de forma imparable como una extensión “en llamarada”
a lo largo del curso de los vasos sanguíneos retinianos. Y afectación de la cabeza
del nervio óptico.

Sin tratamiento la ceguera es segura en varias semanas o algunos meses por
afectación retiniana extensa, desprendimiento de retina o atrofia óptica
consecutiva.
La regresión después del tratamiento se caracteriza por menos hemorragias.
menos opacificación y cambios difusos atróficos y pigmentarios
Tratamiento
El desprendimiento de retina suele ser corregible con vitrectomía y taponamiento
con aceite de silicona. Los siguientes fármacos se pueden emplear
individualmente o combinados para tratar el CMV activo.
l . El ganciclovir sistémico se administra inicialmente por vía endovenosa a 10
mg/kg cada 12 horas durante 2-3 semanas (inducción) y luego a 5 mg/kg cada 24
horas hasta que la retinitis es estable. Después la dosis de mantenimiento oral
para toda la vida es 300 mg diarios. El ganciclovir es efectivo en el 80% de los
pacientes, pero la mitad de ellos recaen posteriormente y precisan reinducción. El
fármaco comporta un riesgo alto de supresión de la médula ósea, lo que a menudo
obliga a suspender el tratamiento.
2. El ganciclovir intravitreo en forma de inyecciones o dispositivos de liberación
retardada (duración de la acción 8 meses), es tan efectivo como el tratamiento
endovenoso . Sin embargo, no consigue proteger al otro ojo de la retinitis y es
menos efectivo para tratar las recurrencias en pacientes tratados previamente con
ganciclovir endovenoso.
Las inyecciones intravitreas también pueden causar complicaciones graves como
hemorragia vítrea, desprendimiento de retina y endoftalmitis.

3. El foscarnet administrado por via endovenosa 60 mglkg cada 8 horas durante
2-3 semanas y luego cada 24 horas. Es una alternativa al ganciclovir. Sus efectos
secundarios incluyen nefrotoxicidad, trastornos electrolíticos y convu lsiones. El
foscarnet también se puede administrar intravítreo.
Pronóstico
Con el tratamiento hay una respuesta inicial del 95%, pero la recaída tiene lugar
invariablemente en 2 semanas si se interrumpe el mismo. La tasa de recaída en 6
meses en los pacientes con tratamiento de mantenimiento es del 50%. Los
pacientes que muestran una recuperación inmune sostenida inducida por la
HAART con elevación del recuento de los CD4+ tienen más probabilidades de
permanecer quiescente durante un período de tiempo más prolongado si se
suspende el tratamiento anti-CMV Sin embargo, estos pacientes pueden presentar
Inflamación del vítreo transitoria aunque grave, lo que probablemente refleja una
mejor respuesta inmune anti-CMV.
III. DESPRENDIMIENTO RETINA
El término desprendimiento de retina (DR) se utiliza para describir una separación
entre la retina neurosensorial y el epitelio pigmentario retinal
(EPR) subyacente.
Prácticamente todos los DR caen dentro de tres categorías basadas en la causa
del desprendimiento. La forma más común es el desprendimiento de retina
regmatógeno (DRR), el cual se produce como consecuencia de una rotura retinal
(desgarro o agujero retinal). La segunda categoría corresponde al

desprendimiento de retina traccional (DRT), el cual se produce cuando existen
adhesiones vitreoretinales que provocan una tracción mecánica que finalmente
separa o desprende la retina del EPR.
La tercera categoría corresponde al desprendimiento de retina exudativo o seroso
(DRE), el cual se produce debido a condiciones tales como un tumor o
inflamación, donde existe acumulación de líquido subretinal, sin tracción ni
desgarros retinales asociados.
La acumulación de líquido subretinal es una característica presente en TODOS los
DR. Cuando los mecanismos y fuerzas fisiológicas normales que mantienen el
contacto entre la retina y el EPR (bomba metabólica del EPR, presión osmótica de
la coroides y fuerzas mecánicas menores de la matriz intercelular) son
sobrepasados o comprometidos, se produce un DR.
Varias condiciones patológicas pueden alterar este equilibrio de gradiente de
presión transretinal llevando a la acumulación de líquido subretinal.
El objetivo de esta revisión es presentar las principales características del DR
regmatógeno, con especial énfasis en sus factores de riesgo y prevención.
Factores de riesgo para DRR
En cualquier ojo que presente una rotura retinal (desgarro o agujero) o lesiones
retinales con mayor adhesión vítreo retinal se pueden agregar otros factores
adicionales que se asocian con un riesgo elevado de DRR, tales como:
- Sexo masculino
- Vítreo-retinopatías hereditarias
- Miopía
- Degeneración en lattice
- Retinosquisis degenerativa
- Roturas retinales
- Cirugía de catarata previa
- Capsulotomía posterior con YAG láser
- Trauma ocular previo
- Retinitis inflamatorias

- DRR en el ojo contralateral
Síntomas y signos de DVP son un factor particular de alto riesgo para
ese ojo.
Dado que el DVP agudo es la causa primaria de la mayoría de DRR y la mayoría
de los desgarros ocurren pronto después de producido el DVP, es probable que
los ojos que aún no tienen DVP posean un riesgo mayor de DRR que los ojos que
ya poseen un DVP, independientemente de los factores de riesgo adicionales.
PATOGENIA
Desprendimiento de retina traccional (DRT)
Es la segunda forma más común de DR y se produce debido a una tracción
vitreoretinal que mecánicamente tracciona y separa la retina del EPR subyacente.
Este tipo de DR se produce más frecuentemente en casos de retinopatía diabética
(2-5), trauma ocular penetrante, retinopatía del prematuro (ROP) y proliferación
vítreo-retinal (PVR) . La tracción puede ocurrir dentro de la cavidad vítrea, sobre la
superficie de la retina o incluso bajo la retina como ocurre con la fibrosis

subretinal. Generalmente la tracción se asocia con una membrana clínicamente
visible.
Estas membranas poseen fibroblastos, células gliales y del EPR, las cuales
poseen capacidades contráctiles lo que genera la tracción.
En contraste con un DRR, que posee una
superficie bulosa y convexa, el DRT se observa
con una superficie cóncava y generalmente es
más localizado. Algunos DR combinan elementos
regmatógenos y traccionales, tales como en
retinopatía diabética proliferativa, PVR y trauma
ocular penetrante.
Desprendimiento de retina exudativo (DRE)
Este tipo de DR ocurre en ausencia de rotura retinal o tracción vítreo retinal. Se
produce debido a una acumulación de líquido subretinal secundario a
enfermedades que afectan la coroides, EPR o retina. El EPR es el gran
responsable de la absorción de líquido subretinal. El EPR mantiene la adherencia
retinal y absorbe el líquido subretinal a través de una bomba Na-K utilizando
transporte activo, creando una gradiente osmótica.

El DRE ocurre cuando se rompe el equilibrio entre la producción y absorción de
líquido subretinal, ya sea por daño del EPR o por excesiva producción de líquido
(8). Enfermedades inflamatorias y neoplasias son las principales causas de DRE.
Desprendimiento de retina regmatógeno (DRR)
Es la forma más común de DR. Se produce debido a una o más roturas en la
retina. La palabra regmatógeno deriva del término griego rhegma, que significa
rotura. Esta rotura puede ser desgarro o agujero retinal. Los desgarros se asocian
con tracción vitreoretinal sobre el flap del desgarro o sobre la retina adyacente. El
agujero, en cambio, ocurre generalmente debido a una atrofia localizada de la
retina y no se asocia con tracción vitreoretinal.
Un DRR tiene las siguientes características: (1) presencia de humor vítreo líquido,
(2) fuerzas traccionales que puedan producir una rotura retinal, y (3) la presencia
de una rotura retinal que permita el paso del humor vítreo líquido hacia el espacio
subretinal. Las tres características son requisito para causar un DRR.

Un DRR espontáneo es usualmente precedido por un desprendimiento del vítreo
posterior (DVP). Con la edad se produce una desestabilización del humor vítreo
debido a cambios en su estructura de colágeno y proteoglicanos lo que lleva a su
licuefacción (sinéresis). La consecuente reducción del volumen del humor vítreo
se asocia con el colapso y agregación de la malla fibrilar de colágeno. Cuando la
corteza posterior del vítreo se rompe, el vítreo líquido puede pasar hacia el
espacio subhialoideo y así separar la superficie posterior del vítreo de la
membrana limitante interna de la retina, produciendo el DVP.
Tanto la licuefacción del vítreo como la presencia de DVP se relacionan con mayor
edad. Vítreo líquido se puede observar en más del 90% de pacientes sobre 40
años. DVP se encuentra en un 27% de pacientes entre 60 y 69 años y en un 63%
de pacientes sobre los 70 años.
17 otros factores que aceleran la licuefacción del vítreo son cirugía de catarata,
alta miopía, inflamación y trauma ocular.
Al producirse el DVP, los movimientos del
vítreo dentro del ojo ejercen tracción sobre el
vítreo que permanece aún adherido a la retina
lo que puede llevar a la formación de una rotura
retinal. Al existir esta rotura retinal, se produce
un paso de líquido al espacio subretinal lo que
genera una disección hidráulica debido a que la
fuerza del paso de líquido a través de la rotura

retinal sobrepasa las fuerzas normales que mantienen la retina adherida al EPR,
produciéndose el DRR.
Por tratarse de la forma más común de desprendimiento de retina, durante el resto
del artículo me referiré al desprendimiento de retina regmatógeno (DRR). Cabe
señalar además, que desde el año 2006 el desprendimiento de retina
regmatógeno no traumático forma parte del listado de las enfermedades con
garantías explícitas de salud (GES) para su diagnóstico (la confirmación
diagnóstica debe realizarse dentro de 5 días) y tratamiento oportuno (debe tratarse
dentro de 7días)
EPIDEMIOLOGÍA
La incidencia en Chile no se conoce, pero a nivel mundial se estima en 1 caso
cada 10.000 pacientes al año, es decir 0,01%. Si se asume una expectativa de
vida de 80 años, la prevalencia sería de alrededor de 0,8%. La incidencia de DRR
es mayor en ciertos grupos de pacientes tales como pacientes con miopía, en los
cuales la incidencia anual varía entre 0,7 hasta 5%. En pacientes con antecedente
de cirugía de catarata no complicada, la incidencia es de 1% y aumenta al doble o
triple en caso de complicaciones.
Puede presentarse a cualquier edad, pero es más frecuente después de los 50
años, cuando también aumenta la incidencia del desprendimiento del vítreo
posterior. En casos de traumatismo ocular, se presenta entre la segunda y tercera
década y mayoritariamente en hombres.
Alrededor de un 10 a 15% de individuos con DR regmatógeno pueden cursar con
DR en el ojo contralateral en algún momento de su vida.

MANIFESTACIONES CLÍNICAS Y DIAGNÓSTICO
La principal manifestación clínica del DR es el compromiso de la agudeza visual,
que puede ir desde una visión normal hasta sólo distinguir sombras (generalmente
en casos con compromiso macular), y la alteración del campo visual, manifestada
como una cortina o sombra en la periferia del campo visual que progresa. Además
se pueden observar destellos luminosos (fotopsias) y flotadores vítreos
(entopsias). Estas dos últimas manifestaciones se asocian generalmente con el
desprendimiento del vítreo posterior y con probables desgarros retinales. De ahí
su importancia para intentar prevenir un DR.
El diagnóstico del DRR es principalmente clínico. Se evalúa la agudeza visual,
presión intraocular, que generalmente está disminuida, biomicroscopia (el hallazgo
de pigmento en el vítreo sugiere fuertemente la existencia de un desgarro retinal) y
oftalmoscopia indirecta con indentación escleral para poder determinar la
extensión y localización del DR, el número y localización de los desgarros y
precisar si existe o no compromiso macular puesto que condiciona el pronóstico y
determina la urgencia de la cirugía.
Sólo en casos en que no es posible ver la retina con oftalmoscopia, debido
por ejemplo a la presencia de una hemorragia vítrea densa o a una catarata
significativa, se puede recurrir a una ecografía ocular (B-scan) para confirmar la
presencia de un DR.
HISTORIA NATURAL Y PRONÓSTICO
El pronóstico de un DRR sin tratamiento es malo ya que existe una pérdida
de visión severa en todos los pacientes no tratados, siendo la visión de sólo
movimiento de manos el mejor nivel de visión alcanzado. A esto se agregan
complicaciones estéticas y emocionales debido a la atrofia que sufre el globo
ocular (ptisis bulbi) debido al DRR no tratado.
La reaplicación espontánea de los DRR es anecdótica. Algunos casos de DR
inferiores pueden autolimitarse y formar líneas de demarcación que pueden
permanecer estables.

TRATAMIENTO
El tratamiento exitoso y permanente del DRR depende en última instancia
de cerrar y sellar todas las roturas retinales. Los tres tipos de tratamiento que se
utilizan para el DRR cumplen este objetivo de una u otra manera.
El tratamiento oportuno de un DRR ofrece un pronóstico favorable con un
porcentaje de éxito anatómico (reaplicación de la retina) de alrededor de 90%, y
una agudeza visual final de 20/20 a 20/50 en más del 50% de los casos. Los
resultados son obviamente mejores en pacientes sin compromiso macular, es
decir con la mácula aún aplicada, al momento de la cirugía. Por este motivo se
considera un DRR con mácula aplicada una urgencia oftalmológica que requiere
tratamiento a la brevedad.
Explante Escleral o Cirugía clásica del DRR
Consiste en colocar un explante, generalmente de silicona, en el sector de la
esclera donde se ubica el desgarro o en 360º (cerclaje o banda) cuya finalidad es
crear una indentación de la esclera bajo el desgarro o agujero. De esta forma se
reduce el espacio entre el EPR y la retina desprendida con lo que se
reestablecería la función de bomba del EPR y se reaplicaría la retina. Es
importante destacar que el explante sólo logra el cierre de la rotura, pero no la
sella. El sello se realiza utilizando láser o crioterapia para crear una cicatriz en la
zona del desgarro lo que previene una eventual reapertura del mismo en casos en
que se suelte el explante o sea necesario removerlo a futuro. La tasa de éxito de
esta cirugía es de alrededor de 90%. Se utiliza principalmente en casos de diálisis,
DRR inferiores y en combinación con vitrectomía.
Esta técnica ha sido desplazada por la vitrectomía. Dentro de sus complicaciones
destacan molestias en el postoperatorio, diplopía secundaria
a estrabismo, profusión del explante, erosión escleral e infección.
Retinopexia Neumática
Consiste en la inyección, con una jeringa y aguja pequeña (26 ó 30 gauge),
de una burbuja de gas expansible en el espacio vítreo con lo que se cierra el
desgarro y se evita el paso de líquido al espacio subretinal.

Con esto se reestablece el equilibrio entre las fuerzas que mantienen aplicada la
retina y ésta se reaplica. Se asocia con láser o crioterapia para sellar la rotura. Su
gran ventaja es que es mínimamente invasiva.
Se realiza con anestesia local y de forma ambulatoria. Es una técnica de bajo
costo y con poca morbilidad. Se utiliza principalmente con DRR con desgarros
superiores y requiere la colaboración del paciente para mantener su cabeza en la
posición óptima que permita que el gas cierre la rotura. Un meta análisis mostró
que el éxito global de esta cirugía es del 80% con sólo un procedimiento y se
eleva al 98% si se repite. La agudeza visual también mejoró sobre 20/50 en un 80
% de los casos. Además se demostró que en los casos en que falla y se requiere
realizar otra cirugía (explante o vitrectomía), no comprometería el
resultado visual final. Por este motivo se utiliza muchas veces como el
procedimiento inicial en los casos indicados.
Vitrectomía
Esta técnica consiste en entrar a la cavidad vítrea con instrumentos muy pequeños
(actualmente se utilizan instrumentos de 23 ó 25 gauge transconjuntivales que no
requieren sutura) y sacar la mayor parte del vítreo. Con esto se logra además
liberar la tracción vítrea que existe sobre el desgarro. Ha desplazado a la cirugía
clásica en la mayoría de los casos. Se utiliza además para casos complejos. Se
reaplica la retina durante el intraoperatorio y se realiza láser o crioterapia. Se deja
la cavidad vítrea con gas (se reabsorbe posteriormente) o con aceite de silicona
(requiere ser extraído con una nueva vitrectomía). Su porcentaje de éxito es, al
igual que las técnicas anteriores, de alrededor del 90%. Su principal complicación
es la catarata durante el postoperatorio y el aumento de la presión intraocular

PREVENCIÓN DEL DESPRENDIMIENTO DE RETINA REGMATÓGENO
El DRR continua siendo una causa importante de baja visión y ceguera.
El tratamiento quirúrgico falla entre un 5 a 10% de los casos.
Cuando la cirugía es exitosa, la agudeza visual se recupera a niveles de
20/50 o mejor en sólo un 50% de los casos.
Por estas razones es que la prevención del DRR merece ser considerada de
manera significativa.
Como ya se mencionó previamente, la licuefacción del vítreo y la presencia de una
rotura retinal son requisitos indispensables para la formación de un DRR.
Generalmente se produce primero la licuefacción vítrea que lleva a un
desprendimiento del vítreo posterior (DVP). Este DVP puede generar tracción en
zonas donde la hialoides posterior se encuentra más adherida a la retina y,
finalmente, provocar un desgarro o agujero retinal debido a esta tracción.
De esta forma, un DRR podría ser evitado de la siguiente manera:
1. Previniendo la licuefacción vítrea y el DVP asociado.
2. Eliminando la tracción vítrea.
3. Creando una adhesión corio-retinal alrededor de las roturas retinales
y lesiones retinales predisponentes de roturas.
No existen medios disponibles para evitar la licuefacción vítrea y el DVP
posterior.
La tracción vítreo retinal puede ser eliminada o aliviada con vitrectomía o un
explante escleral, sin embargo, son técnicas costosas y con significativa
morbilidad asociada por lo que no se justificaría su uso profiláctico.
Además, incluso con vitrectomía, es imposible remover todo el vítreo adherido en
la periferia retinal.
Por tanto, el método de elección para la prevención de un DRR consiste en el uso
de fotocoagulación con láser o crioterapia para crear una adhesión corio-retinal
alrededor de roturas retinales o sitios con mayor adhesión vítreo retinal. Aunque
este método es efectivo y exitoso en sellar la lesión y prevenir un DR, su real valor
en la prevención de un DRR permanece incierto dado que muchas roturas

retinales asintomáticas no causan DRR (28). Además, si se realiza una
fotocoagulación muy extensa, podría provocar cambios del vítreo que aumenten la
posibilidad de tracción vitreoretinal y DRR
IV. RETINOPATÍA HIPERTENSIVA
La Hipertensión Arterial se define como una presión diastólica igual o mayor a 90
mmHg y una sistólica igual o mayor a 140 mmHg. Es el cuarto factor de riesgo de
mortalidad a escala mundial. La HTA por ser una enfermedad sistémica,
compromete órganos como el cerebro, el corazón, el riñón y también el ojo. La
Retinopatía Hipertensiva es la principal manifestación ocular de la HTA, pero no la
única. El compromiso conjuntival, la coroidopatía hipertensiva y la neuropatía
hipertensiva son otras manifestaciones oculares de la HTA
A. Fisiopatología

Las manifestaciones oculares de la HTA son producidas por el daño que esta
causa en los vasos arteriales conjuntivales, retinales, coroideos y de la cabeza del
nervio óptico. De estas, las que tienen más relevancia clínica son la Retinopatía
Hipertensiva, la Coroidopatía Hipertensiva y la Neuropatía Hipertensiva.
a. Retinopatía Hipertensiva
La Hipertensión Arterial produce vasoconstricción y arterioloesclerosis. Ambas en
forma simultánea, aún cuando la arterioloesclerosis es progresiva y lenta en
producirse.
b. Vasoconstricción
Los vasos arteriales retinales poseen la capacidad de autoregulación y no están
comandados por el tono simpático. Esta autoregulación permite que en la
eventualidad de un aumento de la presión arterial, las arteriolas retinales se
contraigan manteniendo constante el flujo. Por esto en pacientes con Hipertensión
Arterial Crónica, uno de los hallazgos más tempranos es una disminución difusa
del calibre arteriolar, perdiéndose la relación AV normal de 2:3. La
vasoconstricción también puede ser focal. Se produce por espasmo vascular
reversible. En los casos de vasoconstricción focal permanente, la causa podría ser
edema de la pared del vaso o áreas localizadas de fibrosis.
c. Arterioloesclerosis
La pared arteriolar es, en condiciones normales, transparente. En la
arterioloesclerosis se produce inicialmente un aumento del tejido muscular de la
media y un aumento del tejido elástico de la íntima, para luego ser reemplazada
por fibras colágenas, la media, y sufrir engrosamiento hialino, la íntima. Esto
ocasiona, en un primer momento, que el brillo arteriolar que produce la luz
incidente del oftalmoscopio en la pared del vaso, pierda su aspecto normal
(delgado y en la mitad de la columna de sangre), tornándose menos brillante, más
ancho y más difuso. Este es el signo más temprano de arterioloesclerosis. En una

segunda etapa, al aumentar la arterioloesclerosis, disminuye la visibilidad de la
columna de sangre y el brillo arteriolar se torna café-rojizo. Es lo que los clínicos
antiguos llamaban vasos en "Hilo de Cobre". En una tercera etapa, la pared del
vaso pierde por completo su transparencia, perdiéndose la visibilidad de la
columna de sangre y adquiriendo el vaso un aspecto blanquecino. Esto se
denominaba vasos en "Hilo de Plata". Aunque clínicamente estos vasos
parecieran estar sin flujo, angiofluoresceinografías han demostrado que
frecuentemente existe perfusión.
Con el paso del tiempo, en los puntos de cruce entre arteriolas y vénulas, se
produce una disminución focal del diámetro venular o signo de Gunn. Esto se
conoce como cruce AV patológico. Para poder comprender la génesis de los
cruces arteriovenosos patológicos, es necesario recordar que en los cruces, la
adventicia arteriolar y venular son comunes, es decir, la misma adventicia que
envuelve a la arteriola, es la que continúa envolviendo a la vénula en el punto del
cruce. Esto determina que al producirse los cambios descritos en la pared
arteriolar, la adventicia arteriolar arrastra a la venular produciendo un
angostamiento de la vénula en el cruce. Este angostamiento puede ser de
magnitudes variables según lo avanzado de la arterioesclerosis. Puede ir desde
estrechamiento leve a una interrupción de la columna de sangre. En etapas
avanzadas, se puede modificar el ángulo de cruce entre la arteriola y la vénula,
acercándose a un ángulo de 90° en el cruce. Esto se conoce como signo de Salus.
En la Hipertensión Maligna se produce necrosis fibrinoide de las arteriolas
retinales, aun cuando la necrosis fibrinoide es más común en los vasos coroideos.
En estos casos se puede apreciar una estrella macular, que es el aspecto en
estrella que adquiere la mácula por la acumulación de macrófagos llenos de
lípidos, dispuestos en forma radial, en la capa plexiforme externa de la retina.
d. Coroidopatía Hipertensiva
La coroides, está comandada por el tono simpático. En la Hipertensión Arterial la
coroides sufre fenómenos de isquemia, observándose lóbulos coroideos sin

perfusión debido a necrosis fibrinoide de los vasos. Estas zonas de ausencia de
perfusión coroidea producen focos de necrosis isquémica en el epitelio
pigmentario retinal suprayacente, que se denominan Manchas de Elschnig
(manchas negras rodeadas de un halo blanco). Las manchas de Elschnig, en su
etapa aguda, se aprecian como manchas amarillentas redondeadas en el epitelio
pigmentario retinal. La isquemia coroidea también es responsable de
desprendimientos de Retina exudativos, a veces bilateral, puede presentarse en
HTA aguda. Las estrías de Siegrist son manchas alineadas a lo largo de los vasos
coroideos, indican necrosis fibrinoide asociada con HTA maligna.
e. Neuropatía Hipertensiva
En la Hipertensión Maligna, además de la mácula, se compromete el nervio óptico
con la aparición de Edema de Papila y Hemorragias en llama peripapilares. Esto
sería de causa multifactorial. Entre estas causas estarían la Isquemia y la
Encefalopatía Hipertensiva. En algunos estos casos se puede apreciar una estrella
macular.
B. Cuadro Clínico
La Retinopatía Hipertensiva se puede dividir en Aguda y Crónica.
La Retinopatía Hipertensiva Aguda se observa principalmente en pacientes con
Preeclampsia o Eclampsia, pero también es causada por Feocromocitoma o
Hipertensión Maligna. Se caracteriza por disminución de la agudeza visual, la que
puede ser desde visión borrosa (lo más frecuente) hasta la ceguera.
Característicamente esta disminución de agudeza visual es transitoria y se
normaliza al restablecerse los valores normales de presión arterial. El aspecto más
característico del fondo de ojo es una vasoconstricción generalizada. En casos
más graves se pueden apreciar hemorragias retinales, manchas algodonosas,

estrella macular, manchas de Elschnig y edema de papila. Con mucha menor
frecuencia se aprecian desprendimientos de retina exudativo.
La Retinopatía Hipertensiva Crónica, se observa en pacientes con hipertensión de
larga data y, a diferencia de aquellos que padecen la forma aguda, no presentan
disminución de la agudeza visual. Puede comprometerse la agudeza visual por
mecanismos indirectos. Los hallazgos más característicos en el fondo de ojo son:
vasoconstricción difusa, aumento del brillo arteriolar, cruces AV patológicos,
microaneurismas y macroaneurismas. En casos más graves pueden apreciarse:
manchas algodonosas, edema de retina, hemorragias retinales, estrella macular,
manchas de Elschnig y edema de papila.
La Hipertensión Arterial Crónica aumenta el riesgo de padecer Oclusión de Rama
de Vena Retinal, Oclusión de la Vena central de la Retina y Oclusión de Rama de
Arteria Retinal. La Oclusión de Rama de Vena Retinal puede producir disminución
de la agudeza visual por compromiso de la mácula por edema, por isquemia, por
hemorragias retinales o por la formación de una membrana epiretinal. Además
puede comprometer la agudeza visual por hemorragia vítrea secundaria a
neovascularización y por desprendimiento de retina traccional o regmatógeno.
Tanto la Oclusión de la Vena Central de la Retina como la Oclusión de Rama de
Arteria Retinal pueden comprometer también la agudeza visual.
C. Clasificación
Gradación de arterioesclerosis:
Grado I: ensanchamiento sutil del reflejo lumínico arteriolar, atenuación
arteriolar generalizada leve, especialmente de las ramas pequeñas y
ocultación de las venas.
Grado II: ensanchamiento obvio del reflejjo lumínico arteriolar y defleccion
de lasa venas en los cruces AV(signo de Salus).

Grado III: arteriolas en hilo de cobre, acumulación de venas distalmente a
los cruces AV (signo de Bonnet), adelgazamiento de las venas a cada lado
de los cruces (signo de Gunn) y defleccion en angulo recto de las venas.
Grado IV: arteriolas en hilo de plata y cambios de grado 3.
En 1939 Keith et al. definieron la clasificación de Keith-Weagener- Barker (KWB)
para la Retinopatía Hipertensiva Crónica, es la más usada pues auna hallazgos
oftalmoscópicos de la HTA y los de la esclerosis arterial evolutiva :
Grupo I Mínima vasoconstricción arteriolar retinal con algo de
tortuosidad en pacientes con hipertensión moderada.
Grupo II Las anormalidades retinales incluyen a aquellas del grupo I,
con estrechamiento focal más evidente y angostamiento
venoso en los cruces AV, en pacientes sin o con mínimo
compromiso sistémico.
Grupo III Las anormalidades incluyen aquellas de los grupos I y II y
también hemorragias, exudados, manchas algodonosas y
constricción arteriolar focal. Muchos de estos pacientes
presentan compromiso cardiaco, cerebral o renal
Grupo IV Incluye a las anormalidades de los grupos anteriores y
usualmente son más severas. Existe además edema de
papila, y algunos pacientes presentan manchas de Elching.
El compromiso cardiaco, cerebral y renal es más severo.
D. Tratamiento
El tratamiento de la Retinopatía Hipertensiva es el tratamiento de la
enfermedad de base. Tiene más urgencia el tratamiento de la
hipertensión arterial en la Retinopatía Hipertensiva Aguda que en la
Crónica, pero en ambas es igual de importante.
RETINOPATÍA DE LA PREMATURIDAD

La incidencia de la retinopatía de la prematuridad (ROP) ha disminuido con la
mejora de los cuidados neonatales, pero se mantienen diferencias relacionadas
con el desarrollo de la práctica neonatal. Sin embargo, incluso en países con
óptimos cuidados neonatales resulta difícil separar las causas de ROP intrínsecas
de la prematuridad de las causas iatrogénicas, tales como la oxigenoterapia.
Es una retinopatía proliferativa que afecta los recién nacidos pre término de bajo
peso al nacer que a menudo han estado expuestos a ambientes con altas
concentraciones de oxígeno. La retina no posee vasos sanguíneos hasta el cuarto
mes de gestación, momento en el que emanan complejos vasculares desde los
vasos hialoideos en el nervio óptico y crecen hacia la periferia. Estos vasos llegan
a la periferia nasal después de los 8 meses de gestación, aunque no alcanzan
laperiferia temporal hasta alrededor de 1 mes después del parto. La retina
temporal vascularizada incompleta es sensible a la lesión por oxigeno.
Las estrategias preventivas recomendadas se basan en una buena práctica
neonatal. Los estándares en cuanto al cribado se establecen mediante el peso al
nacer (≤1.500g), la edad gestacional (≤32 semanas) y el curso clínico neonatal
inestable. La oftalmoscopia indirecta es la técnica estándar para la exploración y la
laserterapia es el tratamiento de elección.
A. Retinopatia de la prematuridad activa:
La gravedad de la RP se puede determinar de acuerdo con localización,
extensión, estadios,y enfermedad “plus” :
Localización: según 3 zonas centradas en la papila óptica
Zona 1: circulo imaginario cuyo radio es 2 veces la distancia desde el
disco a la macula.
Zona 2: desde el extremo de la zona 1 hasta el punto tangencial a la ora
serrata nasal y alrededor del ecuador temporal.
Zona 3: zona residual temporal en forma de media luna delante de la
zona 2.

Extensión: de la afectación esta determinado por el numero de horas de la
esfera del reloj que están afectadas.
Estadios:
Estadio 1 (línea de demarcación): 1er signo patognomónico de RP
activa s el desarrollo de una línea delgada, tortuosa y de color blanco-
gris que discurre mas o menos paralela a la ora serrata, separa retina
periférica inmadura avascular de la retina posterior vascularizada. L
alinea es mas prominente en la periferia temporal y puede tener
ramificaciones anormales de vasos sanguíneos que se dirigen a ella.
Estadio 2 (cresta) : si la RP progresa, la línea de demarcación se
convierte en una cresta de tejido elevada que representa un cortocircuito
mesenquimatoso que une venas y arterias. Vasos sanguíneos entran en
la cresta y se ven mechones neovasculares pequeños tras de ella.
Estadio 3(cresta con proliferación fibrovascular extrarretiniana): al
progresar, la cresta se vuelve rosada por proliferación fibrovascular a lo
largo de la superficie de la retina y dentro del vítreo. Sueleasociarse con
dilatación y tortuosidad de vasos retinianos detrás del ecuador.
Hemorragia retiniana es frecuente y puede producirse hemorragia vítrea.
Incidencia elevada tras edad posconcepción de 35 semanas.
Estadio 4 (desprendimiento de retina subtotal): por proliferación
fibrovascular progresiva. El desprendimiento que empieza en la periferia
extrema y se extiende al centro, se produce cuando el niño tiene aprox.
10 sem de vida.
Estadio 5: desprendimiento total de la retina.
Enfermedad plus: significa tendencia a la progresión. Imposibilidad de
dilatar pupila y engrosamiento del iris, opacidad vítrea, dilatación y
tortuosidad de arterias en fondo de ojo posterior. Aumento de hemorragia
prerretiniana y vítrea. Al existir estos cambios, se añade un signo plus al
numero de estadio.
Enfermedad umbral: existencia de 5h de la esfera dl reloj contiguas u
8h no contiguas de neovascularizacion extrarretiniana( estadio 3) en la

zona 1 o 2, asociada con enfermedad plus, y es indicación de
tratamiento.
Diagnostico
Los ojos de prematuros de 31 sem o antes o con peso menor de 1500g, deben
examinarse para detectar RP. Pero el valor del eamen antes de 31 sem es
limitado pues las pupilas son difiiles de dilatar y el fondo de ojo es poco vivsible
por la turbidez vítrea debido a la túnica vascular del cristalino. El estudio debe
hacerse 6 y7 sem después del parto o 34 sem post concepción, pero no antes de
5sem post concepción, para detectar inicio de enf. Umbral. La revisión posteriro es
en intervalos de 2 sem hasta que la vascularización retiniana alcamce la zona 3.
Las pupilas en niño pre término deben dilatarse con ciclpopentolato al 0.5% con o
sin fenilefrina al 2,5%.
Tratamiento
Se recomienda la ablación de la retina inmadura avascular con crioterapia o
fotocoagulación con láser en niños con enfermedad umbral. Éxito en 85%, el
resto progresa a DR a pesar del tto.
Cirugía vitreoretiniana: para el desprendimiento de la retina traccional suele
tener mala evolucion visual.
B. Retinopatía de la prematuridad cicatricial:
Cerca de 20 % de pacientes con RP activa presentan complicaciones cicatriciales,
que pueden ser inocuas o muy graves. Cuanto más avanzada o más posteriror es
la enf. Proliferativa en el momento de la invloucion, más graves son las secuelas
cicatriciales.
Estadio I : miopía asociada con alteración pigmentaria retiniana periférica
minima y opacidad en la base vítrea.

Estadio II: fibrosis vitreorretianiana temporal con arrastre de macula, que
puede provocar pseudoesotropia , por exageración resultante del angulo de
kappa.
Estadio III: fibrosis periférica más grave con contractura y un pliegue
retiniano falciforme.
Estadio IV: anillo parcial de tejido fibrovascular retrolental con
desprendimiento de retina parcial.
Estadio V : anillo completo de tejido fibrovascular retrolental con DR total.
Puede haber glaucoma de anguka cerrado secundario debido a perdida de
profundidad progresiva de la cámara anterior causada por movimiento hacia
adelante del diafragma iris.cristalinno y el desarrollo de sinequias anterirores.
El tratamiento es extirpación del cristalino y vitrectomia anterior.
V. RETINOPATIA DIABETICA
1. DEFINICION Y EPIDEMIOLOGIA
La RD en una complicación microvascular crónica de la diabetes mellitus (DM). La
RD es la principal causa de ceguera en países industrializados, entre los 20 y 64
años de edad, causando un 10% de los casos nuevos de ceguera al año. La
prevalencia de RD ha sido determinada en múltiples estudios, situándose en un
20,5% en pacientes diabéticos adultos (21 a 72 años), en un 39% en varones y un
35% en mujeres, si se considera la DM no insulinodependiente (DMNID) de
reciente diagnóstico. Es más frecuente en pacientes con DM tipo 1 que en
pacientes con DM tipo 2.
Los principales factores de riesgo de presentación de RD son:
1. Tiempo de evolución de la DM.
2. Edad al diagnóstico de la DM (inicio juvenil).
3. Mal control glucémico y niveles elevados de HbA1c.
4. DM tipo 1.

5. Microalbuminuria.
6. Hipertensión arterial (HTA) diastólica.
7. Embarazo.
8. Factores oculares: oclusión venosa retiniana, cirugía de catarata complicada, traumatismo ocular, uveítis y radiación y tumores intraoculares.
El principal factor de riesgo en los pacientes con DM para desarrollar
complicaciones es la hiperglucemia prolongada. El control de la HTA es
beneficioso en la reducción de la progresión de la RD2; sin embargo, en los
ensayos realizados recientemente por el Action to Control Cardiovascular Risk in
Diabetes Study Group (ACCORD Eye Study Group) demuestran que un control
intensivo no aporta beneficios sobre el control estándar e incluso podría ser
perjudicial con respecto a la progresión de la RD.
La RD es un factor pronóstico de supervivencia en los pacientes con DM, ya que
el paciente con RD presenta también una microangiopatía a nivel sistémico, con
un aumento del riesgo de infarto de miocardio, neuropatía, amputación y muerte.
Un paciente con DM presenta una mortalidad a los 7 años del 4% si no presenta
RD, ésta aumenta al 10% si hay microaneurismas en el fondo de ojo, al 59% si
hay hemorragias y exudados y hasta el 68% si presentan una RD proliferante
(RDP).
2. PATOGENIA
La RD es una microangiopatía que afecta fundamentalmente a arteriolas, capilares
y vénulas postcapilares retinianas, aunque los vasos más grandes pueden estar
afectados. La RD muestra signos de oclusión microvascular y extravasación.
a) Oclusión microvascular.
Patogenia:
Los cambios capilares consisten en pérdida de pericitos, engrosamiento de
la membrana basal y lesión y proliferación de células endoteliales
Los cambios hematológicos consisten en la deformación y aumento de la
formación de paquetes de hematíes y mayor engrosamiento y agregación

de las plaquetas, lo que da lugar a una disminución en el transporte de
oxígeno.
La consecuencia: de la falta de perfusión capilar retiniana es la isquemia
retiniana, que inicialmente se localiza en la periferie media de la retina. Los
dos efectos principales de la hipoxia retiniana son los siguientes: Shunt AV
asociados con una oclusión capilar significativa y que discurren de las
arteriolas a las vénulas (anomalías microvasculares intraretinianas IRMA);
se cree que la neovascularización está causada por factores de
crecimiento (ejemplo: VEGF) elaborados por tejido retiniano hipóxico en un
intento de revascularizar la retina hipóxica.
b) Extravasación microvascular
Patogenia:
La rotura de la barrera interna hematorretiniana da lugar a la extravasación
del plasma en la retina. La debilidad física de las paredes capilares da
lugar a dilataciones saculares localizadas de la pared vascular
(microaneurismas), que pueden permitir la extravasación o trombosarse.
Las consecuencias: son aparición de hemorragias intrarretinianas y edema
que puede ser difuso o localizado.
3. LESIONES BASICAS
RETINOPATÍA DIABÉTICA NO PROLIFERATIVA (RDNP)
Los cambios patológicos son intrarretinales.
Microaneurismas (MA ): Primeros signos oftalmoscópicos de la R.D. se
localizan en la capa nuclear interna de la retina, se observan como
pequeños puntos rojos, redondeados, con bordes lisos bien definidos.
Miden entre 15 y 125 micras. Localizados con mayor frecuencia en el lado
temporal de la mácula. Se forman de capilares venosos y con mayor
frecuencia de los arteriales.

Hemorragias Intrarretinales (H ): Se producen por ruptura de
microaneurismas, capilares o vénulas, su forma depende de su localización
en capas de la retina.
A) Profundas: Localizadas en capas medias de la retina, son rojas, pequeñas y
redondeadas, de bordes irregulares.
B) Superficiales: Son alargadas o en llama, se localizan en la capa de fibras
nerviosas, se originan a partir de las arteriolas precapilares más
superficiales.
Exudados Duros (ED) : Depósitos blancos o blanco amarillentos (céreos)
con límites irregulares pero precisos, de tamaño variable se localizan entre
la capa plexiforme externa y la nuclear interna. Depósitos extracelulares de
lípidos y lipoproteínas. Se ven aislados o agrupados, en forma de estrella,
anillo (parcial o completo) o placas compactas.
Exudados Blandos (Depósitos Algodonosos) (E.B.): Redondeados u ovales,
blanco amarillentos, de bordes imprecisos, localizados superficialmente en
capa de fibras nerviosas, causadas por oclusión capilar a ese nivel, que
determina la interrupción del flujo axoplásmico originado por la isquemia y la
acumulación subsiguiente del material transportado, son en realidad
microinfartos.
Arrosariamiento Venoso (ArV) : Vénulas retinales de calibre irregular con
zonas sucesivas de dilatación y estenosis tomando apariencia característica
en forma de salchicha o de rosario, se asocia con alta probabilidad de
progresión a R.D.P.
Anomalías Microvasculares Intrarretinianas (AMIR ): Alteraciones de la red
capilar en forma de segmentos vasculares intrarretinales, dilatados y
tortuosos alrededor o adyacentes a las zonas de no perfusión. Sus
características son: Localización interretiniana, ausencia de extravasación
profusa a la exploración con A.G.F., derivan de vénulas retinales y

desarrollan asas de neocapilares que también drenan en una vénula
retiniana.
Importante: El arrosariamiento venoso, la severidad creciente de las
hemorragias y/o microaneurismas y las amir son los precursores más
importantes de la neovascularización.
Edema Retiniano: Es ocasionado por la hiperpermeabilidad de los capilares
retinianos. Inicialmente se localiza entre las capas plexiforme externa y
nuclear interna. Posteriormente puede afectar la plexiforme interna y la
capa de fibras nerviosas e incluso afectar todo el grosor de la retina. La
mácula puede adoptar un aspecto cistoideo o petaloide por acumulación del
fluido entre los axones orientados oblicuamente en la capa de Henle.
Edema Macular Clínicamente Significativo: El edema macular se define
como la presencia de cualquier engrosamiento de la retina o de exudados
duros a una distancia menor a un diámetro papilar del centro de la fóvea
(1,500 micras). No precisa tratamiento.
El edema macular clínicamente significativo (EMCS) se define por:
-Engrosamiento de retina a menos de 500 micras del centro de la fóvea.
-Exudados duros a menos de 500 micras de la fóvea asociados a un
engrosamiento retiniano adyacente.
-Engrosamiento retiniano de tamaño igual o superior a 1 D.D, una de las
partes del mismo a menos de 1 D.D. del centro de la fóvea.
En estos pacientes la fotocoagulación láser argón disminuye el riesgo de
pérdida visual. Previo estudio AGF se realiza el tratamiento con dos
técnicas:
a) Tratamiento directo (focal) y b) Tratamiento con técnica de rejilla.

Maculopatía
Es la causa más frecuente de deterioro visual en pacientes con R.D. Es
más común en los DMNID. Los tres principales tipos son:
Maculopatía focal: Por extravasación focal a partir de microaneurismas y de
segmentos capilares dilatados. Presente en R.D. de base asociada a un
edema macular leve y exudados duros circundantes.
Maculopatía difusa: Por extravasación de capilares dilatados y distribuidos
de modo difuso por el polo posterior. Se caracteriza por un engrosamiento
generalizado de la retina con microaneurismas y hemorragias pero con
escasos exudados duros.
Maculopatía Isquémica: Con hallazgos oftalmoscópicos semejantes a la M.
difusa. Para diferenciarlos se requiere de AGF, en ella se detectarán áreas
con ausencia de perfusión capilar en las regiones macular y paramacular.
RETINOPATÍA DIABÉTICA PROLIFERATIVA (RDP)
Neovascularización (NV): Definen a la R.D.P. los neovasos que nacen en la
retina o en el disco óptico y se extienden por la superficie retinal o hacia el

centro del ojo. Son una respuesta a la isquemia. Se desarrollan como
proliferaciones endoteliales a partir de las venas, después pasan por
defectos de la M.L.I. para situarse en el espacio vitreorretiniano virtual.
Neovascularización Papilar (NVP): Presencia de neovasos en o dentro de
un diámetro papilar del disco óptico. Los neovasos se originan en el sistema
vascular peripapilar que irriga el disco óptico.
Neovascularización Extrapapilar (NVE) Neovasos situados en cualquier
parte de la retina a más de 1 D.P. del disco óptico. Se localizan más a
menudo en la parte proximal del tejido no perfundido y se observa como
una fina red de neovasos en relación con una vena, vénula o capilar.
Proliferación Fibrosa : Se presenta de forma individual o asociada a
neovasos y puede verse en cualquier parte de la retina formando desde
finas láminas o cordones hasta extensas condensaciones de tejido. Estos
tejidos derivan de las células gliales de la retina y proliferan situándose
entre la vítreo posterior y la M.L.I. en el espacio vitreorretiniano.
Contracción del Vítreo o del Tejido Fibroso : Son fundamentales en la
génesis de las hemorragias de vítreo y de los desprendimientos de retina.
Desprendimiento de Vítreo Posterior (DVP) : El vitreo posterior está
frecuentemente engrosado en sus puntos de adherencia a los vasos
retinales y en las zonas de proliferación fibrovascular. La red fibrovascular
termina por adherirse a la cara posterior del vítreo y exuda componentes
del plasma hacia el vítreo adyacente. Generalmente el D.V.P. es
incompleto. Al producirse el D.V.P. las fibrillas vítreas se contraen y se
desplazan hacia el interior de la cavidad junto al tejido neovascular adherido
a la hialoides posterior, y con frecuencia se producen hemorragias.

Hemorragias: Pueden producirse en el interior del vítreo (H. Intravítrea) o
más a menudo en el espacio retrohialoideo (H. prerretiniana).
H. Prerretinales (Retrohialoideas): La sangre queda atrapada entre la retina
y la hialoides posterior desprendida en el denominado espacio prerretinal o
subhialoideo. Típicamente tienen forma de nave.
H. Vítreas (HV): Se producen cuando la sangre atraviesa la M.L.I. y la
hialoides posterior y penetra en la cavidad vítrea.
Desprendimiento de Retina (DR): Las tracciones ejercidas sobre la retina
por el tejido fibroso o por las contracciones vítreas pueden ocasionar D.R.
por tracción. Más frecuentes cuando una gran proliferación fibrosa ejerce
tracciones anteroposteriores o tangenciales. Los D.R. tradicionales se
subdividen en extramaculares y maculares.

A. Retinografía del polo posterior de un paciente con diabetes mellitus en la que se observan abundantes microaneurismas
en localización temporalsuperior a mácula que causan exudados duros en disposición circinada. B. Retinografía del polo
posterior que presenta hemorragias profundas y exudados duros. C. Retinografía del polo posterior de un paciente con
retinopatía diabética e hipertensiva en la que observamos exudados duros nasales a mácula, hemorragias profundas
inferiores a mácula, microaneurismas y exudados algodonosos sobre la arcada temporal superior. D. Retinografía de un
paciente con retinopatía diabética e hipertensiva que presenta un cuadro de edema macular con arrosariamiento venosos
de la arcada temporal superior, abundantes hemorragias superficiales que siguen el trayecto de la capa de fibras nerviosas
y exudados duros. E. Neovascularización papilar en forma de red arboriforme. F. Se observan neovasos de calibre grueso
que salen de la papila y cruzan por encima de venas y arterias.
4. CLASIFICACION
NO RETINOPATIA CLÍNICA
Diabetes mellitus sin lesiones oftalmoscópicas.
RETINOPATÍA DIABÉTICA NO PROLIFERATIVA (RDNP)
La escala de severidad de la RDNP se establece de acuerdo al riesgo de
progresión hacia RDP asociado con varias lesiones y los niveles de severidad de
RDNP.
Leve: En ese nivel se incluye los Ma. y/o las H. leves solos o asociados a
ED y EB.
Moderada: Los ojos con Ma/H. moderadas en 4 C. o severas en menos de
4 C. (1-3). Así como los ojos con ArV Leve en 1 C. y los que presentan
AMiR leves en 1-4 C.
Severa:
Ojos con las siguientes características:
Ma/H. severas en 4 C. o moderadas en 4 C. si se asocian con AMIR.

Leves en 4 C. o ArV en 1C.
ArV en al menos 2 C.
AMIR moderadas o severas en 1C o AMIR leves en 4 C con ArV en 1 C.
Muy severa:
Ojos que presentan dos o más de los criterios descritos para RDNP severa
y las retinopatías con ArV en 4 C.
Regla del 4-2-1:
Simplifica los criterios de inclusión para RDNP severa y muy severa. La
RDNP severa es definida por la presencia de una cualquiera de las
siguientes características:
Ma/H severas en 4 C.
ArV en al menos 2 C.
AMIR moderadas o extensas en al menos 1 C.
La existencia de dos cualesquiera de las tres características anteriores
determina RDNP muy severa.
RETINOPATÍA DIABÉTICA PROLIFERATIVA (R.D.P.)
Afecta al 5-10% de la población diabética. Pacientes con RDID tienen un riesgo
mayor de RDP con una incidencia cercana al 60% después de 30 años.
Cuatro factores de riesgo de pérdida visual sin tratamiento:
1. Presencia de neovasos
2. Localización de los neovasos en la papila o dentro de 1 D.D. del mismo (NVD)
3. Severidad o extensión de los neovasos
4. Presencia de hemorragias prerretinales o vítreas (o ambas)
RDP sin características de alto riesgo (RDP sin CAR):
Es la RDP con dos o menos de los factores de riesgo.
RDP con características de alto riesgo (RDP. con CAR):

Es la R.D.P. que presenta 3 o los 4 factores de riesgo. Sus criterios diagnósticos
son a la vez las indicaciones para fotocoagulación panretinal.
RDP avanzada:
Consecuencia de una RDP no controlada, en pacientes no sometidos a
laserterapia, o en los que la fotocoagulación no ha obtenido resultados favorables,
o es inadecuada.
Se caracteriza por hemorragias densas de vítreo con formación de membranas
opacas en vítreo y retina y aparición de desprendimientos traccionales de retina.
En estadios finales se produce rubeosis iridis, G.N. y Ptisis Bulbi. Se incluyen en
los ojos con:
HP/HV que oscurecen el fondo e impiden valorar la extensión de los neovasos.
Desprendimientos traccionales de retina (DTR):
1. DTR extramacular (mácula aplicada)
2. DTR macular (Mácula desprendida) (indicación de vitrectomía)
Otras RDP avanzadas
3. Glaucoma neovascular (GN)
4. Ptisis Bulbi o enucleación (debido a diabetes)

5. DIAGNOSTICO Y TECNICAS DE CRIBAJE
El diagnóstico de la RD y su clasificación son clínicos, se realiza por exploración
oftalmoscópica llevada a cabo por un especialista familiarizado con el cuadro.
El examen oftalmológico en los pacientes diabéticos comprende, además de la
anamnesis visual completa, la medición de la agudeza visual, de la presión
intraocular, examen del iris y cristalino y, tras dilatación de la pupila, la
visualización del vítreo y retina mediante oftalmoscopia indirecta, biomicroscopia
con lámpara de hendidura y angiografía fluoresceínica.
Más recientemente, el cribado de la RD se puede realizar en los propios Servicios
de Endocrinología mediante fotografías digitales de la retina obtenidas con
cámaras amidriáticas, que posteriormente, vía Internet, pueden ser enviadas al
oftalmólogo correspondiente, quien decidirá si hay que proseguir o no, con un
examen más profundo.
Angiografía fluoresceínica
Está indicada como guía para realizar un tratamiento focal del EM y como
medio para evaluar la causa de una disminución de la agudeza visual
inexplicable por el examen oftalmoscópico (isquemia macular). También
puede valorarse la realización de una angiografía en casos de RDNP
moderada y grave para evaluar el grado de isquemia capilar periférica,
cuando hay dudas de realizar una panfotocoagulación (PFC) láser.
Tomografía de coherencia óptica (OCT)
La OCT es una técnica no invasiva de diagnóstico por imagen del fondo de
ojo, que genera cortes transversales de la retina de alta resolución. Es muy
útil para valorar el EM (fig. 2). Actualmente, se evalúa la integridad de la
línea de unión de los segmentos internos y externos de los fotorreceptores,
ya que la discontinuidad de esta línea actúa como factor predictivo de la
agudeza visual de los pacientes con EM diabético.
Ecografía ocular

Se utiliza en aquellos casos en los que por la opacidad de medios no se
puede valorar la retina por oftalmoscopia, en el caso de los diabéticos esto
puede ocurrir por hemorragias intensas en la cavidad vítrea y con menos
frecuencia por catarata. La ecografía nos permite determinar si la hialoides
posterior está o no aplicada, si existe un desprendimiento de retina bajo el
sangrado y si hay áreas de proliferación fibrovascular.
Fotografía retiniana digital no midriática
Tradicionalmente el cribado de la RD se realiza por exploración
oftalmoscópica bajo midriasis farmacológica de forma periódica.
Actualmente, diversos estudios han demostrado que la fotografía retiniana
digital con cámara no midriática es adecuada para realizar el cribado en
pacientes diabéticos, lo que ha conducido a su implantación progresiva en
los países industrializados. Presenta como limitación el diagnóstico del EM
en ausencia de marcadores asociados (exudados duros adyacentes o
muchos microaneurismas maculares).
El inicio de los controles depende del tipo de DM y la frecuencia de la
gravedad, tal y como se recoge en la tabla.

El cribado difiere en los dos tipos principales de diabetes más comunes. En la DM
tipo 1 se recomienda en niños alrededor de los 10 años, y refleja la influencia que
la pubertad tiene como factor de riesgo. La RD es rara antes de la pubertad, pero
al llegar a ella, el riesgo aumenta 3 veces. Por ello se recomienda realizar una
funduscopia al momento del diagnóstico, repitiéndola anualmente y realizando
angiografía fluoresceínica a los 5 años del diagnóstico. En la DM tipo 2, y debido a
que la fecha de inicio de la enfermedad es desconocida, debe realizarse al
momento del diagnóstico, repitiéndola anualmente. Las revisiones posteriores
dependerán de la progresión de la retinopatía. Existen tres circunstancias
especiales en las cuales la RD puede progresar más rápidamente, y por
consiguiente requerir revisiones más frecuentes: la pubertad, la gestación de una
diabética tipo 1, y en momentos de rápida corrección del mal control glucémico.
6. TRATAMIENTO
Tratamiento médico
No hay, hasta el momento, tratamientos médicos definitivos para tratar la
RD. Sin embargo, existen recomendaciones eficaces que disminuyen el
riesgo y su evolución. Se recogen en los siguientes puntos.
Control óptimo de:
La glucemia. El tratamiento de la diabetes debe conseguir cifras de
glucemia similares a las de los no diabéticos y hacerlo de forma gradual en
los pacientes con mal control metabólico ya que la normalización rápida
puede originar una progresión en la RD preexistente.
La tensión arterial. La hipertensión arterial (HTA) origina alteración de la
barrera hematorretiniana (HRT) con lo cual agrava el EM; también es un
factor de riesgo en el desarrollo y progresión de la RD y aumenta el riesgo
de complicaciones en la diabetes tipo 2.
Los lípidos séricos, fundamentalmente del colesterol. Con la hiperlipemia
también se altera la barrera HRT que se asocia a mayor riesgo de RD y EM
con exudados duros.
Inhibidores de la angiogénesis

Anti-VEFG (factor de crecimiento del endotelio vascular) intravítreos. Es un
angiogénico ocular primario; se sintetiza en distintas células de la retina. El
VEGF es un mediador importante de la barrera HRT a través de la
angiogénesis. En la RD la hipoxia, la hiperglucemia, el estrés oxidativo y los
productos finales de la glucación aumentan 30 veces la producción de
VEGF, lo cual origina la formación de neovasos retinianos y aumenta la
permeabilidad de los mismos originando el edema en la retina. Por tanto, la
inhibición de la actividad del VEGF frenaría el daño microvascular del
diabético y con ello el desarrollo de neovascularización y normalizaría la
permeabilidad de la barrera HRT. En los dos últimos años se están
utilizando anti VEGF inyectados intravítreo como bevacizumab (1,25 mg-2,5
mg de Avastin®, un anticuerpo monoclonal completo aprobado para el
tratamiento del cáncer colorrectal que inhibe todas las isoformas del VEGF-
A en el espacio extracelular) para el tratamiento del EM diabético, y para
antes y durante el tratamiento quirúrgico de la RDP, pues se sabe que los
diabéticos con RD tienen niveles intravítreos elevados de VEGF. Se
observa este aumento incluso tras una vitrectomía y se ha demostrado que
la elevación del VEGF 165 coincide en el tiempo con la ruptura de la
barrera HRT. Están en marcha estudios científicos para fijar la sistemática
de utilización, y en este momento no existen estudios concluyentes que
normalicen su uso, pues no conocemos la cantidad exacta del fármaco a
inyectar ni la frecuencia con la cual se debe utilizar. En agosto de 2007 se
han publicado los resultados del estudio multicéntrico en fase II que valora
la utilidad del bevacizumab intravítreo en el tratamiento del EM diabético. El
estudio no determina si el tratamiento es beneficioso para todos los
pacientes. El estudio en fase III podrá determinar el protocolo de su uso.
Factor derivado del epitelio pigmentario (PEDF). Es una glucoproteína que
se secreta en la zona apical del epitelio pigmentado retiniano y su secreción
está disminuida en condiciones de hipoxia. Las concentraciones de PEDF
están disminuidas en la RD, manteniendo una relación inversa con las
concentraciones de VEGF que están aumentadas. Al ser un factor inhibidor

de la angiogénesis por la estimulación de la apoptosis de las células
endoteliales su uso en un futuro podrá ser una realidad.
Inhibidores de la proteinquinasa C (PKC). La hiperglucemia eleva la síntesis
de diacilgilcerol (DAG) que activa la PKC beta, también activada
indirectamente, con lo cual se desencadena la activación de los factores
implicados en la patogenia de la RD. La utilización de fármacos para inhibir
la actividad de la PKC no ha llegado a concretarse debido a los efectos
colaterales que inducen. Está en marcha un ensayo clínico con estos
fármacos y cuya vía de administración sea local. De estos fármacos los
más prometedores son la ruboxistaurina LY333531, que es un inhibidor de
la isoforma beta de la PKC y del efecto mitógeno del VEGF y el PCK412.
Corticoides intravítreos.
La triamcinolona acetónido La inyección intravítrea de triamcinolona (4 mg-
25 mg) se utiliza para el EM difuso, pero tiene un efecto transitorio en la
mejoría de la agudeza visual (AV) y en la reducción del grosor macular; el
tratamiento puede repetirse pasados tres meses pero la posibilidad de
complicaciones aumentará. No sabemos la dosis exacta para alcanzar la
máxima eficacia con los mínimos efectos secundarios. El efecto de la
triamcinolona sería restaurar la barrera HRT al reducir la producción de
factores que aumentan su permeabilidad (postaglandinas y VEGF), con lo
cual aumenta la reabsorción de la exudación, aumentan la ocludina y
zónula ocludens-1 en las células endoteliales y disminuyen los estímulos
inflamatorios. Este efecto sólo está presente mientras dura la triamcinolona
intravítrea, que suele ser unos tres meses de media en pacientes no
vitrectomizados.
Las complicaciones de la inyección intravítrea (IV) de triamcinolona más
frecuentes son el aumento de la presión intraocular (en el 14-50%),
endoftalmitis aguda (0,4-0,8%), pseudoendoftalmitis, DR, catarata, etc.

La triamcinolona también se emplea en inyección peribulbar en
combinación con la fotocoagulación, pero los beneficios no son altos y el
riesgo de hiperglucemia es evidente.
Un estudio en fase III con Proxudex® valorará la eficacia de este implante
intravítreo de dexametasona de liberación mantenida para el tratamiento de
la RD y del EM13.
También se está llevando a cabo un estudio multicéntrico con implante
intravítreo de acetónido de fluocinolona en 80 pacientes para valorar su
eficacia en el tratamiento del edema macular diabético. Este dispositivo
contiene 0,6 mg de fluocinolona para ser liberado en tres años, con lo cual
evitaría los riesgos de las inyecciones repetidas.
Otros fármacos
Son objeto de estudio, algunos con resultados muy prometedores, la
somatostatina, los inhibidores de la ciclooxigenasa-2, antioxidantes, ácido
acetilsalicílico, anti-integrinas, inhibidores de metaloproteasas de matriz
extracelular, estatinas, oxígeno, inhibidores de la aldosa reductasa,
vitreolosis enzimatica, etc. El futuro nos indicará cuál o cuáles de ellos
serviránde forma eficaz para frenar o evitar la RD13.
Tratamiento con láser o fotocoagulación de la retina
El objetivo de la fotocoagulación (FC) es estabilizar la retinopatía diabética
y prevenir la pérdida de AV severa.
Existen dos formas de FC de la retina, la panretino-fotocoagulación (PFC),
que consiste en fotocoagular toda la retina excepto el área macular, y la
fotocoagulación del área macular.
Panretino-fotocoagulación

Si el tratamiento empleado es una PFC el objetivo será la regresión de los
neovasos pues el efecto de la PFC consiste en un descenso de la
producción de factores vasoproliferativos (los niveles de VEGF disminuyen
un 75% tras una PFC).
Indicaciones. La PFC está indicada en la RDP con características de alto
riesgo, y en RDP que se aproxime al estadio de alto riesgo; en estos
supuestos la PFC disminuye el riesgo de avance de la enfermedad evitando
realizar vitrectomía y la pérdida visual severa. Se aconseja que el
tratamiento sea precoz sin esperar a que aparezcan características de alto
riesgo para comenzar una PFC. Se ha comprobado que de los pacientes
del primer estudio realizado por el ETDRS, pasados 16 años del
tratamiento, el 42% mantenía una AV de 20/20 y el 84% una AV de
20/40.
Efectos secundarios de la PFC. Un 15% pérdida de una línea de AV,
dificultad de adaptación a la oscuridad y percepción de los colores; 10%
disminución de campo visual periférico, aumento de las cicatrices del láser,
las cicatrices que están más cerca de la mácula aumentan más y a mayor
longitud de onda del láser más se expande la cicatriz. Elevación transitoria
de la presión ocular, quemaduras en iris y córnea, hemorragias en retina y
vítreo, neovascularización coroidea, desprendimiento exudativo de la retina,
neuropatía diabética, etc.
Fotocoagulación del edema macular clínicamente significativo El objetivo es
prevenir la pérdida visual y mantener la visión. Para realizar un correcto
tratamiento con láser del EM clínicamente significativo se debe hacer un
diagnóstico y tratamiento precoz con controles clínicos y angiográficos
frecuentes para valorar tratamientos adicionales. Si el EM se asocia con
RDP de alto riesgo que necesite PFC lo primero que hay que tratar es el
EM y después proceder a la PFC. En el DRS y ETDRS se demostró que el

tratamiento del edema macular con FC focal o con FC en rejilla disminuía
un 50% el riesgo de pérdida de AV secundario a EM si se comparaban con
pacientes no tratados.
Los efectos secundarios de la FC macular son escasos: escotomas
paracentrales, hemorragias, alteraciones en la visión de los colores, fibrosis
subretiniana, anastomosis retino coroideas, aumento de la cicatriz
coriorretiniana.
Tratamiento quirúrgico
El tratamiento quirúrgico mediante vitrectomía vía pars plana, con o sin
endofotocoagulación, va dirigido a tratar las complicaciones de la RD y su
objetivo es mantener la visión y estabilizar la retina.
Indicaciones: Si exceptuamos la catarata, cuyo tratamiento quirúrgico
consistirá en su extracción con implante de lente intraocular (LIO), el
tratamiento quirúrgico consistirá en cirugía endo-ocular o vitrectomía y sus
indicaciones son:
Hemorragia intravítreo. Las hemorragias densas y las recurrentes son las
indicaciones más frecuentes de la vitrectomía. Su presencia se debe al
sangrado de las proliferaciones vasculares secundarias a la RD. La
aplicación de endofotocoagulación variará según el estado de la RD. Tras
una hemorragia vítrea lo recomendable es realizar la vitrectomía antes del
mes en diabéticos tipo 1 y antes de los tres meses en diabéticos tipo 2 y
debe actuarse con mayor urgencia si no se aplicó previamente láser.
Desprendimiento de retina fraccional. Su origen es la contracción del tejido
fibrovascular prerretiniano. Cuando el DR traccional afecta o amenaza la
mácula, la indicación de vitrectomía debe ser prioritaria ya que el pronóstico
funcional variará con el tiempo de afectación macular. El DR traccional

puede convertirse en rhegmatógeno pues la tracción continua del tejido
fibrovascular origina agujeros en la retina que producen un DR mixto.
Retinopatía diabética proliferativa activa. En estos casos además de una
panretinofotocoagulación completa se recomienda una vitrectomía precoz
para disminuir las posibilidades de neovascularización periférica y del iris y
mejorar el pronóstico visual de estos casos.
Fibrosis y tracción macular. El objetivo de la vitrectomía en estos casos es
evitar el deterioro de la mácula y mejorar la AV.
Edema macular difuso. En casos de tracción vítreo macular, definida por
tomografía óptica de coherencia, el edema está originado por las tracciones
vítreo maculares que conllevan una pérdida desde los capilares maculares.
La liberación de estas tracciones vítreo maculares y el hecho de que el
humor acuoso tiene más contenido de oxígeno y ácido ascórbico,
contribuirían a la mejoría del EM difuso con tracción vítreo macular y a
estabilizar la visión. En el EM sin tracciones evidentes los beneficios
obtenidos no compensan los riesgos que supone una vitrectomía.
Glaucoma inducido por hematíes. El glaucoma hemolítico y el glaucoma de
células fantasma originados por la obstrucción de la malla trabecular son
más frecuentes en ojos afáquicos y en ojos previamente vitrectomizados.
Proliferación fibrovascular. Poco frecuente pero muy grave; con malos
resultados tras la cirugía por su gran complejidad.

VI. RETINOPATÍA EN LAS DISCRASIAS SANGUÍNEAS
Anemia
Las anemias son un grupo de trastornos caracterizados por disminución en el
número de hematíes circulantes o con la cantidad de hemoglobina en cada célula,
o ambas cosas. Los cambios retinianos con las anemias suelen ser inocuos y
raramente tienen importancia diagnóstica.
La retinopatía se caracteriza por hemorragias, que pueden tener centros blancos
(manchas de Roth), exudados algodonosos y tortuosidad venosa. Aparece cuando
la Hb disminuye por debajo de 6 g/dl, y está presente en el 100 % de los casos
cuando la Hb es < 3 g/dl.
La duración y el tipo de anemia no influyen en la aparición de estos cambios, que
son más frecuentes con trombocitopenia coexistente.

La tortuosidad venosa retiniana parece relacionada con la gravedad de la anemia.
Las manchas de Roth corresponden a trombos de fibrina que ocluyen vasos
sanguíneos rotos.
Suele ser asintomática y puede haber disminución de la agudeza visual (AV) si
hay afectación macular o una trombosis de la vena central asociada.
Neuropatía óptica de la anemia perniciosa. Causa una disminución de la AV de
0,1-0,5. Suele haber una afectación campimétrica con escotoma central y distintos
grados de palidez papilar. Mejora con el tratamiento específico de la anemia
perniciosa.
Leucemia
Las leucemias son un grupo de trastornos neoplásicos caracterizados por la
proliferación anormal de los leucocitos.
Retinopatía leucémica suele ser asintomática y se caracteriza por la presencia de
hemorragias intrarretinianas (en llamas), exudados algodonosos (manchas de
Roth) y tortuosidad vascular. Con menor frecuencia se asocia con hemorragias
vítreas, prerretinianas, subretinianas o exudados duros. Es más frecuente en las
leucemias agudas que en las crónicas, y la forma de presentación puede ser una
disminución de la AV por hemorragia vítrea.
Las manchas de Roth pueden deberse a infiltración leucémica o ser secundarios a
anemia o hiperviscosidad. La neovascularización retiniana periférica es un signo
ocasional de leucemia mieloide crónica.
VII. ENFERMEDAD VASCULAR RETINIANA
1. Oclusión venosa retiniana
Las oclusiones venosas retinianas son la afección vascular retiniana más
frecuente tras la retinopatía diabética. Su frecuencia es de 50/10.000 pacientes,

con una edad media de 60 años, una afectación igual en ambos sexos y una
incidencia de bilateralidad del 5-15 %.
Puede ser una obstrucción de la vena central de la retina (OVCR), de una rama
venosa retiniana (0RVR) y de una vena hemirretiniana (OVH).
a) Obstrucción de la vena central de la retina:
Consecuencia de la obstrucción trombótica de la vena central de la retina a nivel
de la lámina cribosa y/o posterior a ella. En algunos casos los cambios
arterioscleróticos de la arteria central de la retina pueden ocasionar compresión de
la vena causando turbulencia con eventual daño endotelial y formación de trombo.
Cuadro clínico: se manifiesta por una disminución brusca de visión, sin dolor y
sin ojo rojo. Con frecuencia ocurre por la noche, notando los síntomas el paciente
al despertarse, debido a la hipotensión por el sueño o por la dificultad de retorno
venoso por el decúbito.
Al examen oftalmoscópico se observan hemorragias retinales en llama y
redondas, dilatación y tortuosidad vascular en los cuatro cuadrantes, manchas
algodonosas y un grado variable de edema de papila y edema macular.
Las complicaciones que presenta viene hacer la neovascularizacion de iris o de
retina siendo más frecuente la primera, lo que ocurre 3- 5 meses despes de
aparecer los síntomas. La otra complicaciones el edema macular ocasionado por
aumento de presión hidrostática sumado a la liberación de mediadores químicos
por la retina hipóxica.
Clasificación: se puede clasificar en las formas no isquémica o perfundida, y la
forma isquémica o no prefundida, esta última se caracteriza por la presencia de al
menos 10 áreas papilares de no perfusión capilar retinal,
Tratamiento:
Recomendación es un seguimiento cuidadoso y realizar panfotocoagulación retinal
al evidenciarse aparición de rubeosis iridis y/o neovasos en al ángulo iridocorneal.

Mientras que para el edema macular secundario a ORVR se recomienda el uso de
Triamcinolona intravitreo.
b) Obstrucción de rama venosa retiniana:
Característicamente la obstrucción se produce a nivel de un cruce arteriovenoso,
donde existe una predisposición anatómica local determinada por la presencia de
una adventicia común entre la rama arteriolar y la rama venosa subyacente
además de cambios arterioscleróticos secundarios a Hipertensión arterial
sistémica. Se genera constricción de la vena, alteración del flujo venoso con
eventual daño endotelial y oclusión vascular venosa por trombosis.
En casos en que la obstrucción no se relaciona con un cruce arteriovenoso se
debe sospechar cuadros inflamatorios como vasculitis retinales o retinocoroiditis.
Cuadro clínico: pérdida visual brusca, moderada (si se afecta la mácula). El EM
es la causa más común de pérdida visual crónica. Escotomas o pérdida
campimétrica sectorial/altitudinal (esto último sólo en las formas isquémicas).
Al examen oftalmoscópico en la etapa aguda destaca la distribución segmentaria
de los hallazgos: hemorragias intrarretinianas, tortuosidad y dilatación venosa,
manchas algodonosas, edema retinal y eventualmente edema macular. Más
tardíamente se pueden encontrar vasos en hilo de plata, desarrollo de vasos
colaterales, neovasos y hemorragia vítrea.
Complicaciones edema macular y neovascularizacion.
Exámenes complementarios: La Angiografía con Fluoresceína entrega valiosa
información para el manejo y pronóstico del cuadro. Determina la extensión de la
isquemia retinal, estado de la red capilar perifoveal, presencia de isquemia o
edema macular, desarrollo de colaterales y presencia de neovasos
Tratamiento:

El edema macular se trata con fotocoagulación con láser con un patrón
cuadriculado. La neovascularizacion se trata con fotocoagulación con laser con un
patrón difuso.
c) Obstrucción de vena hemiretiniana:
Son dos tipos de obstrucción venosa que afecta una superficie aproximada de
media retina, superior o inferior.
Obstrucción venosa hemisférica: obstrucción en un cruce arteriovenoso de una
rama principal de la vena central de la retina en la superficie o cercana al borde
papilar.
Obstrucción venosa hemicentral: obstrucción en la unión de los dos troncos de
la vena central.
Cuadro clínico: Alteración en campo visual superior o inferior, disminución de AV
aguda e indolora.
Al examen oftalmológico se presenta engrosamiento y tortuosidad venosas,
hemorragias retinianas y exudados algodonosos que afectan media retina
respetando el rafe horizontal, edema retiniano que afecta la mácula y edema de
papila sectorial.
Desarrollo de colaterales próximos a papila (entre hemirretina superior e inferior) y
en otras localizaciones retinianas. Las complicaciones que afectan la visión son el
edema macular (con los cambios clínicos observados en otras obstrucciones
venosas) y la neovascularización (en segmentos anterior y posterior). Al tratarse
de una obstrucción en un vaso principal, puede hacerse bilateral en el 13 % de los
casos.
Tratamiento: el mismo que para una OVCR isquémica.
2. Oclusión arterial retiniana
La obstrucción del árbol arterial retiniano puede producirse en cualquier tramo del
trayecto desde el inicio de la arteria central de la retina hasta las arteriolas
terminales retinianas. En este último caso, la obstrucción origina un microinfarto

que se manifiesta como un exudado algodonoso en la capa de fibras nerviosas de
la retina.
Se pueden producir por tres mecanismos diferentes: embolización, estenosis
vascular y compresión.
Los émbolos según su procedencia pueden ser:
- Cardiacos: por fibrilación auricular, valvulopatía izquierda, prótesis valvulares,
trombos murales por infarto de miocardio, endocarditis infecciosas.
- Carotídeos: estenosis carotídea y ateromas.
Los émbolos pueden ser de colesterol, cálcicos o de material fibrinoplaquetario.
Estenosis vascular (por inflamación de la pared arterial): Arteritis de células
gigantes, colagenopatías, vasculitis.
Compresión (por aumento de la presión procedente del exterior): glaucoma agudo
por bloqueo angular, inyección intravítrea inadecuada.
Se clasifican en oclusión de una rama arterial retiniana (ORAR), oclusión de la
arteria central de la retina (OACR) y oclusión de la arteria cilioretiniana.
a) Oclusión de rama arterial retiniana:
La ORAR se debe habitualmente a un embolo y ocasionalmente a periartitis. La
presentación es con defecto altitudinal del campo visual grave y de forma aguda.
La afectación visual es variable.
Exploración clínica: Opacidad blanco-lechosa, estrechamiento vascular y
fragmentación de la columna en el sector correspondiente. Se puede visualizar el
émbolo cuando ha sido embolica. La presencia de colaterales arterioarteriales es
patognomónica de ORAR.
La AGF muestra retraso en el llenado capilar y enmascaramiento de la
fluorescencia de base por tumefacción retiniana que está confirmada ala sector
afectado.

Tratamiento: inicialmente masaje ocular usando lente de contacto de tres espejos
durante 10 seg, dinitrato de isosorbida sublinguial para dilatar vasos sanguíneos y
reducir presión intraocular con acetazolamida endovenosa luego manitol al 20% o
glicerol oral al 50 %.
Si las medidas anteriores, no tienen éxito para restablecer la circulación al cabo de
20minutos, el tratamiento posterior es el siguiente: Paracentesis de la cámara
enterior, estreptocinasa endovenosa 750.000 unidades para desintegrar los
embolos de fibrina.
Suele quedar un defecto campimétrico permanente.
b) Oclusión de arteria central de la retina:
La obstrucción de la arteria central de la retina (OACR) se presenta en 1 de cada
10.000 consultas oftalmológicas. Generalmente unilateral, es bilateral en el 1-2 %
de los casos, y más frecuente en los varones. Aunque puede presentarse en
cualquier edad, es más común alrededor de los 60 años.
Cuadro clínico: El síntoma fundamental es la pérdida brusca e indolora de la
visión con un defecto papilar aferente del lado afecto. El dolor es poco frecuente y
su asociación sugiere un síndrome isquémico ocular. La amaurosis fugaz precede
al cuadro en aproximadamente el 10 % de los casos.
Exploración clínica: la agudeza visual (AV) que presentan normalmente es de
contar dedos, movimiento de manos o de percepción luminosa; no es frecuente la
ausencia de percepción luminosa que sugiere una obstrucción de arteria oftálmica.
En el 25 % de los casos se observa una arteria ciliorretiniana que nutre la fóvea,
por lo que la visión central puede ser buena.
A los pocos minutos u horas de la obstrucción el aspecto del fondo de ojo puede
ser normal, pero la imagen típica es el blanqueamiento superficial de la retina en el
polo posterior y una mancha rojo-cereza en la fovéola donde la retina es más
delgada, trasparentándose la circulación coroidea. Las arterias aparecen
estrechadas y atenuadas y, en estados de obstrucción grave, puede observarse,
tanto en arterias como en venas, una fragmentación de la columna sanguínea.

A las 4-6 semanas, el blanqueamiento retiniano se resuelve, la papila se vuelve
pálida y pueden formarse colaterales arteriales en la papila; no se observa reflejo
foveolar y pueden aparecer cambios en el epitelio pigmentario retiniano.
La neovascularización ocular después de una OACR es poco frecuente. Puede
observarse una neovascularización en el iris en aproximadamente el 20 % de los
casos a las 4-5 semanas, evoluciona a glaucoma neovascular.
La AGF muestra retraso en el llenado arterial y enmascaramiento de la
fluorescencia de base coroidea por tumefacción retiniana. Sin embrago, una
arteria ciliorretiniana permeable se llenara durante la fase precoz.
Tratamiento: no existe tratamiento con éxito para la OACR, pero la estrategia
terapéutica se basa en: incrementar la oxigenación de la retina y el flujo arterial
retiniano, revertir la obstrucción arterial y prevenir el daño hipóxico retiniano. Se ha
observado un aumento del flujo arterial retiniano en estado de hipotensión ocular:
masaje ocular, paracentesis en cámara anterior, acetazolamida intravenosa,
manitol al 20 % intravenoso, betabloqueantes tópicos. Si hay sospecha de arteritis
de la temporal, ingreso y corticoides en altas dosis intravenosas.
Este tratamiento ha de efectuarse en las primeras 24 horas del episodio. Si la
vascularización retiniana no se ha restablecido y ha transcurrido más tiempo,
adoptar alguna medida antes que no hacer nada.
c) Oclusión de arteria cilioretiniana:
La arteria ciliorretiniana, presente en aproximadamente el 20% de las personas, se
originan en la circulación ciliar posterior, pero irriga la retina, habitualmente en la
zona de la macula y el haz papilomacular.
Clasificación
Aislada, que afecta típicamente a pacientes jóvenes con una vasculitis
sistémica asociada
Combinada con OVCR tiene un pronóstico similar a la OVCR no isquémica.
Combinada con neuropatía óptica isquémica anterior afecta típicamente a
pacientes con arteritis de células gigantes y tiene un pronóstico muy malo.
La presentación es con perdida aguda y grave de la visión central.

Fondo de ojo. Opacidad localizada a la parte de la retina normalmente irrigada por
el vaso.
La AGF muestra un defecto correspondiente de llenado.
3. Síndrome isquémico ocular
Patogenia: el síndrome isquémico ocular es un trastorno infrecuente resultado de
hipoperfusión ocular crónica secundaria a estenosis carotidea ateroesclerótica
ipsilateral grave. Afecta típicamente a pacientes en la séptima década de la vida y
se puede asociar con diabetes, hipertensión, cardiopatía isquémica y enfermedad
cerebrovascular. La mortalidad a los 5 años es del orden del 40%, habitualmente
por cardiopatía. Los pacientes con síndrome isquémico ocular también ocular
también pueden tener una historia de amaurosis fugaz debida a embolismo
retiniano.
Motivo de consulta: El 90 % de los pacientes refieren pérdida de visión de
semanas de evolución, dolor ocular o periorbitario (40 %), recuperación
prolongada de la visión tras estímulo luminoso brillante. Puede haber episodios
anteriores de amaurosis fugaz. La diferencia con la amaurosis fugaz es que no
hay una pérdida completa de la visión.
Exploración clínica: Rubeosis de iris (en el 65 % de los casos) causado por la
hipoperfusión, aunque únicamente cursa con PIO alta el 50 %, ya que hay una
reducción del humor acuoso por la hipoperfusión del cuerpo ciliar. En ocasiones se
puede observar una reacción celular en la cámara anterior.
En el segmento posterior pueden apreciarse dilatación sin tortuosidad de venas
retinianas, con adelgazamiento arterial, hemorragias retinianas (80 %) puntiformes
o redondeadas en media periferia, neovascularización en la papila y la retina (35
%), siendo menos frecuente la aparición de microaneurismas, exudados
algodonosos, edema macular, mancha rojo-cereza, pulsaciones espontáneas de la
arteria central de la retina, neuropatía óptica isquémica anterior.
Diagnóstico diferencial:

Obstrucción incompleta de la vena central de la retina: edema papilar y tortuosidad
venosa que no son frecuentes en el síndrome isquémico ocular. Las hemorragias
en la obstrucción venosa son más numerosas.
En la retinopatía diabética puede haber un síndrome isquémico ocular y
exacerbación de los cambios de la retinopatía proliferativa.
Tratamiento: las manifestaciones del segmento anterior se tratan con corticoides
tópicos y midriáticos.
El glaucoma neovascular se puede tratar médica o quirugicamente. La retinopatía
proliferativa requiere PRF
VIII. TUMORES DE LA RETINA
RETINOBLASTOMA
Es el tumor intraocular maligno primario más frecuente en la infancia. No obstante,
es un tumor raro, y se produce solo en aproximadamente 1 de cada 20.000 recién
nacidos vivos, suponiendo alrededor de 3% de todos los canceres infantiles.
Genética
El retinoblastoma deriva de la trasformación maligna de las células retinianas
primitivas antes de la diferenciación final, por lo que el tumor raramente se ve
después de los 3 años de edad. El retinoblastoma puede ser hereditario o no. El

gen que predispone al tumor (gen RPEI) se localiza en la región 14 del brazo largo
del cromosoma 13 (13q14).
1. El retinoblastoma hereditario (geminal) supone el 40% de los casos. En
estos pacientes, un alelo de RPEI (un gen supresor tumoral) ha mutado en
todas las células corporales. Cuando un suceso mutageno posterior afecta
al segundo alelo, la celula experimenta una transformación maligna. Todas
las células retinianas precusoras contienen la mutación inicial, por lo que
estos niños presentan tumores bilaterales y multifocales. Los casos
familiares también suponen una predisposición a canceres no oculares,
principalmente pineoblastoma (retinoblastoma trilateral) y osteosarcoma. El
riesgo de una segunda neoplasia aumenta enormemente si se ha empleado
irradiación con haz externo para tratar el tumor original, y el segundo tumor
tiende a surgir dentro del campo irradiado.
El riesgo de transmisión de la mutación del gen es del 50%, y debido a la
elevada penetrancia el 40% de los descendientes de un superviviente de
retinoblastoma hereditario presentaran el tumor.
Los padres no afectados de un niño con retinoblastoma bilateral y sin
historia familiar tienen probabilidad del 40% de tener otro hijo afectado.
Algunos casos familiares se presentan con enfermedad inicialmente
unilateral.
2. El retinoblastoma no hereditario (somático) supone el 60 % de los casos. El
tumores unilateral, no transmisible y no predispone al paciente a un mayor
riesgo de un segundo cáncer no ocular. El 85% de los pacientes con
tetinoblatoma unilateral entran en esta categoría.
Presentación
La inmensa mayoría de los casos se presenta durante los primeros 2 años de
vida. Los nños con tumores bilaterales tienen a presentarse antes (promedio
de 12 meses) que los que tienen afectación unilateral.

1. La leucocorea (reflejo pulilar blanco) es el signo más frecuente y supone
hasta 60% de los casos
2. Es estrabismo es el segundo signo en frecuencia (20%). Por lo tanto., es
obligatorio el examen de fondo de ojo en todos los casos de estrabismo en
la infancia.
3. El galucoma secuandrio, que puede asciarse o no con buftalmos, es
infrecuente.
4. La invasión unilateral del iris en niños mayores (edad media de 6 meses)
puede manifestarse como nódulos multifocales, de forma similar a la
inflamación granulomatosa, o seudohipipion (síndrome de masacrada). Por
lo tanto, es importante pensar en retinoblastoma dentro del diagnóstico
diferencial de la uveítis crónica no habitual en niños.
5. Puede aparecer inflamación orbitaria que simula una celulitis orbitaria o
preseptal en tumores necróticos. No supone necesariamente una extensión
extraocular y el mecanismo exacto no se conoce.
6. En los casos no atendidos puede producirse una invasión orbitaria
7. La enfermedad metastasica de los ganglios regionales y el cerebro antes de
la afectación ocular es rara.
8. El aumento de la presión intracraneal debido a “retinoblastoma trilateral”
antes del diagnóstico de afectación ocular es muy raro.
9. En la exploración rutinaria de un paciente que sabe que tiene riesgo.
Signos
Debe realizarse una oftalmoscopia indirecta con identacion escleral en ambos ojos
después de una midriasis completa. Si no se emplea identacion escleral, puede no
detenerse un tumor que se origine por delante del ecuador y en algunos casos
puede existir más de un tumos en el mismo ojo. Los signos clínicos dependen del
tamaño del tumor y de su patrón de crecimiento.
1. Un tumor intraretiniano precoz es una lesión blanca en placa (fig.11.59 y
fig11.60).

2. Un tumor endofitico crece interiormente hacia el vítreo, proyectándose
desde la superficie retiniana como una masa blanca friable, como queso, y
que frecuentemente se asocia con vasos sanguíneos sobre su superficie
(fig.11.61).
3. Un tumor exofitico crece hacia fuera como una masa blanca multilobulada y
suretiniana (fig.11.62). desprende la retina y puede ser difícil de visualizarse
el líquido subretiniano es profundo (fig.11.63).
Exploraciones especiales
1. La ecografía se emplea principalmente para valorar el tamaño del tumor.
También detecta la existencia de calcificación del tumor y es útil en el
diagnóstico de lesiones similares como la enfermedad de Coats y la
toxacariosis.
2. La TC pone de amnifiesto una afectación importante del nervio óptico,
orbitaria y extensión al SNC, y la presencia de pinealoblastoma y
calcificación. Sin embargo, supone una dosis significativa de irradiación que
puede ser peligrosa en pacientes con mutaciones germinales.
3. La RM no puede detectar calcificaciones, pero es superior a TC para la
evaluación del nervio óptico y la detección de pinealoblastoma,
especialmente cuando se emplea un medio de contraste. La RM también
puede ser útil para diferenciar el retinoblastoma de cuadros similares.
4. Las exploraciones sistémicas como punción medular y punción lumbar se
llevan se llevan a cabo solo en pacientes con afectación del nervio óptico o
evidencia de extensión extraocular.
Tratamiento
La modalidad de tratamiento esta enormemente relacionada con el tamaño del
tumor, su localización y los hallazgos asociados como desprendimiento de retina,
siembras tumorales subretinianas y vítreas, y el estado del otro ojo.

1. Los tumores pequeños, de no más de unos 4mm de diámetro y 2mm de
espesor, sin siembras en el humor vítreo o subretinianas, se pueden tratar
con termoterapia transpupilar con láser o crioterapia. Esta última es
especialmente útil para los tumores preecuatoriales que son difíciles de
alcanzar con láser
2. Tumores medianos
a. La braquioterapia está indicada para tumores de no más de 12mm de
diámetro y 6mm de espesorm, que no son adecuados para la
termoterapia o la crioterapia, simpre que no exista siembra en el humor
vítreo. Después del tratamiento el tumor regresa dejando un residuo
calcificado
b. La qumioterapia se relaiza con una combinación y etoposido, que se
puee asociar con ciclosporina. Estos fármacos se administran por vía
endovenosa en ciclos de 3 semanas durante un periodo de 4 a 9 meses
dependiendo de la actividad de la enfermedad. Esto puede continuarse
con tratamiento local mediante braquiterapia o termoterapia traspupilar
para consolidar el control del tumor.
c. La radioterapia con haz externo debe evitarse si es posible, ya que
supone un alto riesgo de complicaciones como formación de catarata,
retinopatía por radiación y deformidades cosméticas. En los pacientes
on mutaciones germinales también hay un riesgo significativo de inducir
una segunda neoplasia como sarcomas oseos o del tejido conectio.
3. Tumores grandes
a. La quimioterapia se emplea para reducir el tumor (quimiorreduccion) de
forma que el tratamiento local pueda aplicarse posteriormente a un
tumor de menor volumen, evitando de esta forma la enucleación o la
radioterapia con haz externo. La quimioterapia también tiene un efecto
beneficioso si existe un tumor pequeño en otro ojo.
b. La enucleación está indicada si la quimiorreduccion fracasa, debido al
mal pronóstico visual y al riego elevado de recurrencia con otras
modalidades terapéuticas. La enucleación debe llevarse a cabo con una

manipulación mínima y es obligatorio obtener un trozo grande de nervio
óptico (8-12mm). No existe contraindicación para la inserción de un
implante orbitario. Desgraciadamente, el acortamiento posterior de los
pliegues y la retracción del implante (síndrome del hueco
postenucleacion) pueden precisar una intervención quirúrgica posterior.
4. La extensión extraocular más allá de la lámina cribosa se tarta con
quimioterapia después de enucleación. La extensión al extremo de corte del
nervio óptico, o la extensión por la esclerótica, se trata con quimioterapia e
irradiación de la órbita afectada.
5. La enfermedad metastasica se trata con altas dosis de quimioterapia. Los
pacientes con células malignas en el líquido cefalorraquídeo pueden
precisar metotrexato intratecal.
ASTROCITOMA RETINIANO
El astrocitoma de la retina o la cabeza del nervio óptico es un tumor raro, benigno
y que no compromete la visión. Aunque a veces ocurre aisladamente, se observa
con mayor frecuencia en pacientes con esclerosis tuberosa. Alrededor del 50% de
los pacientes con esclerosis tuberosa tienen astrocitomas del fondo de ojo, que
pueden ser multiples y son bilaterales en aproximadamente el 15% de los casos.
Signos
- El aspecto más común es una lesión nodular semitranslucida
(fig.1176) o una lesión blanca, bien circunscrita y relativamente
plana (fig11.77).
- Más tarde, el tumor se vuelve más sólido y blanco y puede, en la
exploración superficial, parecerse a un retinoblastoma (fig.11.79).
- El desarrollo de múltiples áreas de calcificación dentro de un tumor
de larga evolución puede originar un aspecto fosilizado en mora
(fig.1179).

HEMANGIOMA CAPILAR RETINIANO
El hemangioma capilar de la retina o la cabeza del nervio óptico es un hamartoma
vascular raro, que compromete la visión y que puede presentarse aisladamente
(enfermedad de von hipel). Sin embargo, aproximadamente el 50% de los pacientes con
hemangiomas capilares solitarios y prácticamente todos los pacientes con lesiones
multiples tienen enfermedad sistémica. La combinación de lesiones oculares y sistémicas
se denomina síndrome de von hippel-lindau (V-H-L). La prevalencia de hemangiomas
capilares retinianos en los pacientes con V-H-Les aproximadamente del 60%.
Endofitico
1. La presentación suele ser durante la segunda o tercera décadas de la vida,
generalmente con afectación ocular unilateral o bilateral en el despistaje, o con
afectación visual.
2. Signos ( en orden cronológico)
- Una lesión roja y muy pequeña localizada en el lecho capilar entre una
arteria y una vénula (fig.1180).

- Un pequeño nódulo bien definido (fig.1181).
- Una masa redonda, más grande y de color roj- naranja, que se asocia con
dilatación y tortuosidad de la arteria que aporta sangre y de la vena de
drenaje como resultado de comunicaciones arterionevosos de forma que
ambos vasos son parecidos (fig.11.82).
1. La angiografía con fluoresceína muestra una huperfluorescenia precoz y fuga
tardia de colorante.
2. Las complicaciones son formación de exudado denso en el área que rodea el
tumor y/o en la macula, desprendimientode retina que puede ser por traaion o
exudativo, y hemorragia vítrea.
Tratamiento
1. La fotocoagulación con láser de argón suele emplearse para pequeños tumores
periféricos. después de un tratamiento con éxito el calibre de loa vasos nutricios
vuelve a la normalidad.
2. La crioterapia se emplea para tumores periféricos más grandes o para los que
tienen desprendimiento de retina exudativo. El tratamiento vigoroso de una lesión

grande puede causar un desprendimiento de retina exudativo temporal pero
amplio.
3. La braquioterapia se emplea para lesiones con un tamaño equivalente a una o dos
veces la papila óptica.
4. La cirugía vitreorretiniana puede se precisa para uan hemorragia vítrea que no se
reabsorbe, fibrosis epirretiniana o desprendimiento de retina por tracción. Si es
adecuada, el tumor puede ser destruido mediante fotocoagulación con endolaser.
Conclusión:
Es la capa más interna del globo ocular, neurosensorial. Siendo la parte
especializada del sistema nervioso destinada a recoger, elaborar y
transmitir las sensaciones visuales
Distintas enfermedades sistémicas o locales, pueden producir alteraciones
patológicas similares en el fondo. La retina responde en forma esterotipada
frente a una determinada agresión, por ejemplo, la hipoxia generará un

proceso que habitualmente termina en neovascularización; la alteración de
la permeabilidad vascular produce edema y exudación lipídica.
Los cuadros clínicos de las diferentes enfermedades son parecidos ya sea
por su motivo de consulta que es siempre por perdida de la visión, en el
examen muchas veces se observa las mismas anormalidades, pero con la
ayuda de las diferentes pruebas diagnósticas y una correcta anamnesis se
puede llegar a diferenciar las diferentes patologías.
La Retinopatía Hipertensiva es la principal manifestación ocular de la HTA,
producidas por el daño que esta causa en los vasos arteriales conjuntivales,
retinales, coroideos y de la cabeza del nervio óptico. Produce
vasoconstricción y arterioloesclerosis. Se observan hemorragias retinales,
manchas algodonosas, estrella macular, manchas de Elschnig y edema de
papila. Con mucha menor frecuencia se aprecian desprendimientos de
retina exudativo. El tratamiento se centra en la enfermedad de base.
Es una retinopatía proliferativa que afecta a los recién nacidos pre término
de bajo peso al nacer que a menudo han estado expuestos a ambientes
con altas concentraciones de oxígeno. La gravedad de la RP activa se
puede determinar de acuerdo con localización, extensión, estadios,y
enfermedad “plus. Se recomienda la ablación de la retina inmadura
avascular con crioterapia o fotocoagulación con láser en niños.
BIBLIOGRAFÍA:
ATLAS DE URGENCIAS EN OFTALMOLOGÍA VOLUMEN I; EDITORIAL GLOSA
- ESPAÑA
JACK J. KANSKI; OFTALMOLOGÍA CLÍNICA; 5TA EDICIÓN ELSEVIER
DR. ALEJANDRO LUTZ H. (1), DR. PATRICIO MARTÍNEZ R.; OCLUSIONES
VENOSAS RETINALES; REV. MED. CLIN. CONDES - 2010; 21(6) 961-965.