Placenta Previa
-
Upload
adelina-m-a -
Category
Documents
-
view
37.609 -
download
0
description
Transcript of Placenta Previa



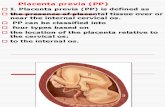
Surgen de la relación entre el borde inferior de la placenta y el orificio interno del cuello uterino. Para su definición se considera el cuello uterino sin dilatar, es decir, antes del comienzo del parto.

Placenta lateral o inserción baja. El borde inferior de la placenta no llega al orificio cervical uterino. La distancia que lo separa de éste es inferior a 10 cm.
Placenta marginal. El borde placentario toma contacto con el orificio interno, pero no lo rebasa.
Placenta oclusiva. La placenta ocluye parcial o totalmente el orificio cervical interno. En el primer caso se denomina placenta oclusiva parcial y en el segundo caso oclusiva total.

Placenta lateral o inserción baja de placenta
Placenta marginal
Placenta oclusiva parcial Placenta oclusiva total

Causas ovulares
Un retardo en la actividad histolítica del trofoblasto podría ser causa de la anidación en el segmento inferior.
Placenta capsular Desarrollo anormalmente grande de la
placenta por aumento de necesidades fetales (gemelos) o por procesos específicos que afectan a los vasos vellositarios interfiriendo en la nutrición fetal (diabetes, lúes, EHP).

Causas maternas (más frecuentes)
Multíparas Cicatrices uterinas producidas por
operaciones anteriores (miomectomía, cesáreas anteriores…)
Abortos de repetición o legrados uterinos enérgicos
Miomas submucosos y pólipos endometriales

TABAQUISMO COCAÍNA RAZAS NEGRA Y ASIÁTICA SEXO MASCULINO DEL FETO E HISTORIA
PREVIA DE DESPRENDIMIENTO PREMATURO DE LA PLACENTA NORMALMENTE INSERTA (DPPNI)

Segmento inferior. Las vellosidades invaden en ocasiones su pared, que se hace así menos elástica y más frágil.
Placenta. Con frecuencia está adelgazada y más extendida en superficie.
Cordón umbilical. Suele tener una implantación excéntrica y en ocasiones adoptar la forma de inserción velamentosa.
Membranas. Son espesas y rugosas en la vecindad de los cotiledones y su elasticidad es menor.

Membranas en la placenta normoinserta
Membranas en la placenta previa

Metrorragia con las siguientes características: Aparece en el 3er trimestre, preferentemente
en los meses 7- 8 de la gestación. Aparición brusca, inesperada, a veces en el más
absoluto reposo. Sangre líquida y roja; su cuantía es moderada,
excepcionalmente sobrepasa los 500 ml). Existe tendencia a la hemostasia espontánea.

Posible hipotensión Taquicardia Palidez, etc.
Dependerán de la intensidad y repetición de las metrorragias. Igual sucede con la afectación de los valores de glóbulos rojos, hemoglobina y hematocrito.

situaciones y presentaciones anómalas (transversas, oblicuas, de nalgas) en el15 – 30% de los casos
Auscultación del corazón fetal. Intensidad y ritmo normales
Tacto vaginal. Totalmente proscrito Exploración con espéculo. Permite constatar la
procedencia de la metrorragia y descartar lesiones cervicales y vaginales.

ECOGRAFÍA. Ha desplazado a otras técnicas. Su rapidez, inocuidad para el feto, falta de molestias para la madre e indiscutible precisión diagnóstica, la colocan hoy como la técnica auxiliar ideal para el diagnostico de placenta previa.

RESONANCIA MAGNÉTICA. Útil para confirmar el diagnóstico de placenta previa cuando la ecografía no es concluyente, sobre todo en casos de placenta previa localizada en la cara posterior del útero.

Queda reducido a 2 posibilidades: Vía abdominal mediante operación
cesárea: El objetivo es detener la hemorragia por vaciamiento rápido del útero. No todas las placentas previas deben resolverse por esta vía.
Vía vaginal: limitada en la actualidad a la amniorrexis artificial. Su objetivo es tratar de detener la hemorragia por descenso de la presentación y compresión de los cotiledones desprendidos contra la pared del útero.

Depende fundamentalmente de que la paciente esté o no de parto. En ambas situaciones los factores básicos que hay que considerar son:
El estado de la madre El estado fetal La variedad anatómica de la placenta previa El estado de las membranas La existencia o no de dilatación cervical y su
grado La eventualidad de un factor desfavorable
asociado: estática fetal anómala, cesárea previa…

Conducta durante el embarazo:En los casos de hemorragia masiva y persistente se realizará de inmediato cesárea. En los demás casos, las medidas son las siguientes:
Reposo en cama y administración de sedantes del miometrio (beta- adrenérgicos)
Vlaoración de la pérdida sanguínea (Hb y HCT) y tipificación de la sangre.
Constatación de la vitalidad y estado fetal No practicar tactos vaginales Localización de la placenta por ecografía Antes de las semanas 33 – 34 de embarazo, la conducta
expectante es la habitual, tratando de ganar 3 – 4 semanas. Están indicados los corticoides
Después de la semana 37, ante cualquier pérdida hemorrágica importante se impone la cesárea.