candidosis, esporotricosis, micetoma, herpes simple, herpes zóster, molusco contagioso, verrugas...
-
Upload
wolther-snofall -
Category
Health & Medicine
-
view
82 -
download
1
Transcript of candidosis, esporotricosis, micetoma, herpes simple, herpes zóster, molusco contagioso, verrugas...

Candidosis
DRA. PARRA

DEFINICIÓN
Grupo de manifestaciones clínicas causadas por levaduras oportunistas del género Candida, particularmente Candida albicans.
Pueden ser
superficiales o
profundas.
Piel, las mucosas u
o rganos internos.
Evolución aguda,
subaguda o
crónica.

EPIDEMIOLOGÍA
Es cosmopolita, y constituye 25% de las micosis
superficiales.
En 35% de los pacientes afecta las uñas, en 30% la piel, y en
20% las mucosas.
Afecta cualquier raza, sexo o edad.
4 a 18% en los recién nacidos.
Vulvovaginitis predomina entre los 20 y 30 años de edad y
constituye 20 a 30% de las enfermedades ginecológicas

EPIDEMIOLOGÍA
La forma oral en inmunocompetentespredomina en menores de 10 años o mayores de 60.
Las formas profundas y sistémicas son excepcionales; se presentan en casos de intervención quirúrgica cardiovascular, uso de catéteres intravenosos, por consumo de drogas por vía intravenosa,
así como SIDA, con predominio en la boca y el esófago.

ETIOPATOGENIA
Las levaduras del género Candida son hongos saprofitos de la Naturaleza, las mucosas, el tubo digestivo (24%) y la vagina (5 a 11%) de seres humanos.
La especie más aislada es:
C. albicans
C. krusei.
C. tropicalis

ETIOPATOGENIA
En 10 a 20% de las mujeres con vaginitis complicada o recurrencias el agente causal es Candida no albicans, especialmente C. (Torulopsis) glabrata.

ETIOPATOGENIA
Candida se convierte en patógeno en condiciones propicias para el oportunismo.
La infección puede ser exógena o endógena.
la candidosis se favorece por modificaciones de “terreno” en el huésped, como:
Antibióticos
GCC
AnticonceptivosDesequilibrios
hormonales
Insuficiencia
tiroidea
Embarazo Diabetes
Estrés, ansiedad
Factores
higiénicos

ETIOPATOGENIA
Hay factores locales múltiples:
Prótesis dentarias mal
ajustadas
Contacto con
alimentos con alto
contenido de azúcares
Hábito de chuparse los
dedos
Manicura y pedicura
defectuosas
Prendas de vestir de
material sintético

ETIOPATOGENIA
Candida es una levadura poco patógena.
Necesita un huésped con alteraciones inmunitarias para ir más allá de la colonización de epitelios.
Las etapas de la infección son:
Adherencia a
epiteliosColonización
Penetración
epitelial e invasión
vascular
Diseminación
Adherencia a
endotelios y
penetración a
tejidos.

ETIOPATOGENIA
Se han estudiado nueve factores de virulencia en C. Albicans:
La formación de hifas se ha considerado de gran importancia, aunque se ha observado invasión por levaduras.
El tigmotropismo es una sensibilidad de contacto, ya que las hifas siguen las superficies tisulares.
La hidrofobicidad facilita una adherencia inespecífica.
Las mole culas de virulencia dependen de la produccion de adhesinas.
El mimetismo es la capacidad del moho para producir o adquirir una capa molecular que imita los componentes del huésped y lo hace más difícil de reconocer.

ETIOPATOGENIA
Los linfocitos T cumplen
una función importante
en la resistencia.
Th1
Liberan citocinas que
activan macrófagos y
neutrófilos con acción
candidicida.
Th2
Pone de relieve la
susceptibilidad a la
infección, porque las
citocinas que producen
inhiben los Th1 y el efecto
fagocitico.

ETIOPATOGENIA
Los neutrófilos:
Principal mecanismo de defensa en candidosis diseminada e invasiva.
Participan de manera importante en el reclutamiento de PMN el
TNF-α, la IL-6 y G-CSF.

ETIOPATOGENIA
Candida.
Al encontrar perdida de la
barrera epidérmica se adhiere a
las células epiteliales
Invade la capa co rnea por medio
de un proceso de lisis tisular
mediante enzimas queratoli ticas,
proteoliticas y fosfolipasas,
Produce una reaccion
inflamatoria local

ETIOPATOGENIA
El polisacarido manosa de la pared de C. albicans, es reconocido por los receptores tipo Toll 2 y 4, lo cual activa este sistema de emisión de señales y la respuesta inmunitaria innata de la piel y las mucosas.

ETIOPATOGENIA
También son resistentes
C. tropicalis y C. albicans
en pacientes con SIDA.
C. lusitaniae
presenta resistencia
hereditaria a la
anfotericina B.
La especies de
Candida son
sensibles al
fluconazol, pero C. glabrata y C. krusei
muestran
resistencia
intrínseca.

CLASIFICACIÓN
Formas circunscritas
•Boca, grandes
pliegues, pequeños
pliegues, zona del
pañal, genitales,
uñas y región
periungueal.
Formas diseminadas y
profundas
•Candidosis
mucocuta nea
crónica y granuloma
candidosico.
Formas sistémicas
•Septicemia por
Candida,
candidemia
iatrogénica y
dermatitis fúngica
invasora.

CUADRO CLÍNICO
Afecta cualquier tejido, órgano o sistema.
En la boca hay enrojecimiento y placas mucosas blanquecinas, lo que se conoce comúnmente como muguet o algodoncillo.
Las lesiones pueden ser difusas o afectar una sola región, como el paladar, los carrillos, las encías o la lengua (glositis).
Son asintomáticas o hay sensación de ardor.

CUADRO CLÍNICO
Se han descrito las siguientes formas:
Seudomembranosa
aguda
• Placas
blanquecinas
fa cilmente
desprendibles, se
acompana de
dificultad para la
deglucion
Seudomembranosa
cronica
• Persistente, se
observa en
pacientes con
SIDA, y muestra
resistencia al
tratamiento
Eritematosa aguda y
cronica
• La superficie
mucosa es roja y
brillante, se
acompana de
inflamacion y boca
ardorosa o
glosodinia

Cro nica en
placas
• Predomina en
fumadores, en la
lengua y otras
areas de la boca
hay placas
blanquecinas que
no desprenden
Nodular
cro nica
• La mucosa
tiene aspecto
de
empedrado
Glositis
romboidal
media
• En el dorso
de la lengua
toma el
aspecto de
trocisco
Erosiva o
dolorosa
• Afecta
cualquier
region, y en
ancianos se
relaciona con
protesis
dentarias.

CUADRO CLÍNICO
La afeccio n en labios es excepcional.
Se observa con frecuencia queilitis angular, que se manifiesta por eritema y fisuras que forman un
triangulo de base externa.
Puede ocurrir lengua negra vellosa por esta levadura o por Geotrichum spp.

CUADRO CLÍNICO
Las candidosis de los pliegues se caracterizan por:
Se conocen como intertrigos
blastomiceticos
Se observan en espacios interdigitales en: amas de casa o personas que se mojan mucho las manos, pueden encontrarse en los pies o en los grandes pliegues
Eritema
Descamacio n
Piel macerada
Bordes marcados
por un collarete
de escamas
Lesiones satelite
papulares, vesiculares
o pustulares.

CUADRO CLÍNICO
En la zona del pan al hay eritema y descamacion, y puede haber vesiculas, ampollas, pu stulas y zonas denudadas.
Casi siempre es secundaria a una dermatitis previa.

CUADRO CLÍNICO
En las unas la lamina ungueal se observa: engrosada y con estrias transversales, masafectada en la base, despigmentacio n, o adquiere coloracio n amarillenta, verde o negra.
Puede haber onico lisis; un dato importante es la perionixis (inflamacio nperiungueal, que es la causa de las lesiones en las unas, con dolor), a veces hay escape de pus al presionar la regio n.

CUADRO CLÍNICO
En las vaginitis se presenta: inflamacion, leucorrea espesa y grumosa, y prurito, con extensio n de las lesiones a la vulva y el perine ; la mucosa vaginal esta eritematosa y presenta placas blanquecinas o amarillentas; puede haber dispareunia.
En el glande (balanitis o balanopostitis) la piel
esta macerada, muestra placas blanquecinas y erosiones, y a veces vesiculas y pu stulas, disuria y polaquiuria.

CUADRO CLÍNICO
La candidosis mucocuta nea cro nica(CMCC): se inicia en lactantes o nin os, y se relaciona con anormalidades del timo,
defectos de la funcio n de linfocitos y leucocitos, y endocrinopatias puede ser idiopatica.

CUADRO CLÍNICO
La CMCC, en adultos se relaciona con enfermedades malignas.
Las lesiones pueden presentarse en piel, mucosas y
un as, o coexistir con el granuloma candidosico que genera lesiones nodulares profundas y escamocostrosas.
Llegan a causar la muerte.

CUADRO CLÍNICO
La CMCC puede clasificarse en cuatro tipos:
1) Relacionada con
inmunodeficiencia mortal.
Se limita a la cavidad oral, y
la muerte ocurre antes de los
2 anos de edad
2) Relacionada con
deficiencias inmunitarias no
mortales, a veces so lo afecta
la boca, pero puede afectar
piel y unas.
Tiene dos variantes:
candidosis con
endocrinopati a y granuloma
candidosico
3) De aparicio n tardia,
vinculada con timoma,
benigno o maligno
4) Relacionada con SIDA

CUADRO CLÍNICO
Las formas siste micas se observan en cualquier órgano, principalmente el esofago y el corazo n.
La septicemia por Candida casi siempre se origina por un foco intestinal.

CUADRO CLÍNICO
Las formas perinatales:
Pueden manifestarse por lesiones cuta neas y siste micas.
Son mas frecuentes en prematuros, y generan mortalidad alta.
Pueden ser congenitas y neonatales.
Cu
tan
ea
con
gen
ita Ocurre in utero una semana antes del
parto, por corioamnionitis ascendente.
Las lesiones se observan en el
momento del nacimiento o durante las
primeras horas.
Hay pustulosis neonatal y luego
descamacio n, afeccio n palmoplantar,
paroniquia y onicodistrofia, prono stico
bueno.
Can
did
osi
sn
eo
nata
l Infeccio n adquirida en el canal del
parto o posnatal.
Aparece a partir del 7mo dia, y se
manifiesta por candidosis oral y de la
zona del panal.

DATOS HISTOPATOLÓGICOS
En las formas superficiales, en la
capa cornea engrosada se observa
el moho en forma de filamentos y
blastosporas.
Se aprecian mejor con tincion de
PAS o Gomori-Grocott.
Dermis puede haber edema leve.
En etapas iniciales de casos
profundos hay abscesos, y mas
tarde una reaccion granulomatosa.

DATOS DE LABORATORIO
En el estudio micolo gico directo con hidroxido de potasio (KOH), se encuentran seudofilamentos, filamentos y
blastosporas de 2 a 4 μm.
Se puede preparar un frotis y ten irlo con Gram, PAS o azul de metileno.
En el cultivo en medio de Sabouraud, deben mostrarse abundantes colonias de levaduras de Candida.

DATOS DE LABORATORIO
La produccion de clamidosporas en medios con poca glucosa, como papa-zanahoria o agar- harina de maiz, demuestra C. albicans.
ELISA, u til en formas profundas o siste micas.

DIAGNÓSTICO DIFERENCIAL
Leucoplasia. Tin as
inguinal,
inframamaria
o de los pies.
Dermatitis
por contacto
de las manos.
Fenomeno
de
Raynaud.
Melanoma
subungueal.
Dermatitis de
la zona del
pan al.

TRATAMIENTO
Eliminacio n de factores que favorecen la infeccio n.
El agua con bicarbonato reduce la candidosis oral, lo mismo que el miconazol en gel.
En la region genital, pliegues y zona del pan al se aplica vinagre o acido acetico, 5-10 ml en 1 L de agua.

TRATAMIENTO
Nistatina en crema (100 000 U), grageas (500 000 U),
polvo para suspensio n oral, talco, o tabletas vaginales, segu n localizacion, 3 veces al dia por 7 dias a varias semanas.
El ketoconazol, 200 mg/dia por VO, en la piel, las mucosas, las un as. En vaginitis se recomiendan 400 mg/dia por 5 dias, o terconazol en crema y óvulos.

TRATAMIENTO
En formas superficiales son u tiles la yodoclorohidroxiquinoleina al 3%.
Clotrimazol.
Econazol.
Isoconazol.
Tioconazol.
Ketoconazol.
Miconazol.

TRATAMIENTO
En las formas cutaneomucosas:
Itraconazol 100 mg/dia por VO en tanto no desaparezcan los sintomas.
En afeccio n de las un as de las manos: 100-200 mg/dia por 3-6 meses.
Uñas de los pies: 200 mg/dia x 3 meses y observacion sin tratamiento durante 4-6 meses.
En vaginitis, 400-600 mg en dosis u nica, o 200 mg/dia por 3 dias.

TRATAMIENTO
Neutropenicos o pacientes con SIDA con formas mucocuta neas es:
Fluconazol, 800 mg (IV) u oral como dosis de carga, seguidos por 400 mg/dia.
En menores de un an o o neonatos de bajo peso con candidosis se recomiendan 6 mg/kg de fluconazol.

EsporotricosisDRA. PARRA

el agente causal es el complejo dimorfo Sporothrix spp. conformado por
brasiliensis, S. albicans, S. mexicana, S. schenckii sensu stricto y S. globosa.
caracteriza por nódulos o gomas que siguen en general la trayectoria de
vasos linfáticos.
Micosis subcutánea granulomatosa de evolución subaguda o crónica, que
afecta preferentemente la cara y las extremidades

Mas frecuente en la franja intertropical
Principal fuente de infeccion son vegetales verdes o secos como paja y zacate, tambienalgunos roedores e instectos
Niños y jovenes de 16-30 años
Jardineros, floristas, campesinos

El agente causal es el complejo Sporothrix spp., conformado por S. brasiliensis, S. albicans, S. mexicana, S. schenckii sensu stricto y S. globosa
Se cree que la resistencia a la enfermedad es alta y se necesita exposición repetida y que la inmunodepresion puede favorecer la enfermedad
En la esporotricosis primaria cutánea el hongo penetra por la piel a través de pequeñas heridas, excoriaciones o mordeduras de animales

Aparece un chancro a las 2 semanas de inoculación y después un complejo cutáneo linfangítico
Estas lesiones persisten por meses ó curan solas
A veces la lesión inicial se extiende por contigüidad y genera placas verrugosas crónicas de evolucion lenta
También puede haber chancros múltipes

En los pulmones el hongo penetra por las vías respiratorias causando neumopatíaprimaria, autolimitada y asintomática que suscita una hipersensibilidad especifica
También puede originar una neumopatía limitada o progresiva con posible diseminación hematógena pudiendo afectar huesos, articulaciones, SNC, etc.

Extracutánea
ósea, articular y otros organos
Diseminada
cutánea y sistémica
Cutánea
linfangítica y fija,variedades superficiales, verrugosa y de involución

Cuadro clínico
• Las formas mas frecuentes son la fija, linfangítica y sistémica
Forma linfangítica
• Chancro inicial, constituido por una lesion nodular o gomosa ulcerada, seguida en 2
semanas por una cadena de gomas eritematoviolácea no dolorosa que sigue los vasos
linfáticos regionales y puede ulcerarse
• Extremidades, principalmente las superiores y también la cara

Cuadro clínico
• Las formas mas frecuentes son la fija, linfangítica y sistémica
Forma linfangítica
• Chancro inicial, constituido por una lesion nodular o gomosa ulcerada, seguida en 2
semanas por una cadena de gomas eritematoviolácea no dolorosa que sigue los vasos
linfáticos regionales y puede ulcerarse
• Extremidades, principalmente las superiores y también la cara

Cuadro clínico
Forma fija
• Una sola placa semilunar infiltrada, verrugosa o vegetante, puede ulcerar y cubrirse con constra
melicérica, siempre rodeada de un halo eritematovioláceo
• La forma superficial es una variante de la fija dondemanifesta por placas color violáceo en cara y
linfáticos superficiales
Otras formas
• Formas crónicas diseminan por contigüidad y transforman en lesiones verrugosas formando grandes placas, algunas forman una fibrosis intensa que ocasiona elefantiasis por linfostasis
• Tambien existe la forma diseminada y sistemica donde en la ultima hay pérdida de peso, fiebre,
lesiones cutáneas diseminadas constituidas por gomas que pueden ulcerarse y puede haber fungemia

La biopsia no es diagnóstica pero si muy sugestiva
Hiperplasia epidermica, granulomas inflamatorios crónicos con linfocitos y plasmocitos
La forma típica presenta una zona central supurativa con neutrófilos, una zona media tuberculoide con células gigantes tipo Langhans y una zona externa sifilioide con células plasmáticas

• método mas rápido para diagnosticarIntradermoreacción a laesporotricina
• confirma el diagnóstico por lapresencia de colonias membranosascolor crema o negras típicas de S.schenckii
Cultivo
• en las formas pulmonares, óseas yarticularesRadiografías

Tularemia
Tuberculósis cutánea gomosa linfangítica
Micobacteriosis por M. Marinum
Micetoma
AR

en formas extracutáneas y sistémicas se usa anfotericina B de 0.25 a 1mg/kg/día sola o combinada
se administra durante 3-4 meses o hasta 1 mes después de la curación clínica
en niños se da el 50% de la dosis
Yoduro de potasio vía oral 3-6g/día en 3 tomas

MicetomaDRA. PARRA

Definición
Síndrome anatomoclínico, de tipo inflamatoriocrónico, que afecta piel, hipodermis, a menudo
huesos, y vísceras
La localización más frecuente es el pie
Se origina por la inoculación traumática exógena sea de hongos o de actinomicetos, y se denomina
eumicetoma o actinomicetoma

Datos epidemiológicos
El micetoma en general predomina en India, Sudán, Brasil, Venezuela y México
Los eumicetomas predominan en África, Asia y especialmente en India, mientras que los actinomicetomas son más comunes en Latinoamérica
Predomina en varones, con una proporción de 4:1
60% de los afectados son campesinos que andan descalzos o usan huaraches
Existe en todo el mundo, sobre todo en países intertropicales entre el ecuador y el trópico de Cáncer
• En todo el mundo, 60% de los casos reportados es actinomicetoma, y 40% eumicetoma
• En México los micetomas son principalmente actinomicéticos (98%); 86% depende de Nocardia sp., de los cuales 71% se origina por N. brasiliensis

Etiopatogenia
Nocardia tiene 11 especies válidas La más frecuente es N. brasiliensis
27 especies de hongos verdaderos y 10 de actinomicetos
Los micetomas por actinomicetos sonde granos pequeños, como N.brasiliensis, N. asteroides y N. caviae;de granos grandes y amarillos, comoA. madurae y S. somaliensis, y degranos rojos, como A. pelletieri
Los eumicetos pueden generargranos negros, como M.mycetomatis, y granos blancos,como P. boydii, Scedosporiumapiospermum, etc

Se introducen por un traumatismo
(espina vegetal, astilla, piedras,
picaduras)
Después de la incubación los moho
emiten filamentos en los tejidos, y se aglomeran en colonias compactas
denominadas “granos”, que se
eliminan en una secreción mucoide a
través de fístulas
alrededor del grano actinomicético
hay una reacción supurativa, formada
principalmente por
polimorfonucleares, fibrosis y
neoformación vascular
En el eumicetoma la reacción es
granulomatosa
Viven como saprofitos en la Naturaleza, en el suelo o los
vegetales

En la última fase de invasión pueden afectar tendones, nervios y vasos sanguíneos y linfáticos; en ocasiones hay diseminación linfática o hematógena
Se ha dicho que las mujeres tienen un factor de “resistencia antimicetoma”, que se pierde en ciertas circunstancias, como el embarazo o la pubertad
Se han observado micetomas por tratamiento inmunosupresor, con glucocorticoides y otros fármacos
El daño se extiende por contigüidad

Cuadro clínico
Suele afectar una region / El sitio tiene relación directa con el punto de inoculación
Extremidades inferiores (64%) predomina en pie
E. superiores (14%)
Pared abdominal, región esternal y el dorso (17-25%)
Cara o cabeza
Incremento de volumen, deformación de la región y abundantes orificios fistulosos,
sitios de salida de un exudado filante o seropurulento donde se encuentran los
llamados “granos”

La evolución es lenta, pero inexorable, sin regresión espontánea
Se extiende tanto en la superficie como en planos profundos, tejido subcutáneo, los
músculos y huesos, cuya afección depende agente causal
Hay invasión, e incluso destrucción los pequeños, como los del pie y las vértebras, mientras que los grandes, como la tibia y el fémur, resisten más, pero hay excepciones
Los micetomas mesodorsales, de afectar las vértebras, llegan a la médula espinal y causan paraplejía
Los laterodorsales invaden la y el pulmón, y a veces salen por la
pared anterior del tórax

Puede haber incapacidad funcional por fibrosis, aumento de volumen o dolor de tejidos blandos,
pero depende principalmente de la localización, y es mayor cuando afecta una articulación
Los micetomas pueden considerarse atípicos por sulocalización, número, tamaño, forma y otros aspectos

Son únicos o múltiples, de formas variadas, sin hinchazón,con una o dos fístulas
Raras veces restringidos a las extremidades inferiores
Afectan a niños, adolescentes o adultos jóvenes
El agente causal es N. brasiliensis
No afectan estructuras profundas ni huesos
Muestran respuesta adecuada a las sulfas
Casos pequeños o minimicetomas

Las variedades clínicas dependen de la especie causal
Circunscritos
Las lesiones crecen lentamente
Tienen márgenes bien delimitados
Permanecen encapsuladas durante largos periodos
EumicetomasActinomicetomas por N. brasiliensis y A. pelletieri
Muy inflamatorios Abundantes fístulas
Muy osteófilos
A. madurae y S. somaliensis
Causan menos inflamación Pocas fístulasMenor tamaño y más duros

Datos histopatológicos
En presencia de granos blandos hay un absceso
con polimorfonucleares, fibrosis y vasodilatación
En granos duros es posible que se forme unverdadero granuloma tuberculoide
En el minimicetoma hay una reacción celular
con fibrosis intensa

Datos de laboratorio y gabinete
En el examen directo los granos eumicéticos y de A. madurae se observan a simple vista, y los otros
al microscopio
En general basta el examen en fresco paradiagnosticar Nocardia spp., A. pelletieri, A. madurae yS. somaliensis
El cultivo se lleva a cabo en gelosa glucosada deSabouraud a temperatura ambiente
Nocardia produce colonias de color blanco-amarillento ‘’palomitas de maiz’’

A. madurae genera colonias de color beige o rosado, que crecen bien en medio de Lowenstein-Jenssen
A. pelletieri son rojas
En los estudios radiográficos se aprecia afección de tejidos blandos, y lesiones
óseas
ecografíapuede demostrar lesiones más tempranas
Otros estudios son la angiografía ultraestructural y con sistema Doppler, asi
como TAC y RM
Durante la fase activa, especialmente en actinomicetomas, se presentan leucocitosis, e incremento de la proteína C reactiva y de
la sedimentación globular

Pronóstico
Sin tx, el pronostico es malo
Las complicaciones, el deterioro del estado general y el detrimento socioeconómico
ponen en peligro la vida
Actinomicetomas
Corta evolución, no producen afección ósea, y muestran
buena respuesta al tx
Pie peor pronóstico, por ser éste la parte más expuesta a movimientos y traumatismos, lo cual
la diseminación hacia ganglios inguinales
En dorso y nuca riesgo de diseminación hacia la columna vertebral, y en el tórax, hacia el pulmón
Abdomen más benigno, dado que el parásito no penetra la fascia muscular, pero la cavidad abdominal
puede quedar invadida en la localización inguinal

tratamiento
Eumicetomas Qx
Se ha sugerido el uso local de dimetilsulfóxido con anfotericinaB
Por lo general hay mejoría y, excepcionalmente, curación
ketoconazol, 200 a 400 mg/día durante 12 a 18 meses
Itraconazol, 200 a 400 mg/día o griseofulvina, 500 mg a 1 g/día durante meses
Actinomicetomas está contraindicada la amputación, porque favorece las metástasis o la diseminación hematógena
Trimetoprim-sulfametoxazol, 80/400 a 160/800 mg/día durante varios meses o hasta uno o dos años combinado con diaminodifenilsulfona o dapsona 100 a 200 mg/día
En px seleccionados que presentan afección ósea o visceral, o resistencia al tx
habitual sulfato de amikacina, 15 mg/kg

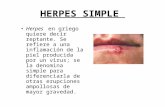
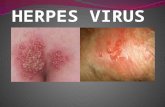
Herpes simpleDRA. PARRA

Caracteriza por grupos de vesículas que se asientan
una base eritematosa, y desaparecen solas sin dejar
inmunidad, por lo que pueden ser recidivantes.
Infección producida por HSV-1 y 2, afectan la piel y las
mucosas oral o genital.

20-25 años
localización orolabial es la mas frecuente
la mayoria de los adultos es seropositiva para HSV-1 aunque muchas son asintomaticas
ETS mas frecuente en el mundo

Se introduce por contacto directo, seguido de una fase sintomática de invasión y replicación en la célula del huésped y después sobreviene la muerte y lisis
celular
Su ciclo de vida es: infección, latencia y transformación celular
Se produce por 2 tipos de virus DNA bicatenario
HSV-1 no se transmite sexualmente HSV-2 se transmite sexualmente
Vírus de la familia Herpesviridae

no se conoce el mecanismo de reactivación pero reaparece siempre después de un cuadro febril, estrés físico o emocional,
contacto sexual, menstruación , traumatismo, etc
se extiende por los nervios sensitivos hacia ganglios neuronales donde permanece latente
luego se disemina por vía intra y extracelular en un proceso de 5-6 horas
Hay transcripción por RNA dependiente del DNA huésped

Las ulceraciones por herpes aumentan el riesgo de infección por VIH
una inmunidad celular intacta es importante ya que evitan las lesiones persistentes o destructivas, en esta inmunidad
los CD4, CD8, NK y citocinas como IFN-y
El TGF-B es un factor regulador negativo de la respuesta inmune y aumenta la latencia del virus
La inmunidad innata y adaptativa participan en la proteccion contra el virus

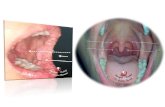
• herpes labial
• gingivoestomatitis herpéticaEstomatitis
• balanitis herpética
• vulvovaginitis herpéticaGenital
• proctitis y herpes perianal
• queratoconjuntivitis
• herpesperinatal y diseminado
Otras

• 50-75% síntomas premonitorios 24h ante del episodio como parestesias o ardor
• una o varias vesiculas agrupadas en racimos sobre una base eritematosa, a veces se transforman
pustulas y después ulceraciones y costras melicéricas
• evolución aguda y el proceso desaparece en 1-2 semanas
• suele recurrir 3-8 veces el primer año y despues es mas esporádico
• el acceso primario es mas grave con eritema, edema e incluso necrosis

Herpes labial
• entre el limite de la piel y las mucosas
• puede acompañarse de eritema polimorfo 7-10 despues de la reactivacion
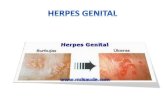
Herpes genital
• afecta el glande o la vulva
• el herpes perianal y rectal se ve en homosexuales y acompaña de tenesmo y
exudados rectales
Panadizo herpético
• en niños afecta dedos casi siempre por autoinoculacion, casi siempre a partir de
una infeccion oral y en adultos por contacto digitogenital

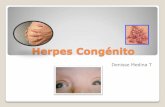
Herpes neonatal
• casi siempre HSV-2, es una forma rara diseminada y grave que se confunde con impétigo
• fiebre, sintomas generales y afección sistémica
• Propio de prematuros de 4-5 dias de edad contagiados vía vaginal, por ruptura de membranas o por enfermería
Eccema herpético
• forma grave con vesiculopustulas diseminadas, en ocasiones mortal
• Afecta mas a pacientes con dermatitis atópica y eritrodermia ictiosiforme congenita
Meningoencefalitis
• Se diagnostica excepcionalmente

• Vesícula intraepidermica con degeneración
balonizante y reticular que da lugar a células
gigantes multinucleadas con cambios virales
nucleares
En la biopsia

• citodiagnóstico de tzanck que revela
células gigantes multinucleadas con
cuerpos de inclusión nucleares
• También se puede usar PCR y
estudio serológico

Diagnóstico diferencial
sifilis temprana
herpes zóster
candidosis
dermatitis por
contacto
impétigo

Ninguno es eficaz, es imposible erradicar la infección latente
Sintomatico y educativo
Algunos fármacos reducen el tiempo de evolucion pero no alteran la frecuencia de recurrencia
Fomentos de té de manzanilla y polvos secantes de talco u óxido de zinc
Analgésicos como AAS para el dolor
Aciclovir vía tópica durante los pródromos ó las primeras 48-72h, disminuyendo síntomas, contagiosidad y periodo de cicatrización
Penciclovir en crema al 1% cada 2h durante el día
Aciclovir dosis oral 200mg 5/día x 5-10 días
Aciclovir oral en primoinfección 200mg 5/día x 10 días ó 400mg 3/día
Famciclovir oral 250mg 3/día en primoinfección ó 2 veces al día en supresión

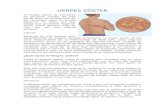
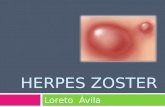
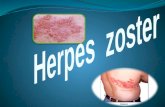
Herpes ZósterDRA. PARRA

Enfermedad infecciosa, aguda y autolimitada, por reactivación del virus de la varicela-zoster
Caracteriza por aparición repentina de una afección de piel y nervios periféricos que sigue una
trayectoria nerviosa dermatoma, intercostal, oftálmica o de extremidades.
Se manifiesta por hiperestesia y dolor, con aparición subsiguiente de vesículas en grupos sobre una
base eritematosa, desaparecen solas, y en adultos y ancianos dejan una neuritis posherpética.

EpidemiologíaLeve predominio
en varones
Adultos 30 años y
ancianos
Presenta de
forma esporádica
todo el año

Etiopatogenia
VZV molecula lineal de DNA tiene un solo serotipo, de la familia Herpesviridae
Causa varicela por primoinfección y herpes zóster en quienes tienen
anticuerpos circulantes
se cree que la inmunidad celular suprime la actividad del VZV y que una
disminución de los linfocitos T se relaciona con reactivacion

Etiopatogenia
Al inicio hay una fase de replicación que produce adenitis y viremia
transitoria con respuesta inflamatoria aguda y necrosis neuronal que dan
por resultado neuralgia = hipersensibilidad y dolor
El virus es liberado hacia la piel y experimenta una segunda fase de
replicación con cambios histopatológicos idénticos a los de la varicela

Se restringe a un solo dermatoma y rara vez en 2
Muy frecuente en las ramas de la parte media del
t lumbares superiores T3-L2
inicia con hiperestesia, dolor o ardor en la trayectoria
del nervio sensitivo, mas a menudo intercostal
2-4 días despues aparecen las lesiones cutáneas que
casi nunca rebasan la mitad del cuerpo

12-24h hay muy pocas o abundantes vesículas de 2-3mm que asientan sobre una base
eritematosa y se agrupan en racimos que siguen la misma trayectoria que los síntomas
después muestran umbilicación y desecan o transforman en pústulas en 3-4 días y dejan
exulceraciones y costras melicéricas en 7-10 días
puede haber transformacion en ampollas, zonas de necrosis y escaras
a veces no hay lesiones "zoster sin herpes"

Adenopatía regional importante
síntomas generales como astenia, cefalea y febrícula
especialmente en niños
10-17% afectan el trigémino, en particular la rama
y la rama nasociliar acompañada de vesiculas en punta de
la nariz (signo de Hutchinson)
Tambien puede afectar pares craneales VII y VIII

con la involución de las vesículas queda hiper o hipopigmentación
la evolución de la dermatosis es aguda o subaguda durando 2-3 semanas
puede repetirse en en sujetos con alteraciones inmunitarias como
linfoma de Hodgkin, VIH o en quienes reciben glucocorticoides, citotóxicos
radiaciones

• No son necesarios los exámenes
• Puede ser de ayuda el citodiagnóstico de Tzanck, mostrando
células multinucleadas con citoplasma condensado en periferia y
con cuerpos de inclusión
Datos de laboratorio

Prurigo ampollar
Dermatosis medicamentosa
Eritema multiforme
Herpes simple

• el cuadro desaparece de manera espontánea
• alivio sintomático con agua de vegeto, solución de Burow, AAS
A veces no se requiere
• 400mg vía oral ó en crema al 7.5% ó ambas 3/día x 6 días
Ribavirina
• 800mg vía oral 5/día x 7-10 días
Aciclovir
• 500-100mg vía oral 3/día x 7 días
Valaciclovir
• 250-500mg vía oral 3/día x 7 días
Famciclovir

Molusco contagiosoDRA. PARRA

Definición
Dermatosis benigna causada por un poxvirus: molluscum contagiosum virus,
Autoinoculable y transmisible
Caracterizada por neoformaciones de 2 a 3 mm, umbilicadas, aisladas o abundantes, sobre todo en niños, así como en pacientes con dermatitis
atópica o con VIH

Datos epidemiológicos Distribución mundial
Afecta a personas de cualquier raza, edad o
sexo
Predomina en niños de 10 a 12 años de edad,
actividad sexual, y en pacientes con
alteraciones inmunitarias
Se relaciona con clima húmedo y caluroso,
deportes de contacto, higiene deficiente,
dermatitis atópica y uso de tacrolimus

Etiopatogenia
Por contacto directo o fomites
Tiene cuatro subtipos: MCV-1 a 4
MCV1 – Alta frecuencia 76-96%
MCV2 – Adultos varones, VIH
Se ha encontrado deficiencia o anormalidades funcionales de LT
Poxvirus (Molluscipoxvirus)
El virus se replica en el citoplasma de células epiteliales
Proceso de transformación viral en la parte baja del estrato de Malpighi, origina cuerpos de inclusión
intracitoplasmáticos (cuerpo de Henderson-

La respuesta inmunitaria alterada puede estar en relación
con HLA, una inhibición de la inflamación y una glutatión
peroxidasa que puede proteger al virus de daño oxidativo
En la capa granulosa ocurre un cambio de color de
eosinofílico a basofílico con la tinción sistemática

Cuadro clínico
Se localiza en cualquier parte de la piel
Cara, el tronco y las extremidades en niños
Parte baja del abdomen, los muslos, el pubis, glande y regiónperianal en adultos
Neoformaciones en general abundantes, de 1 a 3 mm hasta 1 cm, rara vez gigantes
Semiesféricas, duras, del color de la piel o blanco-amarillentas, translúcidas y umbilicadas, y al exprimirlasdejan salir un material grumoso
Periodo de incubación varía desde una semana hasta 50 días
• <30 a cientos• En 10% se ha observado una reacción
eccematosa perilesional

A veces hay prurito leve, el rascado causa laautoinoculación
Rara vez remiten solas, y suelen mostrarrecidiva
Si se localizan en los párpados pueden darlugar a conjuntivitis o queratitis punteada
En enfermos de SIDA, el número y tamañoaumentan, y muchas veces tienenlocalización anogenital y extragenital
La evolución es crónica y asintomática, puede resolverse espontáneamente en un plazo de seis meses a cuatro años

Datos histopatológicos
La epidermis forma lóbulos, y se abre por un poro estrecho; hay un cráter de queratina, y
cuerpos de molusco basófilos o ambófilos, que contienen gránulos de Lipschutz
Acumulaciones de virus que al microscopio
electrónico miden 300 por 240 μm y son patognomónicas (cuerpos de Henderson-Paterson)

tratamiento
Extirpación con aguja o
electrodesecación y
legrado (curetaje)
Aplicación de crema
EMLA
1Puede realizarse
criocirugía o aplicación
de ácido tricloroacético
a saturación o al 35%
Localmente ácido
salicílico al 5 a 20%
2Hidróxido de potasio al
20%, se aplica diariamente
por las noches durante dos
a tres semanas
Tretinoína al 0.1 o 0.05%
por vía tópica
En px con síndrome de
inmunodeficiencia
adquirida se observa
mejoría con la terapia
antirretroviral.

Verrugas virales
DRA. PARRA

DEFINICIÓN
Tumores epidermicos
benignos.
Muy frecuentes, poco
transmisibles.
Producidos por un virus del
papiloma humano.
Afecta piel y las mucosas de
ninos y adultos.
Se caracterizan por lesiones un poco
levantadas, verrugosas o vegetantes.
Se clasifican en planas, vulgares,
plantares o acuminadas, son
autolimitadas y curan sin dejar
cicatriz.

EPIDEMIOLOGÍA
Entre las 10 dermatosis mas frecuentes.
Afecta cualquier raza, edad, ambos sexos.
Puede ser una enfermedad ocupacional de carniceros (por HPV-2 y 7), con lesiones en las manos.

ETIOPATOGENIA
El agente causal es un virus DNA
Perteneciente a la familia Papovaviridae y al subgrupo papiloma.
Se han reconocido ma s de 100 tipos de virus del papiloma humano.
Ocasionan proliferacio n epitelial y so lo se replican en queratinocitos bien diferenciados.
Despues de la infeccio n permanecen latentes, para luego reactivarse.

ETIOPATOGENIA
El periodo de incubacio n: semanas-1 an o.
Las verrugas se manifiestan por tumores pleomorfos con caracteristicastopograficas variadas en la piel y las mucosas, pero hay especificidad de tipo viral y sitio anato mico.

ETIOPATOGENIA
De acuerdo a la organizacio n del DNA se pueden clasificar en:
•Incluye tipos cuta neos y de mucosa genital.
Genero α
•Relacionados con epidermodisplasia verruciforme,
estos ultimos, como los que generan lesiones en el
cuello uterino pueden tener potencial oncoge nico.Genero β

ETIOPATOGENIA
Son tumores benignos
autoinoculables.
Pueden presentar fenomeno
de Koebner.
Se transmiten de una
persona a otra, o de manera
indirecta (hisopos,
vaporizacio n de laser,
electrocauterio).
La infeccion ocurre en piel
predispuesta, a traves de
abrasiones superficiales.
Calor y la humedad
favorecen la difusion rapida.

ETIOPATOGENIA
Hay un periodo prolongado de infeccio n subclinica, por lo que aparecen 2 a 9 meses despue s de la inoculacion.
Se han descrito anticuerpos IgM cuyos titulosguardan proporcio n inversa con el nu mero de verrugas, y aumentan en la etapa de resolucio n o con la edad.
Los virus no son inhibidos por el aciclovir, ni por
otros ana logos de nucleo sidos.

CUADRO CLÍNICO
La evolucio n crónica
(meses o an os).
En ausencia de
traumatismo
tienden a la
curacio n
espontanea sin
dejar cicatriz.
Ante linfomas (15 a
87%) (HPV-2 y 4 o 3
y 5) y en personas
con VIH son mas
abundantes o
generalizadas y
resistentes al
tratamiento.

VERRUGAS VULGARES
Llamadas popularmente mezquinos.
Se observan en cualquier parte de la piel (zonas expuestas), cara, antebrazos y dorso de las manos.
Se caracterizan por neoformaciones:
unicas o multiples
aisladas o
confluentes
semiesfericas bien limitadas
3 a 5 mm, hasta 1 cm
superficie verrugosa,
a spera y seca
color de la piel o
grisa ceas
asintomaticas
involucion en 2 an os

VERRUGAS VULGARES
En general son sesiles o, sobre todo en el borde palpebral, filiformes, y pueden relacionarse con conjuntivitis y queratitis.

VERRUGAS VULGARES
Cuando se presentan en el
borde de la un a ocasionan distrofia ungueal y son dolorosas.

VERRUGAS VULGARES
Las verrugas del carnicero son
mu ltiples y afectan las manos.
Si afectan los genitales son masquerato sicas y menos vegetantes que los condilomas.

VERRUGAS VULGARES
En sujetos con inmunosupresio n (receptores de trasplante y SIDA), son muy abundantes.

VERRUGAS PLANAS
Las verrugas planas o juveniles son neoformaciones
pequen as (1 a 4 mm), redondeadas o poligonales, lo que lleva a confundirlas con papulas.
Hacen cierto relieve sobre la piel y son del color de
esta o un poco eritematopigmentadas.
Son asintoma ticas, predominan en la cara y en el dorso de las manos, y puede haber unas cuantas o ser muy abundantes.
A veces muestran configuracio n lineal (feno meno de Koebner).

VERRUGAS PLANAS
Cuando presentan involucion son mas evidentes a causa de feno menos inflamatorios.
Hay eritema y prurito, y a veces halos de hipopigmentacio n.

VERRUGAS PLANTARES
Tambien llamadas “ojos de pescado”.
Se localizan en las plantas o entre los dedos de los pies.
Son neoformaciones de 0.5 a 1 cm de diametro.
En las palmas y plantas pueden ser solitarias y
profundas (HPV-1) que esta rodeada por un collar hiperquerato sico doloroso a la presion (helioma), o son mu ltiples, con hasta 40 o 50 lesiones coalescentes, en mosaico (HPV-2).

En 30 a 60% de los
casos ocurre involucionen un an o, y en menos tiempo en los ninos.
VERRUGAS PLANTARES
Presentan color blanco-amarillento con algunas zonas oscuras o hemorra gicas(puntos negros por vasos trombosados).
Son dolorosas a la presio n, porque la verruga actu a como cuerpo extran o.

INFECCIONES EXTRACUTÁNEAS
En la boca pueden depender de
contacto bucogenital.
Cuando se localizan en la cara interna
de los labios o la mucosa oral, se
llaman papilomas (HPV-6 y 11), son
vegetantes, unicos o multiples.
Pueden crecer con rapidez, tener
aspecto vegetante o verrugoso, y
constituir un cuadro denominado
papilomatosis oral florida.
Puede haber localizacio n uretral y en
la vejiga.
La papilomatosis respiratoria puede
afectar la laringe, la orofaringe y el
epitelio broncopulmonar.
En el cuello uterino las lesiones son
planas.

DATOS HISTOPATOLÓGICOS
Hay diferentes grados de hiperplasia epidermica: hiperqueratosis con a reas de paraqueratosis(especialmente en verrugas plantares), acantosis y aumento de la granulosa.
Cambios citopaticos: como queratinocitos grandes y tienen un nu cleo picno tico excentrico con un halo perinuclear (coilocitos).
Puede haber papilomatosis y vasos trombosados.

DATOS DE LABORATORIO
Son suficientes los estudios clinico e histopatolo gico o el Papanicolaou.
En lesiones genitales la aplicacio n de a cido acetico al 5% las hace ma s
evidentes, especialmente en la colposcopia.
Microscopia electro nica, hibridacio n de DNA y PCR.

DX DIFERENCIAL
Tuberculosis verrugosa.
Cromoblastomicosis.
Nevos verrugosos.
Condilomas planos.
Liquen plano.
Callosidades.

TRATAMIENTO
No hay uno u nico y seguro.
La sugestio n brinda magnificos resultados, acompan ada de placebo, que puede ser cualquier sustancia sin accio n farmacologica.
En general cualquier tratamiento puede funcionar como placebo, se administra durante 1-3 meses, nunca debe dejar cicatrices.

TRATAMIENTO
La intervencion quiru rgica se reservan para lesiones u nicas o en sitios poco visibles, porque es posible que dejen cicatrices.
La sustancia mas usada, sencilla de aplicar, eficaz y sin complicaciones es el acido salicilico, que puede utilizarse en pomadas al 1 a 4%.

TRATAMIENTO
Criocirugia con aplicacio n de nitro geno liquido durante 10 a 15 s por medio de aparatos y aplicadores especiales o simplemente con un hisopo, se necesitan 3-4 sesiones.
Es muy dolorosa, pero se recomienda en verrugas plantares y periungueales, sola o combinada con crema de 5-fluorouracilo al 5%.

TRATAMIENTO
Bleomicina, 1 mg/ml por via intralesional en una o dos aplicaciones de 0.2 a 1 ml.
El uso de condo n (medida profilactica de verrugas genitales).
La vacuna tetravalente contra HPV se emplea en
mujeres de 9 a 26 an os, induce seroconversion contra los virus del papiloma humano (HPV-6, 11, 16 y 18).

Condilomas acuminados DRA PARRA

Definición
Dermatosis producida por virus del papiloma humano, en especial HPV-6 y 11
Afecta preferentemente las mucosas genital y anal
Se caracteriza por vegetaciones o verrugosidades que tienden a crecer y persistir, y muestran
respuesta adecuada a diferentes quimioterápicoslocales

Epidemiologia
Cualquier raza y ambos sexos
Predominan en adolescentes y adultos, pero pueden observarse en niños
Muestran gran relación con sífilis, blenorragia, herpes simple e infecciones por Chlamydia y por VIH

El DNA viral se replica en el núcleo de las células infectadas
El virus es pequeño, con una cápside que
contiene una sola molécula de DNA circular bicatenario
El genoma del virus puede dividirse en dos regiones
Temprana (E1 a E7)
Se relaciona con el establecimiento de la infección y
replicación del DNA
Tardía (L1 y L2)
Codifica para las ps de la cápside, cuya expresión ocurre después de
que el DNA es amplificado
Etiopatogenia

La evolución hacia ca
es poco frecuente, y
con latencia que
puede ser de hasta 20
a 50 años
Se inicia con una
neoplasia intraepitelial
en el cuello uterino, la
vagina, el pene o la
región perianal
• La infección viral sola no
basta para la aparición de
cáncer genital
Durante el embarazo
las lesiones > de
número y tamaño,
quizá por un efecto
estimulante por las
hormonas esteroideas,
o por disminución de
la inmunidad celular
Se consideran factores
predisponentes el
calor, la humedad, la
higiene deficiente, uso
de ropas ajustadas,
obesidad y leucorrea
Las lesiones pueden persistir años, y mostrar involución espontánea

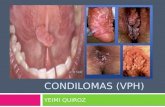
Cuadro clínico Predominan en los genitales
En mujeres, en la vulva, los labios mayores y menores y rara vez en el cuello uterino
En varones, en el surco balanoprepucial, el frenillo, el prepucio y el meato urinario
Pueden observarse en el periné, ano y recto y, rara vez, en las ingles, las axilas y los pliegues interdigitales
• Se presentan lesiones vegetantes de superficiegranulosa, húmedas, blandas, del color de la piel,rosado o grisáceo
• Es posible que se encuentren cubiertas por unexudado seroso o hemorrágico
• Son sésiles o pediculadas

Algunas son puntiformes, sobre todo en el pene, a vecestienen aspecto de verrugas vulgares
Pueden crecer y producir grandes masas con aspecto de
coliflor
Llegan a medir 20 cm o más de diámetro
Crecen más en mujeres, ante infección agregadamaceración y fetidez
En varones llegan a generar fimosis
La evolución es crónica y persistenteRara vez son dolorosas y no tienden a lainvolución espontánea75 % por ciento de las parejas sexualesde los pacientes queda infectado

Datos histopatológicos
Epidermi
• Se observan hiperqueratosis y acantosis con edema, células
epidérmicas con y gránulos gruesos de
queratohialina
Variedad gigante
• Muestra cambios acentuados e hiperplasia
seudoepiteliomatosa

TRATAMIENTO
Se usan antimitóticos por vía tópica, como la podofilina al 20o 50% en solución alcohólica
A veces es necesario proteger las partes vecinas con aceite ovaselina
1-2 veces por semana
La podofilotoxina al 0.5% la aplica el paciente 2/día, 3 días a lasemana, durante un mes
Criocirugia durante 10 a 15 o 30 a 60s con aplicadores de tipoaerosol o con hisopo, 1/semana hasta la curación
En lesiones gigantes se requiere electrodesecación,intervención quirúrgica o láser de CO2
La vacuna tetravalente contra HPV está indicada en mujeresde 9 a 26 años
El objetivo es la destrucción física o con citotóxicos
químicos, o el uso de modificadores de la respuesta biológica
También se utilizan: antimetabolitos como
bleomicina, cantaridina y 5-fl uorouracilo, por vía
tópica o intralesional