Artritis Reumatoide y la Esclerodermia.pptx
-
Upload
jessica-quintero-giraldo -
Category
Documents
-
view
7 -
download
1
Transcript of Artritis Reumatoide y la Esclerodermia.pptx
ARTRITIS REUMATOIDE
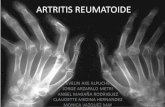
La artritis reumatoide es una enfermedad crónica, progresiva, autoinmune y debilitante, de etiología aún desconocida. Se caracteriza por una inflamación persistente de la membrana sinovial, que afecta preferentemente articulaciones periféricas principalmente en mano, muñeca y pies. La inflamación lleva a destrucción del cartílago, erosión ósea y deformidad articular. Afecta aproximadamente 1% de la población adulta, puede presentarse a cualquier edad sin embargo es más común en personas entre los 40 y 70 años.
ARTRITIS REUMATOIDE
FisiopatologíaLas manifestaciones clínicas de la AR son iniciadas por linfocitos localizados en el tejido sinovial, que al ser activados producen dolor e inflamación. Estos linfocitos producen mediadores proteicos como citoquinas que inician el proceso inflamatorio, atraen otras células inmunes, que activan células residentes y causan hiperplasia e hipertrofia de la membrana sinovial con la consiguiente formación del pannus. La sinovia es un tejido bien vascularizado que sella la articulación, mantiene una presión negativa y asegura la presencia de fluidos que lubrican el espacio de la articulación. Las tres poblaciones de células más abundantes en el tejido sinovial en la AR son los monocitos macrófagos sinoviocitos tipo A, sinoviocitos-fibroblastos tipo B, y linfocitos T. Otras células importantes son: los linfocitos tipo B, células plasmáticas, células dendríticas, mastocitos, células endoteliales, osteoclastos y condrocitos. Estas células pueden interactuar de dos maneras: por secreción de mediadores inflamatorios o a través del contacto directo célula-célula mediado por receptores y ligandos en la superficie celular.
ARTRITIS REUMATOIDE
Los linfocitos T arriban a través de un proceso complejo que media el paso a través del endotelio vascular y dentro del tejido sinovial. En este proceso las células T se adhieren al lumen del vaso por medio de moléculas de superficie que reconocen moléculas de adhesión expresadas en el endotelio de las células.
Este proceso de adhesión, migración, y extravasación en los tejidos ocurre en una porción especializada del vaso llamada vénulas endoteliales postcapilares. Después de que las células T llegan al tejido sinovial pueden interactuar con sinoviocitos tipo A que adquirieron antígenos en la superficie, en consecuencia de esta interacción las células T son activadas y varias citoquinas son producidas que contribuyen a la extravasación de los linfocitos por medio de la expresión de moléculas de adhesión o a través de quimiotaxis. Estos cambios inmunológicos también conllevan a la producción del factor reumatoide. El factor reumatoide es usualmente una inmunoglobulina policlonal IgM, la respuesta de auto anticuerpos va dirigida a la porción Fc de la IgG formando complejos inmunes.
ARTRITIS REUMATOIDE
CausasTodavía no se sabe la causa de la AR; sin embargo, el sistema inmunológico del cuerpo desempeña un papel importante en la inflamación y en el daño que la AR ocasiona en las articulaciones. El sistema inmunológico es la defensa del cuerpo contra bacterias, virus y otras células extrañas. En la AR, el sistema inmunológico ataca a las propias articulaciones y pudiendo afectar a otros órganos del cuerpo.
En la AR, las células del sistema inmunológico invaden los tejidos de las articulaciones y provocan inflamación. Estas células en el tejido y en el líquido de la articulación producen muchas sustancias, entre las que se incluyen enzimas, anticuerpos y citosinas, que atacan la articulación y pueden dañarla.
ARTRITIS REUMATOIDE
SíntomasLa mayoría de las veces, la artritis reumatoide afecta las articulaciones en ambos lados del cuerpo por igual. Las muñecas, las rodillas, los dedos de las manos y los tobillos son los que resultan afectados con mayor frecuencia.
La enfermedad a menudo comienza de manera lenta. Los síntomas iniciales pueden ser: dolor articular leve, rigidez y fatiga.
Los síntomas articulares pueden abarcar:
La rigidez matutina, que dura por más de una hora, es común. Las articulaciones pueden sentirse calientes, sensibles y rígidas cuando no se usan durante una hora.
El dolor articular a menudo se siente en la misma articulación en ambos lados del cuerpo. Con el tiempo, las articulaciones pueden perder su rango de movimiento y volverse deformes.
Otros síntomas abarcan:
Dolor torácico al respirar (pleuresía). Resequedad en ojos y boca (síndrome de Sjogren). Ardor, prurito y secreción del ojo. Nódulos bajo la piel (generalmente un signo de una enfermedad más grave). Entumecimiento, hormigueo o ardor en las manos y los pies. Dificultades para dormir.
ARTRITIS REUMATOIDE
DiagnosticoEl diagnóstico se basa en hallazgos clínicos, de laboratorio y radiológicos compatibles. No existe una prueba diagnóstica específica. Además, puede ocurrir que una persona presente dolor e inflamación en las articulaciones durante algún tiempo, y que ni las radiografías o análisis, ni siquiera la intensidad de la enfermedad, permitan al médico hacer un diagnóstico con certeza. A veces es preciso observar la evolución de los síntomas del paciente durante meses para confirmar el diagnóstico.
Examen físico: Se lleva a cabo un examen físico donde la exploración general suele ser normal.
Manifestaciones articulares: Sinovitis y dolor a la movilización pasiva en pequeñas y grandes articulaciones, con patrón simétrico y acumulativo. Las articulaciones interfalángicas distales no suelen afectarse.
Manifestaciones extra-articulares: Nódulos subcutáneos sobre prominencias óseas en las superficies extensoras. Vasculitis reumatoide: úlceras necróticas, púrpura palpable, polineuropatía, mononeuritis
múltiple. Pulmón: pleuritis. Neumonitis intersticial. Síndrome de Caplan (nódulos pulmonares
reumatoideos y silicosis). Síndrome de Felty: leucopenia y esplenomegalia en el seno de la artritis reumatoide. Ojos: episcleritis. Escleritis. Síndrome de Sjögren secundario. Corazón: pericarditis. Bazo: esplenomegalia ocasionalmente.
ARTRITIS REUMATOIDESe realizan también pruebas de laboratorio que consisten en análisis de sangre y de líquido sinovial de la articulación, apareciendo: Elevación de reactantes de fase aguda (aumento de VSG, PCR....). Factor reumatoide (FR) positivo en el 70% de los casos. Anticuerpos antinucleares (ANAS) positivos en el 30% de los casos. Anticuerpos anti
ADN nativo negativos.
Por imagen: En las fases iniciales de la enfermedad la imagen radiológica de la articulación puede ser normal, o con un pequeño aumento de las partes blandas periarticulares, debido al edema de los tejidos circundantes. Los hallazgos radiológicos más precoces aparecen en las articulaciones metacarpo-falángicas de las manos y metatarso-falángicas de los pies.
Con el tiempo, la radiología convencional pone de manifiesto osteoporosis yuxtaarticular (al lado de la articulación), es decir, una desmineralización secundaria al proceso inflamatorio, erosiones subcondrales, y estrechamiento del espacio articular, que se va produciendo de forma gradual a medida que el cartílago es destruido.
ARTRITIS REUMATOIDE
Criterios diagnósticos de la artritis reumatoide
La ARA (American Rheumatism Association) estableció una serie de criterios, con el fin de definir y clasificar a los pacientes con AR, que constituyen una guía útil para establecer el diagnóstico y son los siguientes: Rigidez matutina de al menos una hora de duración. Artritis de tres o mas áreas articulares. Artritis de las articulaciones de las manos. Artritis simétrica. Nódulos reumatoides subcutáneos. Factor reumatoide sérico. Alteraciones típicas de la artritis reumatoide en las radiografías.
En general, se afirma que un enfermo tiene artritis reumatoide si presenta al menos cuatro de los siete criterios.
ARTRITIS REUMATOIDE
Tratamiento El tratamiento de la artritis reumatoide engloba dos tipos de fármacos: los que se utilizan para aliviar el dolor día a día (antiinflamatorios y corticoides), y los que sirven para modificar la enfermedad a largo plazo. Estos últimos pueden ser efectivos semanas e, incluso, meses después del tratamiento. No son eficaces en el 100 por cien de los pacientes, por lo que habitualmente el médico prescribe varios de forma secuencial hasta encontrar aquel que sea más eficaz y mejor tolerado.
ESCLERODERMIALa esclerodermia es una enfermedad que afecta la piel y otros órganos del cuerpo. La esclerodermia es una enfermedad reumática autoinmune, lo cual significa que el sistema inmunológico del organismo actúa de manera anormal. Los efectos principales de la esclerodermia son el engrosamiento y el endurecimiento de la piel, así como la inflamación y la cicatrización de muchas partes del cuerpo, lo cual causa problemas en los pulmones, los riñones, el corazón, el sistema intestinal y en otras áreas. Aún no existe una cura para la esclerodermia, pero ya hay tratamientos efectivos disponibles para algunas formas de la enfermedad.
ESCLERODERMIA
Esclerodermia localizadaAfecta principalmente a la piel. También puede afectar a los tejidos ubicados debajo de la piel como el tejido adiposo, el tejido conectivo, los músculos y los huesos, pero sin atacar órganos internos. Generalmente se inicia entre los 7 a 10 años de edad y es un poco más común en niñas que en niños. Es menos común que empiece en los adultos. Hay dos clases de esclerodermia localizada:Esclerodermia localizada morfeaConsiste en la formación de una o más manchas ovaladas o irregulares de piel dura. Estas manchas son, usualmente, blanquecinas u oscuras y en ciertas ocasiones presentan un anillo enrojecido o amoratado alrededor de ellas. Esta clase de esclerodermia mejora sola, con el paso del tiempo.Esclerodermia localizada linealLa esclerodermia lineal presenta bandas o líneas de piel de mayor grosor sobre una parte del cuerpo, como en un brazo, una pierna o en la cabeza. Esclerosis sistémica involucra varias partes del cuerpo, como la piel, los vasos sanguíneos, el sistema digestivo, el corazón, los pulmones, los riñones, los músculos, y las articulaciones. En casos raros, la esclerosis sistémica afecta sólo órganos internos, dejando la piel intacta. Esta variación es conocida como esclerosis sistémica sin esclerodermia. Esclerodermia difusaGeneralmente se desarrolla súbitamente, con mayor engrosamiento de la piel que la escleroderma limitada. Es posible que afecte la piel de cualquier parte del cuerpo, especialmente en las manos, los brazos, los muslos, el pecho, el abdomen y la cara. Específicamente, puede causar cambios en la piel justo arriba de los codos y de las rodillas y también podría involucrar el torso. Puede causar comezón, menor flexibilidad y dolor acompañado de estiramiento de la piel.
ESCLERODERMIAEsclerodermia limitada
Afecta la piel de la cara, los dedos de las manos y las manos y no se extiende más allá de los codos o las rodillas. Los primeros síntomas en aparecer son habitualmente los del fenómeno de Raynaud y el engrosamiento de los dedos de las manos.
Síndrome de CREST
También puede presentarse en ciertas personas con esclerodermia limitada. Las siglas CREST indican las características fundamentales de la enfermedad
ESCLERODERMIA
Causas:
La causa exacta de la esclerodermia es desconocida. La evidencia apoya la noción de que la esclerodermia es una enfermedad autoinmune que causa inflamación y luego fibrosis en los tejidos, que es un tipo único de enfermedad vascular de las arterias pequeñas. La sangre de la mayoría de las personas con esclerodermia contiene anticuerpos antinucleares (ANA), lo que apoya la idea de que ésta es una enfermedad autoinmune.
Los científicos saben además, que las personas con esclerodermia producen demasiado tejido conectivo o de cicatrización, mismo que está compuesto de colágeno y otras proteínas, que se acumula en los tejidos y en las paredes de las arterias pequeñas. El colágeno es una proteína que normalmente en la piel, los huesos, los cartílagos y los ligamentos.
El exceso de colágeno en los tejidos causa que la piel se engrose y puede provocar problemas al flexionar las articulaciones y al reducir el rango su amplitud de movimiento. El colágeno adicional en los órganos internos, como el corazón, los pulmones o el tracto gastrointestinal, puede causar que éstos funcionen de manera irregular.
ESCLERODERMIALa esclerodermia afecta a cada persona de forma distinta. Se pueden manifestar cualquiera de los siguientes síntomas: Piel facial tensa con aspecto de mascara Fenómeno de Raynaud
El fenómeno de Raynaud ocurre cuando la circulación de la sangre de la piel disminuye como respuesta a bajas temperaturas o tensión emocional y como resultado, los dedos de las manos y de los pies se ponen morados. Esta condición se presenta más comúnmente en los dedos de las manos, pero también puede desarrollarse en los dedos de los pies, las orejas o en la punta de la nariz. Inflamación
Las manos, los brazos, las piernas y los pies pueden hincharse o inflamarse. Ello puede dificultar el usar los dedos para hacer cosas como vestirse, cocinar, coser. En algunos casos, la hinchazón alrededor de las muñecas puede causar presión en el nervio medio, provocando adormecimiento en las manos y en los dedos de las mismas. Calcinosis
Es posible que aparezcan bolitas blancas de calcio debajo de la piel, a menudo en los dedos, los codos y a lo largo de los antebrazos. A esto se conoce como calcinosis. En ocasiones, las bolitas pueden reventarse y soltar un líquido lechoso a través de la piel. Esclerodactilia
Endurecimiento de los dedos, a piel de los mismos se pone dura y brillante y tiene dificultad para flexionarlos o extenderlos, los dedos de las manos pierdan su flexibilidad y tiendan a permanecer doblados.
ESCLERODERMIA Otros síntomas según la afectación de órganos internos:
Corazón
La esclerodermia podría afectar al corazón, causando insuficiencia cardiaca o arritmia (palpitaciones). También puede provocar la acumulación de líquidos alrededor del corazón o inflamación del revestimiento del corazón, conocida como pericarditis.
Pulmones
La esclerodermia afecta comúnmente a los pulmones. Puede causar fibrosis en los alveolos y en el tejido pulmonar, fenómeno llamado fibrosis pulmonar o enfermedad pulmonar intersticial. La hipertensión arterial pulmonar puede aparecer sola o en asociación con la fibrosis pulmonar y se describe como un sistema de presión sanguínea elevada entre los pulmones y el corazón.
Problemas renales
Las personas con esclerodermia pueden tener problemas con los vasos sanguíneos y la circulación en los riñones, lo cual podrían ocasionar una hipertensión grave, que si no recibe tratamiento provocaría insuficiencia renal. La presión alta, aunque sea leve, puede ser una señal de alarma precoz de que los riñones están implicados.
Problemas digestivos
La esclerodermia puede afectar la función normal del esófago, del estómago y de los intestinos. La disminución en el movimiento del esófago (dismotilidad esofágica), podría causar la sensación de que la comida permanezca pegada a la garganta cuando trague. Es común experimentar reflujo ácido gástrico.
ESCLERODERMIA
Diagnostico
Hay tres síntomas de alarma los cuales son:
Fenómeno de Raynaud (decoloración de los dedos), la esclerodactilia (endurecimiento de la piel de los dedos) y el trastorno esofágico deben hacer pensar en el diagnóstico de esclerodermia.
Además, los resultados de algunas pruebas como la detección de algunos autoanticuerpos específicos de esta enfermedad o la alteración de la circulación en los capilares mediante capilaroscopia (evaluación de la microcirculación debajo de la uña) pueden ayudar a orientar el diagnóstico de esclerodermia.
En las pruebas de laboratorio se detectan alteraciones inespecíficas aunque pueden aparecer en muchas otras enfermedades, como: el aumento de la velocidad de sedimentación, la anemia, el factor reumatoide positivo o el aumento de inmunoglobulinas. Orienta más en el diagnóstico de la esclerodermia el estudio de los anticuerpos antinucleares, aunque también son indicativos de otras enfermedades sistémicas.
ESCLERODERMIA Criterios diagnósticos El American College of Rheumatology (Colegio Americano de Reumatologia)
ha definido los criterios, con una sensibilidad del 97 % y especificidad del 98 % para esclerosis sistémica (SSc), y son los siguientes:
Criterio Mayor: Esclerosis proximal difusa (troncal) (piel tirante, engrosada, induración sin
fóvea)
Criterios Menores: Esclerodactilia (solamente dedos de manos y/o pies) Cicatrices puntiformes digitales o pérdida de sustancia en los pulpejos
digitales Fibrosis pulmonar basal bilateral Los pacientes deben cumplir el criterio mayor o dos de los tres criterios
menores.
ESCLERODERMIA
Tratamiento: No existe ningún tratamiento específico para la esclerodermia. El médico recetará medicamentos y otros tratamientos para controlar los síntomas y prevenir complicaciones. Los fármacos utilizados para tratar la esclerodermia abarcan:
Corticosteroides.
Inmunodepresores.
Antinflamatorios no esteroides (AINES).
Otros tratamientos para síntomas específicos pueden abarcar:
Fármacos para los problemas de deglución.
Medicamentos para la presión arterial (como inhibidores IECA) para problemas renales o de hipertensión arterial.
Fototerapia para aliviar el engrosamiento de la piel.
Medicamentos para mejorar la respiración (Bosentan).
Tratamientos para mejorar el fenómeno de Raynaud, entre ellos: medicamentos, guantes para mantener las manos calientes, evitar el tabaquismo.
El tratamiento con frecuencia también implica fisioterapia.